Spis treści:
Ulotka dołączona do opakowania: informacja dla pacjenta
Clexane Forte, 12 000 j.m. (120 mg)/0,8 ml, roztwór do wstrzykiwań Clexane Forte, 15 000 j.m. (150 mg)/1 ml, roztwór do wstrzykiwań
Enoksaparyna sodowa
Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem leku, ponieważ zawiera ona informacje ważne dla pacjenta.
Należy zachować tę ulotkę, aby w razie potrzeby móc ją ponownie przeczytać.
W razie jakichkolwiek wątpliwości należy zwrócić się do lekarza, farmaceuty lub pielęgniarki.
Lek ten przepisano ściśle określonej osobie. Nie należy go przekazywać innym. Lek może zaszkodzić innej osobie, nawet jeśli objawy jej choroby są takie same.
Jeśli u pacjenta wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie objawy niepożądane niewymienione w tej ulotce, należy powiedzieć o tym lekarzowi lub farmaceucie. Patrz punkt 4.
Spis treści ulotki
Co to jest lek Clexane Forte i w jakim celu się go stosuje
Zapobiega powiększaniu się istniejących zakrzepów krwi. Pomaga to organizmowi rozpuszczać istniejące zakrzepy krwi, dzięki czemu nie są już szkodliwe.
Zapobiega formowaniu się nowych zakrzepów we krwi pacjenta.
W jakim celu stosowany jest lek Clexane Forte
Lek Clexane Forte można stosować w:
Lek Clexane Forte zawiera substancję czynną o nazwie enoksaparyna sodowa. Należy ona do grupy leków zwanych heparynami drobnocząsteczkowymi lub HDCz.
Jak działa lek Clexane Forte
Lek Clexane Forte działa na dwa sposoby.
Leczeniu zakrzepów już występujących we krwi pacjenta.
Zapobieganiu tworzenia się zakrzepów we krwi pacjenta w następujących przypadkach:
przed oraz po zabiegu chirurgicznym
w przebiegu krótkotrwałej choroby, gdy pacjent nie będzie w stanie poruszać się przez pewien czas
u pacjentów, u których doszło do powstania zakrzepów w krążącej krwi z powodu choroby nowotworowej, w celu dalszego zapobiegania tworzenia się nowych zakrzepów
Zapobieganiu tworzenia się zakrzepów w niestabilnej dławicy piersiowej (gdy niewystarczająca ilość jest dostarczana się do mięśnia serca) lub po przebytym zawale serca
Zapobieganiu tworzenia się skrzepów w rurkach dializatora (używanego u osób z ciężkimi zaburzeniami czynności nerek).
Informacje ważne przed zastosowaniem leku Clexane Forte
Nie stosować leku Clexane Forte jeśli:
pacjent ma uczulenie na:
enoksaparynę sodową lub którykolwiek z pozostałych składników tego leku (wymienionych w punkcie 6)
heparynę lub inne heparyny drobnocząsteczkowe, takie jak nadroparyna, tinzaparyna lub dalteparyna.
Objawami reakcji uczuleniowej mogą być: wysypka, trudności w oddychaniu lub połykaniu, obrzęk twarzy, warg, języka, jamy ustnej, gardła lub oczu.
u pacjenta stwierdzono reakcję na heparynę, która spowodowała poważny spadek liczby krwinek odpowiedzialnych za krzepnięcie krwi (płytek krwi) w okresie ostatnich 100 dni.
we krwi pacjenta występują przeciwciała przeciwko enoksaparynie.
u pacjenta występuje nasilone krwawienie lub stan medyczny związany z podwyższonym ryzykiem krwawienia, na przykład:
wrzody żołądka, niedawno przebyty zabieg chirurgiczny mózgu lub oka lub niedawno przebyty udar krwotoczny.
pacjent stosuje lek Clexane Forte w leczeniu zakrzepów krwi a planowane jest wykonanie w
ciągu 24 godzin:
nakłucia lędźwiowego
zabiegu chirurgicznego w znieczuleniu podpajęczynówkowym lub zewnątrzoponowym. Nie należy stosować leku Clexane Forte u wymienionych powyżej pacjentów. W razie wątpliwości przed rozpoczęciem stosowania leku Clexane Forte należy omówić to z lekarzem lub farmaceutą.
Ostrzeżenia i środki ostrożności
Leku Clexane Forte nie należy zamieniać z innymi heparynami drobnocząsteczkowymi takimi jak nadroparyna, tinzaparyna lub dalteparyna. Wynika to z faktu, iż nie są one dokładnie takie same, różnią się aktywnością oraz instrukcją stosowania.
Przed rozpoczęciem stosowania leku Clexane Forte należy omówić to z lekarzem lub farmaceutą, jeśli:
u pacjenta kiedykolwiek stwierdzono reakcję na heparynę, która spowodowała duży spadek
liczby krwinek odpowiedzialnych za krzepnięcie krwi (płytek krwi)
pacjentowi wszczepiono zastawkę serca
pacjent ma zapalenie wsierdzia (zakażenie błony wyściełającej od wewnątrz serce)
pacjent miał lub ma wrzody żołądka
pacjent niedawno przebył udar mózgu
pacjent ma nadciśnienie tętnicze
pacjent ma cukrzycę lub występują u niego problemy dotyczące naczyń krwionośnych w oku spowodowane przez cukrzycę (tak zwana retinopatia cukrzycowa)
pacjent niedawno przebył zabieg chirurgiczny oka lub mózgu
pacjent jest w podeszłym wieku (powyżej 65 lat), a zwłaszcza jeśli jest w wieku powyżej 75 lat
u pacjenta występują choroby nerek
u pacjenta występują choroby wątroby
pacjent ma niedowagę lub nadwagę
u pacjenta występuje podwyższone stężenie potasu we krwi (można to sprawdzić w badaniu laboratoryjnym krwi)
pacjent aktualnie stosuje leki, które mogą powodować krwawienia (patrz punkt 2 „ Lek Clexane
Forte a inne leki”)
pacjent ma problemy z kręgosłupem lub przeszedł operację kręgosłupa.
Jeżeli którakolwiek z powyższych sytuacji dotyczy pacjenta lub pacjent ma wątpliwości, przed rozpoczęciem stosowania leku Clexane Forte należy omówić to z lekarzem lub farmaceutą.
W przypadku pacjentów przyjmujących dawki większe niż 210 mg/dobę, ten lek zawiera więcej niż 24 mg sodu (głównego składnika soli kuchennej) w każdej dawce. Odpowiada to 1,2% maksymalnej zalecanej dobowej dawki sodu w diecie u osób dorosłych.
Badania i kontrola
Przed rozpoczęciem stosowania tego leku oraz okresowo podczas jego stosowania u pacjenta może być wykonywane badanie krwi; ma ono na celu sprawdzenie liczby krwinek płytkowych odpowiedzialnych za krzepnięcie krwi (tzw. płytek krwi) oraz potasu we krwi pacjenta.
Stosowanie u dzieci i młodzieży
Nie oceniano bezpieczeństwa stosowania ani skuteczności leku Clexane Forte u dzieci i młodzieży.
Lek Clexane Forte a inne leki
Należy powiedzieć lekarzowi lub farmaceucie o wszystkich lekach stosowanych przez pacjenta obecnie lub ostatnio, a także o lekach, które pacjent planuje stosować.
warfaryna – lek stosowany w celu rozrzedzenia krwi
aspiryna (znana także jako kwas acetylosalicylowy lub ASA), klopidogrel lub inne leki stosowane w celu zapobiegania tworzenia się zakrzepów krwi (patrz punkt 3 „Zmiana leku przeciwzakrzepowego”)
wstrzyknięcia dekstranu – stosowanego jako preparat krwiozastępczy
ibuprofen, diklofenak, ketorolak lub inne leki określane jako niesteroidowe leki przeciwzapalne, które stosuje się w leczeniu bólu i obrzęku w zapaleniu stawów oraz w innych
prednizolon, deksametazon lub inne leki stosowane w leczeniu astmy, reumatoidalnego zapalenia stawów oraz w innych schorzeniach
leki zwiększające stężenie potasu we krwi, takie jak sole potasu, leki moczopędne, niektóre leki stosowane w chorobach serca.
Zabiegi chirurgiczne i środki znieczulające
Jeśli u pacjenta zaplanowano nakłucie lędźwiowe lub zabieg chirurgiczny w znieczuleniu zewnątrzoponowym lub podpajęczynówkowym, należy poinformować lekarza, że pacjent stosuje lek Clexane Forte. Patrz punkt „Kiedy nie stosować leku Clexane Forte”.
Ciąża i karmienie piersią
Jeśli pacjentka jest w ciąży lub karmi piersią, przypuszcza, że może być w ciąży lub gdy planuje mieć dziecko, powinna poradzić się lekarza lub farmaceuty przed zastosowaniem tego leku.
U kobiet w ciąży i z mechaniczną zastawką serca może występować podwyższone ryzyko powstawania zakrzepów krwi. Lekarz powinien omówić z pacjentką tę kwestię.
Kobiety, które karmią piersią lub zamierzają karmić piersią, powinny zasięgnąć porady lekarza przed rozpoczęciem stosowania tego leku.
Prowadzenie pojazdów i obsługiwanie maszyn
Lek Clexane Forte nie wpływa na zdolność do prowadzenia pojazdów i obsługiwania maszyn. Zaleca się, aby lekarz dokumentował nazwę handlową i numer serii stosowanego produktu.
Jak stosować lek Clexane Forte
Ten lek należy zawsze stosować zgodnie z zaleceniami lekarza lub farmaceuty. W razie wątpliwości należy zwrócić się do lekarza lub farmaceuty.
Przyjmowanie leku
Zazwyczaj lek Clexane Forte będzie podawany pacjentowi przez lekarza lub pielęgniarkę. Wynika to z faktu, iż wymaga on podawania we wstrzyknięciach.
Lek Clexane Forte zazwyczaj podaje się we wstrzyknięciach podskórnych.
Lek Clexane Forte może być podawany we wstrzyknięciu dożylnym po wystąpieniu określonych typów zawału serca lub po operacjach.
Lek Clexane Forte może być wprowadzany do rurki dializacyjnej odprowadzającej krew z organizmu (do tzw. linii tętniczej) na początku sesji dializy.
Leku Clexane Forte nie wolno podawać we wstrzyknięciu domięśniowym.
Ilość podawanego leku
Lekarz podejmie decyzję w sprawie tego, jaką ilość leku Clexane Forte powinien przyjmować pacjent. Ilość ta jest uzależniona od przyczyny stosowania leku.
W przypadku chorób nerek pacjent może otrzymać mniejszą ilość leku Clexane Forte.
Leczenie zakrzepów występujących we krwi pacjenta
Zazwyczaj stosowana dawka wynosi 150 j.m. (1,5 mg) na każdy kilogram masy ciała raz dziennie lub 100 j.m. (1 mg) na każdy kilogram masy ciała dwa razy na dobę.
Lekarz zdecyduje, jak długo pacjent powinien otrzymywać lek Clexane Forte.
Zapobieganie tworzeniu się zakrzepów we krwi pacjenta w trakcie zabiegu chirurgicznego lub w okresie ograniczonych możliwości poruszania się z powodu choroby
Dawka jest uzależniona od ryzyka powstawania zakrzepu u danego pacjenta. Pacjent będzie otrzymywał lek Clexane Forte w dawce 2000 j.m. (20 mg) lub 4000 j.m. (40 mg) każdego dnia.
W przypadku planowanego zabiegu chirurgicznego pierwsze wstrzyknięcie zazwyczaj wykonuje się 2 godziny lub 12 godzin przed zabiegiem.
Jeżeli pacjent ma ograniczone możliwości poruszania się z powodu choroby, wówczas zazwyczaj otrzymuje on lek Clexane Forte w dawce 4000 j.m. (40 mg) każdego dnia.
Lekarz zdecyduje, jak długo pacjent powinien otrzymywać lek Clexane Forte.
Zapobieganie tworzenia się zakrzepów u pacjentów z niestabilną dławicą piersiową lub po zawale mięśnia sercowego
Lek Clexane Forte można stosować w dwóch różnych typach zawału serca.
Podawana ilość leku Clexane Forte będzie uzależniona od wieku pacjenta oraz od typu zawału serca, który wystąpił u pacjenta.
Zawał serca typu NSTEMI (zawał serca bez uniesienia odcinka ST):
Zazwyczaj stosowana dawka leku to 100 j.m. (1 mg) na każdy kilogram masy ciała co
12 godzin.
Zazwyczaj lekarz zaleci pacjentowi przyjmowanie również aspiryny (kwasu acetylosalicylowego).
Lekarz zdecyduje, jak długo pacjent powinien otrzymywać lek Clexane Forte.
Zawał serca typu STEMI (zawał serca z uniesieniem odcinka ST) u osób w wieku poniżej 75 lat:
Początkowa dawka leku Clexane Forte, wynosząca 3000 j.m. (30 mg) zostanie podana we wstrzyknięciu dożylnym.
Jednocześnie lek Clexane Forte zostanie także podany we wstrzyknięciu podskórnym. Zazwyczaj stosowana dawka leku to 100 j.m. (1 mg) na każdy kilogram masy ciała co 12 godzin.
Zazwyczaj lekarz zaleci pacjentowi przyjmowanie również aspiryny (kwasu acetylosalicylowego).
Lekarz zdecyduje, jak długo pacjent powinien otrzymywać lek Clexane Forte.
Zawał mięśnia sercowego typu STEMI u osób w wieku 75 lat lub starszych:
Zazwyczaj stosowana dawka leku to 75 j.m. (0,75 mg) na każdy kilogram masy ciała co 12 godzin.
Maksymalna ilość leku Clexane Forte w pierwszych dwóch dawkach wynosi 7500 j.m. (75 mg).
Lekarz zdecyduje, jak długo pacjent powinien otrzymywać lek Clexane Forte.
Pacjenci poddawani zabiegowi przezskórnej interwencji wieńcowej (tzw. PCI):
W zależności od tego, kiedy podano ostatnią dawkę leku Clexane Forte, lekarz może podjąć decyzję o podaniu dodatkowej dawki leku Clexane Forte przed zabiegiem przezskórnej interwencji wieńcowej. Lek zostanie wówczas podany we wstrzyknięciu dożylnym.
Zapobieganie tworzenia się skrzepów krwi w rurkach dializatora
Zazwyczaj stosowana dawka leku to 100 j.m. (1 mg) na każdy kilogram masy ciała.
Lek Clexane Forte wstrzykuje się do rurki odprowadzającej krew z organizmu (do tzw. linii tętniczej) w chwili rozpoczęcia sesji dializy. Taka ilość zazwyczaj wystarcza na
4-godzinną sesję dializacyjną. Jednak w razie konieczności lekarz może podać pacjentowi dodatkową dawkę 50 j.m. do 100 j.m. (0,5 do 1 mg) na każdy kilogram masy ciała.
Samodzielne wykonanie wstrzyknięcia leku Clexane Forte.
Jeśli pacjent jest w stanie samodzielnie wykonać sobie wstrzyknięcie leku Clexane Forte, lekarz lub pielęgniarka zademonstruje jak to zrobić. Nie należy próbować wykonywać sobie wstrzyknięcia jeśli pacjent nie został przeszkolony jak to zrobić. W razie wątpliwości jak to zrobić, należy niezwłocznie zwrócić się do lekarza lub pielęgniarki. Wykonanie wstrzyknięcia prawidłowo pod skórę (zwane
,,wstrzyknięciem podskórnym”) może zmniejszyć ból i zasinienie w miejscu wstrzyknięcia.
Przed samodzielnym wstrzyknięciem leku Clexane Forte
Przygotować wszystkie potrzebne elementy: strzykawkę, gazik nasączony alkoholem lub mydło i wodę, i pojemnik na odpady medyczne.
Sprawdzić termin ważności na opakowaniu. Nie używać leku po terminie ważności.
Sprawdzić, czy strzykawka nie została uszkodzona i czy płyn jest przejrzysty. Jeśli nie, należy użyć kolejną strzykawkę.
Upewnić się, jaka dawka ma zostać wstrzyknięta.
Obejrzeć brzuch w celu sprawdzenia czy ostatnie wstrzyknięcie nie spowodowało zaczerwienienia, zmiany koloru skóry, obrzęku, sączenia lub czy nadal jest bolesne. Jeśli tak, należy zwrócić się do lekarza lub pielęgniarki.
Instrukcja samodzielnego wykonania wstrzyknięcia leku Clexane Forte:
(Instrukcja dla ampułko-strzykawek bez systemu zabezpieczającego)
Przygotowanie miejsca wstrzyknięcia
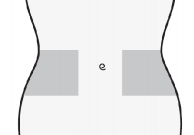
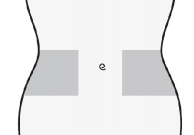
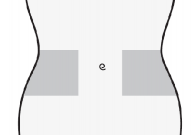
Wybrać miejsce wstrzyknięcia w prawej lub lewej części brzucha. Miejsce wstrzyknięcia powinno znajdować się co najmniej 5 cm od pępka w stronę boków.
Nie wstrzykiwać w odległości do 5 cm od pępka oraz wokół istniejących blizn czy siniaków.
Należy zmieniać miejsca wstrzyknięcia pomiędzy lewą i prawą częścią brzucha w zależności od miejsca poprzedniego wstrzyknięcia.
Umyć ręce. Oczyścić miejsce wstrzyknięcia gazikiem nasączonym alkoholem lub wodą z mydłem.
Należy usiąść lub położyć się w wygodnej pozycji, tak by być rozluźnionym. Należy upewnić się, że miejsce wstrzyknięcia jest w zasięgu wzroku. Fotel, leżanka czy łóżko z poduszkami do podparcia będą odpowiednie.
Wybór dawki
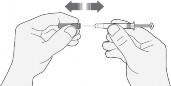
Ostrożnie zdjąć nasadkę igły ze strzykawki. Osłonkę należy wyrzucić.
Nie należy wciskać tłoka przed wykonaniem wstrzyknięcia w celu usunięcia pęcherzyków powietrza. Może to powodować zmniejszenie podanej dawki.
Po usunięciu nasadki, niczego nie dotykać igłą. Zapewni to czystość (sterylność) igły.
Gdy ilość leku w strzykawce jest zgodna z zaleconą dawką, nie ma potrzeby dostosowania dawki. Można już wykonać wstrzyknięcie.
Gdy dawka zależy od masy ciała, może być konieczne dostosowanie dawki w strzykawce zgodnie z przepisaną dawką. W tym przypadku, należy pozbyć się nadmiaru leku, trzymając strzykawkę skierowaną w dół (aby zachować pęcherzyki powietrza w strzykawce) usunąć nadmiar leku do pojemnika.
Na końcu igły może pojawić się kropla. W takim przypadku, należy usunąć kroplę przed wstrzyknięciem, poprzez postukanie w strzykawkę skierowaną igłą w dół. Można już wykonać wstrzyknięcie.
Wstrzyknięcie
Strzykawkę należy trzymać w dłoni, którą pacjent pisze (tak jak ołówek). Drugą dłonią delikatnie chwycić palcem wskazującym i kciukiem oczyszczoną skórę brzucha, tworząc fałd skórny między palcami.
Należy mieć pewność, że utrzyma się fałd skórny podczas wykonywania wstrzyknięcia.
Strzykawkę należy trzymać igłą skierowaną w dół (pionowo pod kątem 90°). Całą długość igły wprowadzić w fałd skórny.
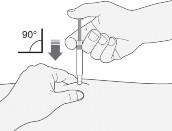
Nacisnąć kciukiem tłok. Spowoduje to wprowadzenie leku do tkanki tłuszczowej brzucha. Należy wstrzyknąć całą ilość leku ze strzykawki.
Wyjąć igłę z miejsca wstrzyknięcia, wyciągając ją na wprost. Igłę należy trzymać z dala od siebie i innych. Teraz można uwolnić fałd skórny.
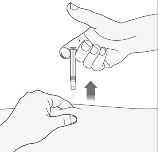
Po wykonaniu wstrzyknięcia
W celu uniknięcia zasinienia, nie należy pocierać miejsca wstrzyknięcia po jego wykonaniu.
Zużytą strzykawkę należy wyrzucić do pojemnika na odpady medyczne. Zamknąć pokrywę pojemnika i przechowywać go w miejscu niewidocznym i niedostępnym dla dzieci. Jeśli pojemnik jest pełny, należy usunąć go zgodnie z zaleceniami lekarza lub farmaceuty.
Wszelkie niezużyte leki lub odpady należy usunąć w sposób zgodny z lokalnymi przepisami.
(Instrukcja dla ampułko-strzykawek z systemem zabezpieczającym typu ERIS™)
Przygotowanie miejsca wstrzyknięcia
Wybrać miejsce wstrzyknięcia w prawej lub lewej części brzucha. Miejsce wstrzyknięcia powinno znajdować się co najmniej 5 cm od pępka w stronę boków.
Nie wstrzykiwać w odległości do 5 cm od pępka oraz wokół istniejących blizn czy siniaków.
Należy zmieniać miejsca wstrzyknięcia pomiędzy lewą i prawą częścią brzucha w zależności od miejsca poprzedniego wstrzyknięcia.
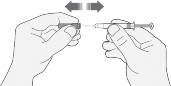
Umyć ręce. Oczyścić miejsce wstrzyknięcia gazikiem nasączonym alkoholem lub wodą z mydłem.
Należy usiąść lub położyć się w wygodnej pozycji, tak by być rozluźnionym. Należy upewnić się, że miejsce wstrzyknięcia jest w zasięgu wzroku. Fotel, leżanka czy łóżko z poduszkami do podparcia będą odpowiednie.
Wybór dawki
Ostrożnie zdjąć nasadkę igły ze strzykawki. Osłonkę należy wyrzucić.
Nie należy wciskać tłoka przed wykonaniem wstrzyknięcia w celu usunięcia pęcherzyków powietrza. Może to powodować zmniejszenie podanej dawki.
Po usunięciu nasadki, niczego nie dotykać igłą. Zapewni to czystość (sterylność) igły.
Gdy ilość leku w strzykawce jest zgodna z zaleconą dawką, nie ma potrzeby dostosowania dawki.
Można już wykonać wstrzyknięcie.
Gdy dawka zależy od masy ciała, może być konieczne dostosowanie dawki w strzykawce zgodnie z przepisaną dawką. W tym przypadku, należy pozbyć się nadmiaru leku, trzymając strzykawkę skierowaną w dół (aby zachować pęcherzyki powietrza w strzykawce) usunąć nadmiar leku do pojemnika.
Na końcu igły może pojawić się kropla. W takim przypadku, należy usunąć kroplę przed wstrzyknięciem, poprzez postukanie w strzykawkę skierowaną igłą w dół. Można już wykonać wstrzyknięcie.
Wstrzyknięcie
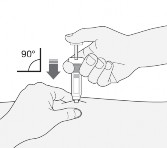
Strzykawkę należy trzymać w dłoni, którą pacjent pisze (tak jak ołówek). Drugą dłonią delikatnie chwycić palcem wskazującym i kciukiem oczyszczoną skórę brzucha, tworząc fałd skórny między palcami.
Należy mieć pewność, że utrzyma się fałd skórny podczas wykonywania wstrzyknięcia.
Strzykawkę należy trzymać igłą skierowaną w dół (pionowo pod kątem 90°). Całą długość igły wprowadzić w fałd skórny.
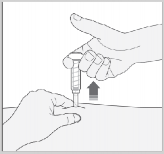
Nacisnąć kciukiem tłok. Spowoduje to wprowadzenie leku do tkanki tłuszczowej brzucha. Należy
wstrzyknąć całą ilość leku ze strzykawki.
Wyjąć igłę z miejsca wstrzyknięcia, wyciągając ją na wprost. Osłona ochronna automatycznie zakryje igłę. Teraz można uwolnić fałd skórny. System zabezpieczający uwolni osłonę ochronną, tylko wtedy gdy strzykawka zostanie opróżniona poprzez dociśnięcie tłoka do samego końca.
Po wykonaniu wstrzyknięcia
W celu uniknięcia zasinienia, nie należy pocierać miejsca wstrzyknięcia po jego wykonaniu.
Zużytą strzykawkę należy wyrzucić do pojemnika na odpady medyczne. Zamknąć pokrywę pojemnika i przechowywać go w miejscu niewidocznym i niedostępnym dla dzieci. Jeśli pojemnik jest pełny, należy usunąć go zgodnie z zaleceniami lekarza lub farmaceuty.
Wszelkie niezużyte leki lub odpady należy usunąć w sposób zgodny z lokalnymi przepisami.
(Instrukcja dla ampułko-strzykawek z systemem zabezpieczającym typu PREVENTIS™)
Przygotowanie miejsca wstrzyknięcia
Wybrać miejsce wstrzyknięcia w prawej lub lewej części brzucha. Miejsce wstrzyknięcia powinno znajdować się co najmniej 5 cm od pępka w stronę boków.
Nie wstrzykiwać w odległości do 5 cm od pępka oraz wokół istniejących blizn czy siniaków.
Należy zmieniać miejsca wstrzyknięcia pomiędzy lewą i prawą częścią brzucha w zależności od miejsca poprzedniego wstrzyknięcia.
Umyć ręce. Oczyścić miejsce wstrzyknięcia gazikiem nasączonym alkoholem lub wodą z mydłem.
Należy usiąść lub położyć się w wygodnej pozycji, tak by być rozluźnionym. Należy upewnić się, że miejsce wstrzyknięcia jest w zasięgu wzroku. Fotel, leżanka czy łóżko z poduszkami do podparcia będą odpowiednie.
Wybór dawki
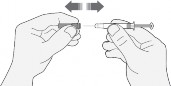
Ostrożnie zdjąć nasadkę igły ze strzykawki. Osłonkę należy wyrzucić.
Nie należy wciskać tłoka przed wykonaniem wstrzyknięcia w celu usunięcia pęcherzyków powietrza. Może to powodować zmniejszenie podanej dawki.
Po usunięciu nasadki, niczego nie dotykać igłą. Zapewni to czystość (sterylność) igły.
Gdy ilość leku w strzykawce jest zgodna z zaleconą dawką, nie ma potrzeby dostosowania dawki.
Można już wykonać wstrzyknięcie.
Gdy dawka zależy od masy ciała, może być konieczne dostosowanie dawki w strzykawce zgodnie z przepisaną dawką. W tym przypadku, należy pozbyć się nadmiaru leku, trzymając strzykawkę skierowaną w dół (aby zachować pęcherzyki powietrza w strzykawce) usunąć nadmiar leku do pojemnika.
Na końcu igły może pojawić się kropla. W takim przypadku, należy usunąć kroplę przed wstrzyknięciem, poprzez postukanie w strzykawkę skierowaną igłą w dół. Można już wykonać wstrzyknięcie.
Wstrzyknięcie
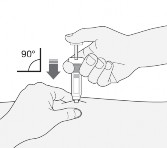
Strzykawkę należy trzymać w dłoni, którą pacjent pisze (tak jak ołówek). Drugą dłonią delikatnie chwycić palcem wskazującym i kciukiem oczyszczoną skórę brzucha, tworząc fałd skórny między palcami.
Należy mieć pewność, że utrzyma fałd skórny podczas wykonywania wstrzyknięcia.
Strzykawkę należy trzymać igłą skierowaną w dół (pionowo pod kątem 90°). Całą długość igły wprowadzić w fałd skórny.
Nacisnąć kciukiem tłok. Spowoduje to wprowadzenie leku do tkanki tłuszczowej brzucha. Należy
wstrzyknąć całą ilość leku ze strzykawki.
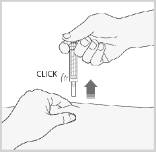
Wyjąć igłę z miejsca wstrzyknięcia, wyciągając ją na wprost, wciąż trzymając palce na tłoku.
Trzymając igłę z dala od siebie i innych, mocno docisnąć tłok, aby uruchomić system zabezpieczający. Osłona ochronna automatycznie zakryje igłę. Rozlegnie się słyszalne
,,kliknięcie’’, które potwierdzi aktywację osłony ochronnej. Teraz można uwolnić fałd skórny.
Po wykonaniu wstrzyknięcia
W celu uniknięcia zasinienia, nie należy pocierać miejsca wstrzyknięcia po jego wykonaniu.
Zużytą strzykawkę należy wyrzucić do pojemnika na odpady medyczne. Zamknąć pokrywę pojemnika i przechowywać go w miejscu niewidocznym i niedostępnym dla dzieci. Jeśli pojemnik jest pełny, należy usunąć go zgodnie z zaleceniami lekarza lub farmaceuty.
Wszelkie niezużyte leki lub odpady należy usunąć w sposób zgodny z lokalnymi przepisami
Zmiana leku przeciwzakrzepowego
Zmiana leku Clexane Forte na leki rozrzedzające krew zwane antagonistami witaminy K
(takie jak warfaryna)
Lekarz zaleci pacjentowi badania krwi w celu oznaczenia współczynnika INR i poinformuje pacjenta, kiedy należy przerwać przyjmowanie leku Clexane Forte.
Zmiana leków rozrzedzających krew zwanych antagonistami witaminy K (takie jak warfaryna) na lek Clexane Forte
Należy odstawić lek zawierający antagonistę witaminy K. Lekarz zaleci pacjentowi badanie krwi w celu oznaczenia współczynnika INR i poinformuje pacjenta, kiedy należy rozpocząć przyjmowanie leku Clexane Forte.
Zmiana leku Clexane Forte na bezpośrednie doustne leki przeciwzakrzepowe
Należy przerwać przyjmowanie leku Clexane Forte. Następnie należy rozpocząć przyjmowanie bezpośredniego doustnego leku przeciwzakrzepowego 0 do 2 godzin przed zaplanowanym czasem wykonania następnego wstrzyknięcia; a następnie należy normalnie kontynuować przyjmowanie leku.
Zmiana leczenia bezpośrednim doustnym lekiem przeciwzakrzepowym na lek Clexane Forte
Należy przerwać przyjmowanie bezpośredniego doustnego leku przeciwzakrzepowego. Leczenie lekiem Clexane Forte można rozpocząć dopiero po upływie 12 godzin od przyjęcia ostatniej dawki bezpośredniego doustnego leku przeciwkrzepliwego.
Zastosowanie większej niż zalecana dawki leku Clexane Forte
Pominięcie zastosowania leku Clexane Forte
Przerwanie stosowania leku Clexane Forte
Ważne jest, aby kontynuować wykonywanie wstrzyknięć leku Clexane Forte do czasu aż lekarz zaleci ich przerwanie. W przypadku przerwania leczenia może utworzyć się zakrzep krwi, który może być bardzo niebezpieczny.
W razie jakichkolwiek dalszych wątpliwości związanych ze stosowaniem tego leku, należy zwrócić się do lekarza, farmaceuty lub pielęgniarki.
Możliwe działania niepożądane
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Ciężkie działania niepożądane
Należy przerwać stosowanie leku Clexane Forte i niezwłocznie skonsultować się z lekarzem lub pielęgniarką w przypadku wystąpienia oznak ciężkiej reakcji alergicznej (takich jak wysypka, trudności z oddychaniem lub przełykaniem, obrzęk twarzy, warg, języka, jamy ustnej, gardła lub oczu).
W przypadku pojawienia się któregokolwiek z niżej wymienionych objawów należy przerwać stosowanie enoksaparyny i natychmiast zasięgnąć pomocy medycznej:
Czerwona, łuskowata, rozległa wysypka ze zgrubieniami pod skórą i pęcherzami, której towarzyszy gorączka. Objawy pojawiają się zwykle na początku leczenia (ostra uogólniona osutka krostkowa).
Podobnie jak inne podobne leki stosowane w celu zmniejszenia krzepliwości krwi, lek Clexane Forte może powodować krwawienia. To potencjalnie może stanowić zagrożenie dla życia. W niektórych przypadkach krwawienie może nie być od razu widoczne.
Należy niezwłocznie skontaktować się z lekarzem jeśli:
u pacjenta wystąpi jakiekolwiek krwawienie, które nie ustępuje samoistnie
u pacjenta pojawią się oznaki nadmiernego krwawienia takie jak osłabienie, zmęczenie, bladość, zawroty głowy z bólami głowy lub obrzęk niewiadomego pochodzenia.
Lekarz może zadecydować o poddaniu pacjenta dokładniejszej obserwacji bądź o zmianie leku.
Należy niezwłocznie skontaktować się z lekarzem:
jeśli u pacjenta wystąpią jakiekolwiek oznaki zablokowania naczynia krwionośnego przez zakrzep krwi, takie jak:
kurczowy ból, zaczerwienienie, zwiększona ciepłota lub obrzęk w jednej z kończyn dolnych – są to objawy zakrzepicy żył głębokich
duszność, ból w klatce piersiowej, omdlenie lub odkrztuszanie krwi – są to objawy zatorowości płucnej
jeśli u pacjenta wystąpi bolesna wysypka lub ciemnoczerwone plamy pod skórą, które nie ustępują po uciśnięciu.
Lekarz może zlecić badania krwi w celu oznaczenia liczby płytek krwi.
Inne działania niepożądane:
Bardzo często (mogą dotyczyć więcej niż 1 na 10 pacjentów):
krwawienie
podwyższona aktywność enzymów wątrobowych.
Często (mogą dotyczyć do 1 na 10 pacjentów):
większa niż zwykle skłonność do powstawania zasinień. Może to być spowodowane obniżeniem liczby płytek krwi
różowe plamy na skórze. Zmiany te są bardziej prawdopodobne w miejscach wykonywania wstrzyknięć leku Clexane Forte
wysypka skórna (pokrzywka)
swędząca, zaczerwieniona skóra
zasinienie lub ból w miejscu wstrzyknięcia
obniżona liczba krwinek czerwonych
podwyższona liczba płytek krwi
bóle głowy.
Niezbyt często (mogą dotyczyć do 1 na 100 pacjentów):
nagły nasilony ból głowy - może to być oznaka krwawienia do mózgu
uczucie tkliwości i obrzęku w żołądku - może to być oznaka krwawienia do żołądka
duże, czerwone zmiany skórne o nieregularnym kształcie, z pęcherzami lub bez pęcherzy
podrażnienie skóry (miejscowe podrażnienie)
pacjent może zauważyć zażółcenie skóry lub oczu oraz ciemniejsze zabarwienie moczu. Może to wskazywać na choroby wątroby.
Rzadko (mogą dotyczyć do 1 na 1000 pacjentów):
ciężka reakcja alergiczna - objawy takiej reakcji mogą obejmować: wysypkę, trudności w połykaniu lub oddychaniu, obrzęk ust, twarzy, gardła lub języka
podwyższony poziom potasu we krwi - jest to bardziej prawdopodobne u osób z chorobami nerek lub z cukrzycą. Lekarz może to sprawdzić, wykonując badanie krwi
podwyższona liczba eozynofili we krwi - lekarz może to sprawdzić, wykonując badanie krwi
wypadanie włosów
osteoporoza (stan, w którym kości są bardziej podatne na złamania) po długotrwałym stosowaniu leku
mrowienie, drętwienie i osłabienie mięśni (zwłaszcza w dolnej części ciała) po wykonaniu nakłucia lędźwiowego lub znieczulenia podpajęczynówkowego
utrata kontroli nad pęcherzem lub wypróżnieniami (stan, w którym pacjent nie jest w stanie kontrolować, kiedy ma udać się do toalety)
stwardnienie lub guzek w miejscu wstrzyknięcia.
Zgłaszanie działań niepożądanych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie objawy niepożądane niewymienione w ulotce, należy powiedzieć o tym lekarzowi, farmaceucie lub pielęgniarce. Działania niepożądane można zgłaszać bezpośrednio do Departamentu Monitorowania Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych, Al. Jerozolimskie 181C, 02-222 Warszawa.
Tel.: + 48 22 49 21 301, faks: + 48 22 49 21 309, strona internetowa: https://smz.ezdrowie.gov.pl Działania niepożądane można zgłaszać również podmiotowi odpowiedzialnemu lub przedstawicielowi podmiotu odpowiedzialnego w Polsce.
Dzięki zgłaszaniu działań niepożądanych można będzie zgromadzić więcej informacji na temat bezpieczeństwa stosowania leku.
Jak przechowywać lek Clexane Forte
Zawartość opakowania i inne informacje Co zawiera lek Clexane Forte
Nie przechowywać w temperaturze powyżej 25C. Nie zamrażać.
Lek należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci.
Nie stosować tego leku po upływie terminu ważności zamieszczonego na opakowaniu. Termin ważności oznacza ostatni dzień podanego miesiąca.
Nie stosować tego leku, jeśli zauważy się pęknięcie strzykawki, cząstki stałe w roztworze lub nieprawidłowy kolor roztworu (patrz „Jak wygląda lek Clexane Forte i co zawiera opakowanie”).
Leków nie należy wyrzucać do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa. Takie postępowanie pomoże chronić środowisko.
Substancją czynną leku jest enoksaparyna sodowa.
Każdy ml zawiera 150 mg enoksaparyny sodowej, co odpowiada 15 000 j.m. aktywności anty-Xa Każda ampułko-strzykawka 0,8 ml zawiera 12 000 j.m.(120 mg) enoksaparyny sodowej.
Każda ampułko-strzykawka 1 ml zawiera 15 000 j.m. (150 mg) enoksaparyny sodowej.
Pozostały składnik to: woda do wstrzykiwań.
Jak wygląda lek Clexane Forte i co zawiera opakowanie
Lek Clexane Forte to przejrzysty, bezbarwny lub żółtawy roztwór do wstrzykiwań w szklanej ampułko- strzykawce (z lub bez automatycznego systemu zabezpieczającego).
Wielkości opakowań: 2, 5, 6, 10, 20, 30, 50 ampułko-strzykawek i w opakowaniach zbiorczych 3 x 10 ampułko-strzykawek.
Nie wszystkie wielkości opakowań muszą znajdować się w obrocie.
Podmiot odpowiedzialny Sanofi-Aventis France 82, Avenue Raspail
94250 Gentilly Francja
Wytwórca
Sanofi Winthrop Industrie 180, rue Jean Jaures
94 700 Maisons-Alfort Francja
Sanofi-Aventis Private Co. Ltd
Budapest Logistics and Distribution Platform Bdg. DC5, Campona utca1.
Budapest, 1225 Węgry
Sanofi-Aventis GmbH
Turm A, 29. OG, Wienerbergstraβe 11 1100 Vienna
Austria
Sanofi Winthrop Industrie 1051 Boulevard Industriel
76580 Le Trait Francja
Sanofi-Aventis Deutschland GmbH Industriepark Höchst-Brüningstraβe 50 65926 Frankfurt am Main
Niemcy
W celu uzyskania bardziej szczegółowych informacji na temat leku oraz jego nazw w krajach członkowskich Europejskiego Obszaru Gospodarczego należy zwrócić się do przedstawiciela podmiotu odpowiedzialnego w Polsce:
Sanofi - Aventis Sp. z o.o. ul. Bonifraterska 17
00-203 Warszawa
tel.: +48 22 280 00 00
Data ostatniej aktualizacji ulotki: styczeń 2022
Inne źródła informacji
Szczegółowa informacja o tym leku jest dostępna na stronie internetowej Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (www.urpl.gov.pl).











