Spis treści:
- NAZWA PRODUKTU LECZNICZEGO
- SKŁAD JAKOŚCIOWY I ILOŚCIOWY
- POSTAĆ FARMACEUTYCZNA
- SZCZEGÓŁOWE DANE KLINICZNE
- WŁAŚCIWOŚCI FARMAKOLOGICZNE
- DANE FARMACEUTYCZNE
- PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
- NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
- DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
- DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
CHARAKTERYSTYKA PRODUKTU LECZNICZEGO
NAZWA PRODUKTU LECZNICZEGO
SKŁAD JAKOŚCIOWY I ILOŚCIOWY
POSTAĆ FARMACEUTYCZNA
SZCZEGÓŁOWE DANE KLINICZNE
Wskazania do stosowania
Dawkowanie i sposób podawania
do 4 ml produktu Bupivacaine WZF Spinal 0,5% Heavy (10 do 20 mg bupiwakainy chlorowodorku).
Działanie znieczulające pojawia się po upływie 5 do 8 minut od podania produktu i utrzymuje się przez 2 do 3 godzin w obrębie kończyn dolnych i stawu biodrowego oraz 45 do 60 minut w obrębie jamy brzusznej.
Znieczulenie podpajęczynówkowe do zabiegów urologicznych
Zalecana dawka wynosi od 1,5 ml do 3 ml produktu Bupivacaine WZF Spinal 0,5% Heavy (od 7,5 mg do 15 mg bupiwakainy chlorowodorku). Działanie znieczulające pojawia się po upływie 5 do 8 minut od podania produktu i utrzymuje się przez 2 do 3 godzin.
Zakres znieczulenia po zastosowaniu produktu zależy od wielu czynników, tj. objętości podanego leku, pozycji pacjenta podczas wykonywania znieczulenia i ułożenia pacjenta po podaniu leku.
Po podaniu 3 ml roztworu do przestrzeni podpajęczynówkowej pomiędzy L3 i L4 można uzyskać różny poziom znieczulenia, w zależności od pozycji pacjenta. Jeżeli w trakcie wykonywania znieczulenia pacjent będzie siedział, zostaną zablokowane wszystkie segmenty poniżej poziomu
Th7-Th10. Jeżeli produkt będzie podawany pacjentowi w pozycji leżącej na boku, a po wykonaniu wstrzyknięcia pacjent będzie położony na plecach, zostaną zablokowane wszystkie segmenty poniżej poziomu Th4-Th7. Należy podkreślić, że bez względu na rodzaj podanego leku miejscowo
znieczulającego, zakres segmentów znieczulonych jest indywidualny i w niektórych przypadkach klinicznych jest niemożliwy do przewidzenia przed wykonaniem znieczulenia.
Zaleca się podawanie roztworu do przestrzeni podpajęczynówkowej poniżej L3.
Nie przeprowadzono badań dotyczących stosowania produktu Bupivacaine WZF Spinal 0,5% Heavy w objętości większej niż 4 ml, dlatego nie zaleca się podawania dawki większej niż 4 ml produktu. W przypadku niepowodzenia znieczulenia, nową próbę wykonania znieczulenia należy podejmować dokonując wkłucia na innym poziomie kręgosłupa i używając mniejszej objętości produktu. Jedną
z przyczyn braku efektu znieczulającego może być zła dystrybucja produktu w przestrzeni podpajęczynówkowej (może ona ulec poprawie przy zmianie pozycji pacjenta).
Przeciwwskazania
zwężenie kanału rdzenia kręgowego i czynne choroby (np. proces zapalny w obrębie kręgosłupa, gruźlica kręgosłupa, guzy) lub niedawne urazy (np. złamania) kręgosłupa,
posocznica,
zakażenie skóry w miejscu wykonywania znieczulenia lub w jego okolicy,
wstrząs kardiogenny lub hipowolemiczny,
zaburzenia krzepnięcia lub trwające leczenie lekami przeciwzakrzepowymi.
Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania
Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji
Wpływ na płodność, ciążę i laktację
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Działania niepożądane
Przedawkowanie
WŁAŚCIWOŚCI FARMAKOLOGICZNE
Właściwości farmakodynamiczne
Właściwości farmakokinetyczne
Przedkliniczne dane o bezpieczeństwie
DANE FARMACEUTYCZNE
Wykaz substancji pomocniczych
Niezgodności farmaceutyczne
Okres ważności
lata
Specjalne środki ostrożności podczas przechowywania
Rodzaj i zawartość opakowania
Specjalne środki ostrożności dotyczące usuwania i przygotowania produktu leczniczego do stosowania
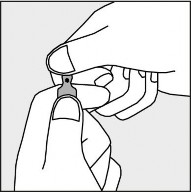
Aby otworzyć ampułkę należy trzymać ją pionowo, w obu dłoniach, kolorową kropką do siebie - patrz rysunek 2. Górną część ampułki należy uchwycić w taki sposób, aby kciuk znajdował się powyżej kolorowej kropki.
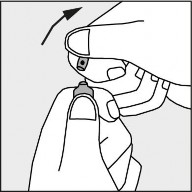
Nacisnąć zgodnie ze strzałką umieszczoną na rysunku 3.
PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
BUPIVACAINE WZF SPINAL 0,5% HEAVY, 5 mg/ml, roztwór do wstrzykiwań
Każdy ml roztworu do wstrzykiwań zawiera 5 mg bupiwakainy chlorowodorku (Bupivacaini hydrochloridum).
Substancje pomocnicze o znanym działaniu:
Każdy ml roztworu do wstrzykiwań zawiera 72,72 mg glukozy co odpowiada 80 mg glukozy jednowodnej oraz mniej niż 1 mmol (23 mg) sodu na dawkę, to znaczy lek uznaje się za „wolny od sodu”.
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
Roztwór do wstrzykiwań
Bezbarwny, przezroczysty płyn.
Znieczulenia podpajęczynówkowe u dorosłych oraz dzieci w każdym wieku.
Produktem Bupivacaine WZF Spinal 0,5% Heavy można wykonywać znieczulenia do zabiegów urologicznych, zabiegów w obrębie kończyn dolnych (jeżeli zabieg chirurgiczny trwa od 2 do 3 godzin) lub do zabiegów w obrębie jamy brzusznej (jeżeli zabieg trwa 45 do 60 minut).
Bupiwakaina jest amidowym lekiem miejscowo znieczulającym o długim czasie działania. Bupivacaine WZF Spinal 0,5% Heavy wykazuje szybki początek działania i długi czas działania. Czas blokady czuciowej w segmentach T10 – T12 wynosi 2-3 godziny.
Bupivacaine WZF Spinal 0,5% Heavy powoduje umiarkowane zmniejszenie napięcia mięśni kończyn dolnych trwające od 2 do 2,5 godziny. Ze względu na blokadę ruchową mięśni brzucha, roztwór jest odpowiedni do wykonywania zabiegów w obrębie jamy brzusznej trwających 45-60 minut. Czas trwania blokady ruchowej nie przekracza czasu działania przeciwbólowego. Działanie na układ sercowo-naczyniowy produktu Bupivacaine WZF Spinal 0,5% Heavy jest podobne lub mniejsze niż w przypadku innych produktów podawanych podpajęczynówkowo. Produkt zawiera 80 mg/ml glukozy jednowodnej, jest wyjątkowo dobrze tolerowany przez wszystkie tkanki, z którymi ma kontakt.
Produkt Bupivacaine WZF Spinal 0,5% Heavy przeznaczony jest do podawania podpajęczynówkowego.
Gęstość roztworu w temperaturze 20°C wynosi 1,026 g/ml (w temperaturze 37°C wynosi 1,021 g/ml).
Dawkowanie
Noworodki, niemowlęta oraz dzieci o masie ciała do 40 kg
Produkt Bupivacaine WZF Spinal 0,5% Heavy może być stosowany u dzieci.
Jedną z różnic występujących między małymi dziećmi i dorosłymi jest względnie duża objętość płynu mózgowo-rdzeniowego u niemowląt i noworodków wymagających podawania względnie większych dawek na kilogram masy ciała, w celu wytworzenia tego samego poziomu blokady w porównaniu
z dorosłymi.
Procedury znieczulenia regionalnego u dzieci powinni przeprowadzać wykwalifikowani klinicyści, dobrze znający tę grupę pacjentów oraz technikę przeprowadzania znieczulenia.
Dawki podane w tabeli należy potraktować jako zalecane do stosowania u dzieci.
Występują różnice osobnicze. Czynniki mające wpływ na określone techniki wykonywania blokad oraz na indywidualne wymagania pacjenta są opisane w podręcznikach anestezjologii. Należy stosować najmniejszą wymaganą dawkę do uzyskania odpowiedniego znieczulenia.
Tabela: Zalecane dawkowanie u noworodków, niemowląt i dzieci
Masa ciała (kg) | Dawka (mg/kg mc.) |
<5 | 0,40-0,50 mg/kg mc. |
5 do 15 | 0,30-0,40 mg/kg mc. |
15 do 40 | 0,25-0,30 mg/kg mc. |
Dorośli oraz dzieci powyżej 12 lat
Doświadczenie lekarza wykonującego znieczulenie oraz znajomość stanu fizycznego pacjenta są ważne podczas określania dawki produktu leczniczego. Należy uwzględnić różne czynniki mogące wpływać na poszczególne techniki znieczulenia oraz indywidualne wymagania pacjenta. Należy stosować najmniejszą wymaganą dawkę do uzyskania odpowiedniego znieczulenia. Występują indywidualne różnice u pacjentów dotyczące rozpoczęcia i okresu trwania znieczulenia, a zasięg znieczulenia może być trudny do przewidzenia, ale będzie zależał od objętości zastosowanego leku, dotyczy to zwłaszcza roztworu izobarycznego (zwykłego).
Dawki podane poniżej odnoszą się do pacjentów dorosłych o standardowej budowie ciała.
U pacjentów w podeszłym wieku oraz u kobiet w zaawansowanej ciąży, dawkę produktu należy zmniejszyć.
Znieczulenie podpajęczynówkowe do zabiegów chirurgicznych w obrębie kończyn dolnych i stawu biodrowego oraz w obrębie jamy brzusznej (także do cięcia cesarskiego)
Nadwrażliwość na leki miejscowo znieczulające o budowie amidowej lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1.
Ogólne przeciwwskazania do stosowania znieczulenia podpajęczynówkowego, niezależnie od rodzaju stosowanego środka znieczulającego, to:
- ostre choroby ośrodkowego układu nerwowego takie jak zapalenie opon mózgowo- rdzeniowych, zapalenie istoty szarej rdzenia, krwawienie wewnątrzczaszkowe, podostre zwyrodnienie rdzenia kręgowego w przebiegu niedokrwistości złośliwej, guzy mózgu
i rdzenia kręgowego,
Znieczulenie podpajęczynówkowe powinno być wykonywane w ośrodkach zatrudniających odpowiednio przeszkolony i doświadczony personel. Podczas stosowania leków miejscowo
znieczulających należy zapewnić możliwość tlenoterapii i prowadzenia resuscytacji krążeniowo- oddechowej. Sprzęt używany podczas resuscytacji i leki podawane podczas resuscytacji powinny być dostępne.
Przed rozpoczęciem wykonywania znieczulenia podpajęczynówkowego należy założyć kaniulę dożylną. Lekarz wykonujący znieczulenie powinien zwrócić szczególną uwagę, aby nie podać produktu do naczynia krwionośnego. Lekarz wykonujący znieczulenie powinien być odpowiednio wyszkolony oraz znać metody diagnozowania i postępowania w przypadku wystąpienia objawów toksyczności oraz innych powikłań. W przypadku wystąpienia ostrych objawów toksyczności lub objawów całkowitego znieczulenia rdzeniowego należy natychmiast przerwać podawanie produktu (patrz punkt 4.9).
Jeżeli w trakcie wykonywania znieczulenia regionalnego zwiększy się stężenie bupiwakainy
w surowicy, mogą wystąpić objawy ostrej toksyczności ze strony układu krążenia i ośrodkowego układu nerwowego. Podobne objawy mogą wystąpić po innych środkach miejscowo znieczulających. Zwiększenie stężenia środka miejscowo znieczulającego w surowicy jest najczęściej spowodowane niezamierzonym podaniem donaczyniowym lub wstrzyknięciem w silnie unaczyniony obszar ciała. Odnotowano przypadki komorowego zaburzenia rytmu, migotania komór, nagłej zapaści krążeniowej i zgonów na skutek zwiększonego stężenia bupiwakainy w krążeniu ogólnym. W przypadku
zatrzymania czynności serca, osiągnięcie pomyślnego rezultatu resuscytacji może wymagać długotrwałego prowadzenia akcji ratunkowej. Nie obserwowano zwiększonego stężenia bupiwakainy w surowicy po zastosowaniu zalecanych dawek bupiwakainy w czasie znieczulenia
podpajęczynówkowego.
Ryzyko wystąpienia wysokiego lub całkowitego znieczulenia rdzeniowego jest większe u pacjentów w podeszłym wieku lub u kobiet w zaawansowanej ciąży - u tych pacjentów należy zmniejszyć dawkę środka miejscowo znieczulającego.
Bardzo wysokie lub całkowite znieczulenie rdzeniowe jest rzadkim, ale groźnym działaniem
niepożądanym, które może wystąpić po wykonaniu znieczulenia podpajęczynówkowego. Skutkiem wystąpienia znieczulenia rdzeniowego jest niewydolność układu krążenia i układu oddechowego. Niewydolność krążenia jest spowodowana rozległą blokadą układu współczulnego, której objawami są niedociśnienie, znaczna bradykardia lub nawet zatrzymanie serca.
Niewydolność oddechowa jest spowodowana porażeniem mięśni oddechowych (w wyniku zahamowania przewodnictwa w nerwach mięśni oddechowych), w tym również przepony.
Znieczulenie podpajęczynówkowe z użyciem dowolnego leku miejscowo znieczulającego może spowodować wystąpienie niedociśnienia tętniczego i bradykardii, czego należy się spodziewać
i zastosować właściwe środki ostrożności. Ryzyko wystąpienia tych objawów można zmniejszyć przez podanie dożylnie przed znieczuleniem roztworów krystaloidowych lub koloidowych. W przypadku wystąpienia niedociśnienia należy podać dożylnie lek obkurczający naczynia, taki jak efedryna
w dawce 10-15 mg. Ciężkie niedociśnienie może wynikać z hipowolemii spowodowanej krwotokiem lub odwodnieniem, lub zamknięciem głównej tętnicy i żyły głównej u pacjentów z masywnym wodobrzuszem, dużymi guzami w jamie brzusznej lub w zaawansowanej ciąży. Należy unikać znacznego niedociśnienia u pacjentów z niewydolnością serca.
U pacjentów z hipowolemią o dowolnej etiologii, podczas znieczulenia podpajęczynówkowego, może wystąpić nagłe i ciężkie niedociśnienie.
Znieczulenie podpajęczynówkowe może powodować wystąpienie porażenia mięśni
międzyżebrowych, a u pacjentów z wysiękiem opłucnowym mogą wystąpić zaburzenia ze strony układu oddechowego.
Posocznica może zwiększać ryzyko powstania ropnia wewnątrzrdzeniowego w okresie pooperacyjnym.
Po znieczuleniu podpajęczynówkowym, powikłania neurologiczne, takie jak zaburzenia lub brak
czucia, zaburzenia czynności ruchowych lub porażenia występują rzadko. Sporadycznie zmiany te są trwałe.
Należy pamiętać, że znieczulenie podpajęczynówkowe może niekiedy powodować wystąpienie
całkowitego znieczulenia rdzeniowego, włącznie z porażeniem mięśni międzyżebrowych i przepony, zwłaszcza u kobiet w ciąży.
Przed wykonaniem znieczulenia podpajęczynówkowego, bez względu na zastosowany środek miejscowo znieczulający należy rozważyć potencjalne ryzyko i korzyść dla pacjenta.
Szczególnej uwagi wymagają pacjenci w podeszłym wieku, w złym stanie ogólnym lub np.
z częściowym blokiem przedsionkowo-komorowym II lub III stopnia, z zaawansowaną chorobą
wątroby lub ciężką niewydolnością nerek. Znieczulenie regionalne jest często wskazane w tej grupie pacjentów.
Zaleca się zachowanie ostrożności u pacjentów z zaburzeniami neurologicznymi takimi jak
stwardnienie rozsiane, porażenie połowicze, porażenie poprzeczne, zaburzenia nerwowo-mięśniowe, aczkolwiek po wykonaniu znieczulenia podpajęczynówkowego nie obserwowano nasilenia tych
zaburzeń.
Pacjenci stosujący leki przeciwarytmiczne klasy III (np. amiodaron), u których stosowana jest bupiwakaina powinni znajdować się pod ścisłą obserwacją i należy rozważyć u nich kontrolowanie zapisu EKG. Działanie bupiwakainy i leków przeciwarytmicznych klasy III może się sumować.
Produkt Bupivacaine WZF Spinal 0,5% Heavy zawiera 72,72 mg glukozy (co odpowiada 80 mg
jednowodnej glukozy) w 1 ml roztworu do wstrzykiwań. Należy wziąć to pod uwagę u pacjentów z cukrzycą.
Lek zawiera mniej niż 1 mmol (23 mg) sodu na dawkę, to znaczy lek uznaje się za „wolny od sodu”.
Szczególne środki ostrożności należy zachować podczas podawania bupiwakainy pacjentom otrzymującym inne środki miejscowo znieczulające lub leki o budowie strukturalnej przypominającej amidowe środki miejscowo znieczulające, np. leki przeciwarytmiczne klasy I B, takie jak lidokaina, meksyletyna, ponieważ działania toksyczne tych produktów mogą się sumować.
Badania interakcji bupiwakainy z lekami przeciwarytmicznymi klasy III (np. amiodaron) nie zostały przeprowadzone, jednak podczas jednoczesnego stosowania tych leków należy zachować ostrożność (patrz punkt 4.4).
Ciąża
Nie zaobserwowano, aby bupiwakaina miała wpływ na proces rozrodu u ludzi.
W badaniach na szczurach bupiwakaina podawana w dużych dawkach w okresie ciąży miała wpływ na embriogenezę oraz na przeżywalność młodych w okresie tuż po porodzie.
Dlatego produktu nie należy stosować we wczesnym okresie ciąży, chyba że w opinii lekarza korzyści wynikające z jego zastosowania przewyższają ryzyko związane z jego stosowaniem.
Jeżeli bupiwakaina jest stosowana u kobiet w zaawansowanej ciąży, dawkę produktu należy zmniejszyć.
Karmienie piersią
Bupiwakaina przenika do mleka kobiecego w tak małych ilościach, że po podaniu dawki terapeutycznej nie stwarza to ryzyka dla dziecka karmionego piersią.
W zależności od wielkości dawki, leki miejscowo znieczulające mogą wywierać nieznaczny wpływ na funkcje psychiczne, jak również mogą wpływać na funkcje motoryczne i koordynację ruchową.
Bezpieczeństwo stosowania produktu Bupivacaine WZF Spinal 0,5% Heavy jest porównywalne do innych leków znieczulających stosowanych w znieczuleniu podpajęczynówkowym.
Działania niepożądane występujące po znieczuleniu podpajęczynówkowym mogą być skutkiem: działania per se produktu miejscowo znieczulającego, fizjologicznej reakcji na blokadę
przewodnictwa nerwowego (np. niedociśnienie, zwolnienie czynności serca, przejściowe zatrzymanie moczu), bezpośredniego uszkodzenia związanego z nakłuciem (np. krwiak w okolicy kręgosłupa), pośredniego uszkodzenia związanego z nakłuciem (np. zapalenie opon mózgowo-rdzeniowych, ropień nadtwardówkowy) lub wycieku płynu mózgowo-rdzeniowego po nakłuciu igłą (np. popunkcyjne bóle głowy). Jednoznaczne ustalenie przyczyny działania niepożądanego jest bardzo często niemożliwe.
W poniższej tabeli działania niepożądane pogrupowano według częstości występowania:
Częstość występowania | Klasyfikacja układów i narządów | Działania niepożądane |
Bardzo często (1/10) | Zaburzenia serca: Zaburzenia żołądka i jelit: | niedociśnienie, zwolnienie czynności serca nudności |
Często (1/100 do <1/10) | Zaburzenia układu nerwowego: Zaburzenia żołądka i jelit: Zaburzenia nerek i dróg moczowych: | popunkcyjne bóle głowy wymioty zatrzymanie moczu, nietrzymanie moczu |
Niezbyt często (1/1 000 do <1/100) | Zaburzenia układu nerwowego: Zaburzenia mięśniowo- szkieletowe i tkanki łącznej: | parestezje, niedowład, dyzestezja osłabienie mięśni, bóle pleców |
Rzadko (1/10 000 do <1/1 000) | Zaburzenia serca: Zaburzenia układu immunologicznego: Zaburzenia układu nerwowego: Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia: | zatrzymanie czynności serca reakcje alergiczne, wstrząs anafilaktyczny niezamierzone, całkowite znieczulenie rdzeniowe, porażenie kończyn dolnych i inne porażenia, neuropatie, zapalenie pajęczynówki zahamowanie czynności układu oddechowego |
Dzieci
Działania niepożądane u dzieci są podobne do tych, które występują u dorosłych, jednak u dzieci wczesne objawy toksyczności leków miejscowo znieczulających mogą być trudne do wykrycia w przypadkach, gdy blokadę zastosowano podczas sedacji lub znieczulenia ogólnego.
Zgłaszanie podejrzewanych działań niepożądanych
Po dopuszczeniu produktu leczniczego do obrotu istotne jest zgłaszanie podejrzewanych działań
niepożądanych. Umożliwia to nieprzerwane monitorowanie stosunku korzyści do ryzyka stosowania produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem Departamentu Monitorowania
Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych, Al. Jerozolimskie 181C, 02-222 Warszawa, Tel.: + 48 22 49 21 301, Faks: + 48 22 49 21 309, e-mail: ndl@urpl.gov.pl
Działania niepożądane można zgłaszać również podmiotowi odpowiedzialnemu.
Po zastosowaniu zalecanych dawek produktu Bupivacaine WZF Spinal 0,5% Heavy w czasie znieczulenia podpajęczynówkowego (stanowią one nie więcej niż 20% dawek używanych
w znieczuleniu zewnątrzoponowym) nie obserwowano zwiększenia stężenia bupiwakainy w surowicy, które powodowałoby wystąpienie objawów toksyczności. Jednak w przypadku jednoczesnego
stosowania innych środków miejscowo znieczulających, ich działania toksyczne mogą sumować się i spowodować wystąpienie objawów toksyczności. Bupiwakaina zastosowana w dużych dawkach może wywołać ostre objawy toksyczne ze strony ośrodkowego układu nerwowego i układu krążenia, zwłaszcza jeżeli zostanie podana donaczyniowo.
W przypadku wystąpienia objawów toksyczności lub objawów całkowitego znieczulenia rdzeniowego należy natychmiast przerwać podawanie leku miejscowo znieczulającego.
Do ogólnych objawów toksyczności, rzadko związanych z podaniem podpajęczynówkowym produktu, ale mogącym wystąpić po przypadkowym podaniu donaczyniowym należą: drętwienie języka, wrażenie pustki w głowie, zawroty głowy, drżenie mięśniowe. Następnie mogą wystąpić drgawki i niewydolność krążenia.
Postępowanie w razie wystąpienia całkowitego znieczulenia rdzeniowego
Podczas znieczulenia podpajęczynówkowego może dojść do wystąpienia tzw. wysokiego poziomu znieczulenia lub wręcz do całkowitego znieczulenia rdzeniowego.
Objawami wysokiego poziomu znieczulenia lub całkowitego znieczulenia rdzeniowego może być zatrzymanie oddechu i (lub) niedociśnienie tętnicze. W tych przypadkach należy zapewnić właściwą wentylację i utlenowanie krwi przez podanie tlenu oraz zastosowanie oddechu wspomaganego lub kontrolowanego.
W przypadku niedociśnienia tętniczego należy podać leki obkurczające naczynia, np. efedrynę
w dawce od 10 mg do 15 mg dożylnie, i w razie konieczności powtarzać wstrzyknięcia aż do wzrostu ciśnienia tętniczego do pożądanej wartości. W celu podwyższenia ciśnienia tętniczego można również zastosować szybki wlew dożylny płynów wieloelektrolitowych lub koloidów.
Postępowanie w razie wystąpienia ogólnych objawów toksyczności
W przypadku łagodniejszych ogólnych objawów toksyczności nie jest konieczne rozpoczynanie
leczenia. Należy je rozpocząć bezwzględnie w momencie wystąpienia drgawek. Celem leczenia jest przede wszystkim przerwanie napadu drgawek oraz zapewnienie odpowiedniego utlenowania krwi; należy podać tlen i w razie potrzeby zastosować wentylację wspomaganą lub kontrolowaną. Jeżeli drgawki nie ustąpią samoistnie w ciągu 15 do 30 sekund, należy podać tiopental w dawce od 100 do 150 mg dożylnie lub diazepam w dawce od 5 do 10 mg. Alternatywnie można podać sukcynylocholinę w dawce od 50 do 100 mg dożylnie, jednak w tym przypadku należy pacjenta zaintubować dotchawiczo i wdrożyć pełne leczenie jak u pacjenta po zwiotczeniu mięśni. Zawsze należy zapewnić właściwe natlenowanie, oddech i krążenie oraz wdrożyć leczenie kwasicy.
Dawki leków stosowanych w leczeniu w razie przedawkowania produktu u dzieci powinny być dostosowane do ich wieku i masy ciała.
Grupa farmakoterapeutyczna: środki znieczulające działające miejscowo. Amidy. Kod ATC: N01BB01
Bupiwakaina jest środkiem znieczulającym o budowie amidowej. Po podaniu do przestrzeni podpajęczynówkowej początek działania jest szybki, a czas działania średnio długi lub długi. Czas trwania znieczulenia zależy od podanej dawki produktu.
Bupiwakaina odwracalnie hamuje przewodnictwo impulsów nerwowych, powoduje odwracalne zmniejszenie przepuszczalności błony komórkowej neuronu dla jonów sodowych.
Produkt Bupivacaine WZF Spinal 0,5% Heavy jest roztworem hiperbarycznym. W związku z tym, że ciężar właściwy roztworu produktu Bupivacaine WZF Spinal 0,5% Heavy jest większy niż płynu mózgowo-rdzeniowego, na zakres znieczulenia ma wpływ siła ciężkości.
Ponieważ dawki stosowane w znieczuleniu podpajęczynówkowym są małe, w związku z tym stężenia leku w płynie mózgowo-rdzeniowym są niewielkie, a czas trwania znieczulenia relatywnie krótszy niż w przypadku innych technik znieczulenia regionalnego.
Wchłanianie
Bupiwakaina po podaniu podpajęczynówkowym ulega całkowitemu, dwufazowemu wchłonięciu
z przestrzeni podpajęczynówkowej. Okres półtrwania w dwóch fazach wynosi odpowiednio 50 i 408 minut. Powolna faza wchłaniania jest czynnikiem decydującym o szybkości wydalania bupiwakainy i wyjaśnia różnice w okresie półtrwania bupiwakainy po podaniu dożylnym i po podaniu do
przestrzeni podpajęczynówkowej.
Dystrybucja
Stężenie bupiwakainy we krwi jest relatywnie małe po podaniu do przestrzeni podpajęczynówkowej w porównaniu z innymi technikami znieczulenia regionalnego.
Jest to spowodowane małą dawką bupiwakainy, która jest podawana podczas znieczulenia podpajęczynówkowego. Maksymalne stężenie bupiwakainy po podaniu każdej dawki 100 mg do przestrzeni podpajęczynówkowej wynosi około 0,4 mg/l. Oznacza to, że po podaniu 20 mg bupiwakainy stężenie w osoczu wynosi około 0,1 mg/l.
Metabolizm
Po podaniu dożylnym całkowity klirens bupiwakainy wynosi 0,58 l/min, objętość dystrybucji w stanie stacjonarnym wynosi 73 l, a okres półtrwania wynosi 2,7 godz. Współczynnik wychwytu
wątrobowego wynosi 0,40. Klirens bupiwakainy jest zależny prawie wyłącznie od metabolizmu wątrobowego. Metabolizm w wątrobie zależy zarówno od przepływu wątrobowego, jak i od
aktywności enzymów wątrobowych.
Bupiwakaina łatwo przenika przez łożysko. Dochodzi do wyrównania stężeń bupiwakainy w surowicy matki i dziecka podobnie jak po podaniu innych leków przenikających na zasadzie prostej dyfuzji.
Całkowite stężenie bupiwakainy we krwi płodu jest mniejsze niż we krwi matki, co jest związane
z mniejszym wiązaniem z białkami osocza płodu. Stężenia wolnej bupiwakainy są takie same u matki i u płodu.
Wydalanie
Bupiwakaina jest wydzielana z mlekiem kobiecym, jednak w tak małych ilościach, że nie stanowi to ryzyka dla dziecka. Tylko 6% podanej dawki bupiwakainy jest wydalane w postaci niezmienionej. Główne metabolity bupiwakainy to 2,6-pipekolilksylidyna (PPX) i jej pochodne.
U dzieci farmakokinetyka jest podobna do farmakokinetyki u dorosłych.
Na podstawie wyników badań dotyczących bezpieczeństwa, toksyczności ostrej i przewlekłej, wpływu na układ rozrodczy, mutagenności i tolerancji miejscowej nie stwierdzono innych zagrożeń dla ludzi niż wynikające z właściwości farmakodynamicznych charakterystycznych dla dużych dawek
bupiwakainy (np. objawy toksyczności dotyczące układu nerwowego i układu krążenia).
Glukoza 72,72 mg (co odpowiada glukozie jednowodnej 80 mg) Sodu wodorotlenek (do ustalenia pH)
Woda do wstrzykiwań
Gęstość roztworu w temperaturze 20°C wynosi 1,026 g/ml (w temperaturze 37°C wynosi 1,021 g/ml).
Nie zaleca się dodawania innych substancji do roztworów podawanych do przestrzeni podpajęczynówkowej.
Produkt nie wymaga szczególnych środków ostrożności dotyczących przechowywania.
Ampułki ze szkła bezbarwnego zawierające 4 ml roztworu pakowane po 5 sztuk w tekturowym pudełku.
Produkt przeznaczony do podawania podpajęczynówkowego.
Roztwór nie zawiera środków konserwujących - należy zużyć natychmiast po otwarciu ampułki. Nie zaleca się ponownego wyjaławiania roztworu.
Instrukcja otwierania ampułki
Przed otwarciem ampułki należy upewnić się, że cały roztwór znajduje się w dolnej części ampułki. Można delikatnie potrząsnąć ampułką lub postukać w nią palcem, aby ułatwić spłynięcie roztworu.
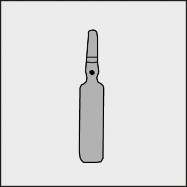
Na każdej ampułce umieszczono kolorową kropkę (patrz rysunek 1.) jako oznaczenie znajdującego się poniżej niej punktu nacięcia.
Ampułki są przeznaczone wyłącznie do jednorazowego użytku, należy je otwierać bezpośrednio przed użyciem. Pozostałą zawartość niezużytego produktu należy zniszczyć zgodnie z obowiązującymi przepisami.
Rysunek 1.
Rysunek 2.
Rysunek 3.
Warszawskie Zakłady Farmaceutyczne Polfa S.A. ul. Karolkowa 22/24; 01-207 Warszawa
Pozwolenie nr 14325
Data wydania pierwszego pozwolenia na dopuszczenie do obrotu: 05.02.2008 r. Data ostatniego przedłużenia pozwolenia: 21.05.2012 r.











