Spis treści:
- NAZWA PRODUKTU LECZNICZEGO
- SKŁAD JAKOŚCIOWY I ILOŚCIOWY
- POSTAĆ FARMACEUTYCZNA
- SZCZEGÓŁOWE DANE KLINICZNE
- WŁAŚCIWOŚCI FARMAKOLOGICZNE
- DANE FARMACEUTYCZNE
- PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE
- NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
- DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU / DATA PRZEDŁUŻENIA POZWOLENIA
- DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU
CHARAKTERYSTYKA PRODUKTU LECZNICZEGO
NAZWA PRODUKTU LECZNICZEGO
SKŁAD JAKOŚCIOWY I ILOŚCIOWY
POSTAĆ FARMACEUTYCZNA
SZCZEGÓŁOWE DANE KLINICZNE
Wskazania do stosowania
Dawkowanie i sposób podawania Dawkowanie
Jeżeli nie stosowano antykoncepcji hormonalnej (w poprzednim miesiącu)
Przyjmowanie tabletek należy rozpocząć w 1. dniu naturalnego cyklu miesiączkowego (tzn. w pierwszym dniu krwawienia miesiączkowego).
Zmiana ze złożonego hormonalnego produktu antykoncepcyjnego (złożony doustny środek antykoncepcyjny, system terapeutyczny dopochwowy lub system transdermalny)
Kobieta powinna rozpocząć przyjmowanie produktu leczniczego Lesiplus następnego dnia po przyjęciu ostatniej tabletki zawierającej substancje czynne poprzedniego złożonego doustnego środka antykoncepcyjnego, ale nie później niż następnego dnia po zakończeniu przerwy lub po przyjęciu tabletek placebo poprzedniego złożonego doustnego środka antykoncepcyjnego. W przypadku stosowania systemu terapeutycznego dopochwowego lub systemu transdermalnego, przyjmowanie produktu Lesiplus zaleca się rozpocząć w dniu usunięcia systemu, ale nie później niż w dniu, w którym należałoby zastosować kolejny system.
Zmiana z produktu leczniczego zawierającego wyłącznie progestagen (minitabletka, iniekcje, implant) lub systemu domacicznego uwalniającego progestagen
Kobiety stosujące minitabletkę mogą rozpocząć stosowanie produktu leczniczego w dowolnym dniu cyklu (kobiety stosujące implant lub system domaciczny mogą rozpocząć stosowanie produktu leczniczego
w dniu ich usunięcia, a kobiety stosujące iniekcje – w dniu planowanej kolejnej iniekcji). Niemniej jednak w takich przypadkach należy poinformować pacjentkę o konieczności stosowania dodatkowej antykoncepcji mechanicznej przez pierwsze 7 dni przyjmowania tabletek.
Po poronieniu w pierwszym trymestrze ciąży
Kobieta może od razu rozpocząć przyjmowanie produktu leczniczego. W takim przypadku nie jest
konieczne stosowanie dodatkowych metod antykoncepcyjnych.
Po porodzie lub poronieniu w drugim trymestrze ciąży
Należy poinformować pacjentkę, że przyjmowanie tabletek należy rozpocząć między 21. a 28. dniem po porodzie lub poronieniu w drugim trymestrze ciąży. W przypadku późniejszego rozpoczęcia stosowania tabletek, należy poinformować pacjentkę o konieczności stosowania dodatkowej antykoncepcji mechanicznej przez pierwsze 7 dni przyjmowania tabletek. Jeżeli jednak wcześniej doszło do stosunku płciowego, przed rozpoczęciem przyjmowania złożonego doustnego środka antykoncepcyjnego należy wykluczyć ciążę lub odczekać do wystąpienia pierwszego krwawienia miesiączkowego.
Kobiety karmiące piersią, patrz punkt 4.6.
Postępowanie w przypadku pominięcia tabletek
Jeśli pominięto tabletkę placebo z ostatniego (4.) rzędu blistra, należy to zignorować. Niemniej jednak, należy je usunąć z blistra, aby uniknąć przypadkowego wydłużenia okresu stosowania tabletek placebo. Poniższe informacje odnoszą się tylko do przypadku pominięcia zastosowania tabletek zawierających substancje czynne:
Jeżeli od czasu planowego przyjęcia tabletki upłynęło mniej niż 24 godziny, skuteczność ochrony antykoncepcyjnej nie uległa zmniejszeniu. Kobieta powinna przyjąć tabletkę jak najszybciej po przypomnieniu sobie o pominięciu tabletki, a kolejne tabletki powinna przyjmować o zwykłej porze.
Jeżeli od czasu planowego przyjęcia tabletki upłynęło więcej niż 24 godziny, skuteczność ochrony antykoncepcyjnej może być zmniejszona. W takim przypadku należy postępować zgodnie
z następującymi dwiema podstawowymi zasadami:
Dzień 1.-7.
Pacjentka powinna przyjąć ostatnią zapomnianą tabletkę, jak tylko sobie o tym przypomni, nawet jeżeli oznacza to jednoczesne przyjęcie dwóch tabletek. Następne tabletki należy przyjmować o zwykłej porze. Ponadto przez następne 7 dni należy dodatkowo stosować antykoncepcję mechaniczną, np. prezerwatywy. Jeżeli w ciągu 7 poprzedzających dni doszło do stosunku, należy uwzględnić możliwość zajścia w ciążę. Im więcej tabletek pominięto i im mniej czasu minęło od okresu przyjmowania tabletek placebo, tym większe ryzyko zajścia w ciążę.
Dzień 8.-14.
Pacjentka powinna przyjąć ostatnią zapomnianą tabletkę, jak tylko sobie o tym przypomni, nawet jeżeli oznacza to jednoczesne przyjęcie dwóch tabletek. Następne tabletki należy przyjmować o zwykłej porze. Jeżeli w ciągu 7 dni przed pominięciem tabletki stosowano właściwe dawkowanie, nie ma konieczności stosowania dodatkowych środków antykoncepcyjnych. Jeżeli pominięto więcej niż 1 tabletkę, należy przez 7 dni stosować dodatkową metodę antykoncepcji.
Dzień 15.-24.
Istnieje znaczne ryzyko zmniejszenia skuteczności metody ze względu na zbliżający się okres przyjmowania tabletek placebo. Jednak odpowiednio dostosowując schemat dawkowania, można zapobiec zmniejszeniu skuteczności antykoncepcyjnej. Zastosowanie jednej z dwóch opcji przedstawionych poniżej sprawia, że nie ma konieczności stosowania dodatkowych metod antykoncepcyjnych, pod warunkiem, że przez 7 dni poprzedzających pominięcie tabletki stosowano prawidłowe dawkowanie. W przeciwnym razie kobieta powinna zastosować pierwszą z wymienionych dwóch opcji, oraz przez 7 kolejnych dni powinna także stosować dodatkową metodę antykoncepcji.
Zalecenia w przypadku zaburzeń żołądkowo-jelitowych
W przypadku ciężkich zaburzeń żołądkowo-jelitowych (np. wymiotów lub biegunki), może dojść do zmniejszenia wchłaniania produktu leczniczego i należy stosować dodatkowe metody antykoncepcyjne. Jeżeli w ciągu 3-4 godzin po przyjęciu tabletki zawierającej substancje czynne wystąpią wymioty, należy jak najszybciej przyjąć nową (dodatkową) tabletkę. W miarę możliwości nową tabletkę należy przyjąć w okresie do 24 godzin od zwykłej pory przyjmowania tabletki. Jeżeli upłynie ponad 24 godzin od przyjęcia tabletki, należy uwzględnić zalecenia dotyczące pominięcia dawek, przedstawione w punkcie 4.2
„Postępowanie w przypadku pominięcia tabletek”. Jeżeli kobieta nie życzy sobie zmiany schematu dawkowania, powinna przyjąć dodatkową(-e) tabletkę(-i) z nowego blistra.
W jaki sposób opóźnić wystąpienie krwawienia z odstawienia
Aby opóźnić czas wystąpienia krwawienia z odstawienia, należy pominąć tabletki placebo z bieżącego blistra i bezpośrednio przystąpić do stosowania tabletek produktu leczniczego Lesiplus z kolejnego blistra. Czas opóźnienia terminu wystąpienia krwawienia można wydłużyć, przyjmując kolejne tabletki, nawet do zakończenia stosowania tabletek zawierających substancje czynne z drugiego blistra. W czasie wydłużonego w ten sposób cyklu może wystąpić niewielkie krwawienie sródcykliczne lub plamienie.
Następnie, po okresie stosowania tabletek placebo, należy wznowić przyjmowanie produktu leczniczego
Lesiplus.
Kobietom, które zamierzają przesunąć termin wystąpienia krwawienia z odstawienia na inny dzień tygodnia niż w aktualnie stosowanym schemacie dawkowania, można zalecić skrócenie najbliższego okresu przyjmowania tabletek placebo o dowolną liczbę dni. Im krótsza przerwa, tym większe jest prawdopodobieństwo, że nie wystąpi krwawienie z odstawienia, natomiast w trakcie przyjmowania tabletek z kolejnego blistra może wystąpić krwawienie śródcykliczne lub plamienie (podobnie jak w przypadku opóźnienia terminu wystąpienia krwawienia).
Dodatkowe informacje dotyczące szczególnych populacji
Dzieci i młodzież
Produkt leczniczy Lesiplus jest wskazany tylko po rozpoczęciu miesiączkowania.
Pacjentki w podeszłym wieku
Produkt leczniczy Lesiplus nie jest wskazany do stosowania po menopauzie.
Pacjentki z zaburzeniami czynności wątroby
Produkt leczniczy Lesiplus jest przeciwwskazany u kobiet z ciężkimi chorobami wątroby. Patrz także punkty 4.3 oraz 5.2.
Pacjentki z zaburzeniami czynności nerek
Produkt leczniczy Lesiplus jest przeciwwskazany u kobiet z ciężką niewydolnością nerek lub ostrą niewydolnością nerek. Patrz także punkty 4.3 oraz 5.2.
Sposób podania
Podanie doustne.
Przeciwwskazania
Występowanie lub ryzyko żylnej choroby zakrzepowo-zatorowej (ang. venous thromboembolism,
VTE)
Żylna choroba zakrzepowo-zatorowa - czynna (leczona przeciwzakrzepowymi produktami leczniczymi) lub przebyta żylna choroba zakrzepowo-zatorowa, np. zakrzepica żył głębokich (ang. deep venous thrombosis, DVT), zatorowość płucna (ang. pulmonary embolism, PE).
Znana dziedziczna lub nabyta predyspozycja do występowania żylnej choroby zakrzepowo- zatorowej np. oporność na aktywowane białko C (ang. activated protein C, APC) (w tym czynnik V Leiden) niedobór antytrombiny III, niedobór białka C, niedobór białka S
Rozległy zabieg operacyjny związany z długotrwałym unieruchomieniem (patrz punkt 4.4)
Wysokie ryzyko żylnej choroby zakrzepowo-zatorowej wskutek występowania wielu czynników ryzyka (patrz punkt 4.4).
Występowanie lub ryzyko tętniczych zaburzeń zakrzepowo-zatorowych (ang. arterial thromboembolism, ATE)
Tętnicze zaburzenia zakrzepowo-zatorowe - czynne (np. zawał mięśnia sercowego) lub
objawy prodromalne (np. dławica piersiowa)
Choroby naczyń mózgowych – czynny udar, przebyty udar lub objawy prodromalne w wywiadzie (np. przemijający napad niedokrwienny, ang. transient ischaemic attack, TIA)
Stwierdzona dziedziczna lub nabyta skłonność do występowania tętniczych zaburzeń zakrzepowo-zatorowych np. hiperhomocysteinemia i obecność przeciwciał antyfosfolipidowych (przeciwciała antykardiolipinowe, antykoagulant toczniowy)
Migrena z ogniskowymi objawami neurologicznymi w wywiadzie
Wysokie ryzyko zaburzeń zakrzepowo-zatorowych tętnic z powodu występowania wielu czynników ryzyka (patrz punkt 4.4) lub występowania jednego z poważnych czynników ryzyka, takich jak:
cukrzyca z powikłaniami naczyniowymi
ciężkie nadciśnienie tętnicze
ciężka dyslipoproteinemia
Aktualna lub przebyta ciężka choroba wątroby, o ile parametry czynności wątroby nie powróciły do wartości prawidłowych.
Ciężka lub ostra niewydolność nerek.
Aktualne lub przebyte guzy wątroby (łagodne lub złośliwe).
Obecność lub podejrzenie obecności nowotworów złośliwych zależnych od hormonów płciowych (np. nowotwory narządów płciowych lub piersi).
Krwawienie z dróg rodnych o nieustalonej etiologii.
Nadwrażliwość na substancje czynne lub którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1.
Lesiplus jest przeciwskazany do jednoczesnego stosowania z produktami leczniczymi zawierającymi ombitaswir/ parytaprewir/ rytonawir i dazabuwir lub lub produkty lecznicze zawierające glekaprewir / pibrentaswir (patrz punkt 4.4 i punkt 4.5).
Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania Ostrzeżenia
obrzęk nogi i (lub) stopy lub obrzęk wzdłuż żyły w nodze;
ból lub tkliwość w nodze, które mogą być odczuwane wyłącznie w czasie stania lub chodzenia;
zwiększona temperatura w zmienionej chorobowo nodze; czerwona lub przebarwiona skóra nogi.
Objawy zatorowości płucnej (ang. pulmonary embolism, PE) mogą obejmować:
nagły napad niewyjaśnionego spłycenia oddechu lub przyspieszenia oddechu;
nagły napad kaszlu, który może być połączony z krwiopluciem;
ostry ból w klatce piersiowej;
ciężkie zamroczenie lub zawroty głowy;
przyspieszone lub nieregularne bicie serca.
Niektóre z tych objawów (np. „spłycenie oddechu”, „kaszel”) są niespecyficzne i mogą być niepoprawnie zinterpretowane jako występujące częściej lub mniej poważne stany (np. zakażenia układu oddechowego). Inne objawy zamknięcia naczyń mogą obejmować: nagły ból, obrzęk oraz lekko niebieskie przebarwienie kończyn.
Jeżeli zamkniecie naczynia wystąpi w oku, objawy mogą obejmować bezbolesne zaburzenia widzenia, które mogą przekształcić się w utratę widzenia. W niektórych przypadkach utrata widzenia może nastąpić niemal natychmiast.
Ryzyko tętniczych zaburzeń zakrzepowo-zatorowych
Badania epidemiologiczne wykazały związek pomiędzy stosowaniem hormonalnych środków antykoncepcyjnych, a zwiększonym ryzykiem tętniczych zaburzeń zakrzepowo-zatorowych (zawału mięśnia sercowego) lub incydentów naczyniowo-mózgowych (np. przemijającego napadu niedokrwiennego, udaru). Przypadki tętniczych zaburzeń zakrzepowo-zatorowych mogą być śmiertelne.
Czynniki ryzyka tętniczych zaburzeń zakrzepowo-zatorowych
Ryzyko wystąpienia tętniczych powikłań zakrzepowo-zatorowych lub napadów naczyniowo-mózgowych u pacjentek stosujących złożone hormonalne środki antykoncepcyjne jest zwiększone u kobiet, u których występują czynniki ryzyka (patrz tabela). Stosowanie produktu leczniczego Lesiplus jest przeciwwskazane, jeżeli u pacjentki występuje jeden poważny lub jednocześnie kilka czynników ryzyka tętniczych zaburzeń zakrzepowo-zatorowych, które stawiają pacjentkę w grupie wysokiego ryzyka zakrzepicy tętniczej (patrz punkt 4.3). Jeśli u kobiety wstępuje więcej niż jeden czynnik ryzyka, możliwe jest, że zwiększenie ryzyka jest większe niż suma pojedynczych czynników – w tym przypadku należy ocenić całkowite ryzyko. Jeśli ocena stosunku korzyści do ryzyka jest negatywna, nie należy przepisywać złożonych hormonalnych środków antykoncepcyjnych (patrz punkt 4.3).
Tabela: Czynniki ryzyka tętniczych zaburzeń zakrzepowo-zatorowych
Czynnik ryzyka
Uwagi
Wiek
Szczególnie w wieku powyżej 35 lat
Palenie
Należy dokładnie pouczyć kobiety, aby nie paliły, jeśli zamierzają stosować złożone hormonalne środki antykoncepcyjne. Kobiety w wieku powyżej 35 lat, które nie zaprzestały palenia, należy dokładnie pouczyć, aby
stosowały inną metodę antykoncepcji.
Nadciśnienie tętnicze
Otyłość (wskaźnik masy ciała (BMI) powyżej 30 kg/m2);
Ryzyko istotnie wzrasta wraz ze wzrostem BMI.
Jest to szczególnie ważne dla kobiet,
u których występują również inne czynniki ryzyka
Dodatni wywiad rodzinny (występowanie tętniczych zaburzeń zakrzepowo-zatorowych u rodzeństwa bądź rodziców, szczególnie w stosunkowo młodym wieku, np. przed 50
rokiem życia).
Jeśli podejrzewa się predyspozycję genetyczną, przed podjęciem decyzji
o stosowaniu złożonego hormonalnego środka antykoncepcyjnego kobieta powinna zostać skierowana na konsultację u specjalisty
Migrena
Zwiększenie częstości występowania lub nasilenia migreny w trakcie stosowania złożonych hormonalnych środków
antykoncepcyjnych (która może zapowiadać wystąpienie incydentu naczyniowo- mózgowego) może być powodem do
natychmiastowego przerwania stosowania
Inne schorzenia związane ze zdarzeniami niepożądanymi w obrębie naczyń
Cukrzyca, hiperhomocysteinemia, wady zastawkowe serca, migotanie przedsionków, dyslipoproteinemia oraz toczeń rumieniowaty
układowy.
Objawy tętniczych zaburzeń zakrzepowo-zatorowych
Należy poinformować pacjentkę, że w razie wystąpienia następujących objawów należy natychmiast zgłosić się do lekarza i powiedzieć personelowi medycznemu, że stosuje się złożone hormonalne środki antykoncepcyjne.
Objawy napadu naczyniowo-mózgowego mogą obejmować:
nagłe zdrętwienie lub osłabienie twarzy, rąk lub nóg, szczególnie po jednej stronie ciała;
nagłe trudności z chodzeniem, zawroty głowy, utratę równowagi lub koordynacji;
nagłe splątanie, trudności z mówieniem lub rozumieniem;
nagłe zaburzenia widzenia w jednym oku lub obydwu oczach;
nagłe, ciężkie lub długotrwałe bóle głowy bez przyczyny;
utratę przytomności lub omdlenie z drgawkami lub bez drgawek.
Przejściowe objawy sugerujące, że zdarzenie jest przemijającym napadem niedokrwiennym (ang. transient ischaemic attack, TIA).
Objawy zawału serca (ang. myocardial infarction, MI) mogą być następujące:
ból, uczucie dyskomfortu, ociężałość, uczucie ściskania lub pełności w klatce piersiowej, ramieniu lub poniżej mostka;
uczucie dyskomfortu promieniujące do pleców, szczęki, gardła, ramienia, żołądka;
uczucie pełności, niestrawności lub zadławienia;
pocenie się, nudności, wymioty lub zawroty głowy;
skrajne osłabienie, niepokój lub spłycenie oddechu;
przyspieszone lub nieregularne bicie serca.
Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji
Interakcje farmakodynamiczne
Skojarzone stosowanie produktów leczniczych zawierających ombitaswir/ parytaprewir/ rytonawir i dazabuwir z rybawiryną lub bez rybawiryny oraz glekaprewir / pibrentaswir może zwiększyć ryzyko zwiększenia aktywności AlAT (patrz punkty 4.3. i 4.5).
Dlatego pacjentki, które stosują Lesiplus muszą je zastąpić innymi metodami zapobiegania ciąży (np. środki antykoncepcyjne zawierające wyłącznie progestagen lub metody niehormonalne) przed
rozpoczęciem terapii tym skojarzeniem leków. Lesiplus może być ponownie zastosowany po upływie 2 tygodni od zakończenia leczenia tym skojarzeniem leków.
Działania innych produktów leczniczych na produkt Lesiplus
Mogą wystąpić interakcje z produktami leczniczymi indukującymi enzymy mikrosomalne w postaci zwiększenia klirensu hormonów co może prowadzić do krwawienia śródcyklicznego i (lub) nieskuteczności antykoncepcji.
Postępowanie
Indukcja enzymów może wystąpić po kilku dniach leczenia. Maksymalna indukcja enzymów występuje w ciągu kilku tygodni. Po zaprzestaniu leczenia indukcja enzymów może się utrzymywać przez około 4 tygodnie.
Leczenie krótkoterminowe
Kobiety leczone produktami leczniczymi indukującymi enzymy powinny stosować mechaniczną lub inną metodę antykoncepcji oprócz złożonego doustnego produktu antykoncepcji. Dodatkowe metody muszą być stosowane podczas całego okresu terapii skojarzonej oraz przez 28 dni po zakończeniu leczenia.
Jeśli leczenie to trwa dłużej niż koniec przyjmowania tabletek zawierających substancje czynną
z bieżącego opakowania złożonego doustnego produktu antykoncepcyjnego, należy pominąć tabletki placebo i rozpocząć przyjmowanie tabletek z następnego opakowania.
Leczenie długoterminowe
U kobiet długotrwale przyjmujących produkty lecznicze indukujące enzymy wątrobowe zaleca się stosowanie innej, niehormonalnej metody zapobiegania ciąży.
Następujące interakcje opisywano w literaturze.
Produkty lecznicze zwiększające klirens złożonych doustnych produktów antykoncepcyjnych (zmniejszające skuteczność poprzez indukcję enzymów) np. barbiturany, bosentan, karbamazepina, fenytoina, prymidon, ryfampicyna, produkt leczniczy stosowany w leczeniu zakażeń wirusem HIV rytonawir, newirapina, efawirenz, prawdopodobnie również felbamat, gryzeofulwina, okskarbamazepina, topiramat oraz produktów ziołowych zawierających ziele dziurawca zwyczajnego (Hypericum perforatum).
Produkty lecznicze wywierające wpływ na klirens złożonych doustnych produktów antykoncepcyjnych Równoczesne stosowanie złożonych doustnych produktów antykoncepcyjnych z inhibitorami proteazy HIV i nienukleozydowymi inhibitorami odwrotnej transkryptazy, włączając połączenie z inhibitorami HCV, może zwiększać lub zmniejszać stężenie estrogenów lub progestagenów w osoczu. W niektórych przypadkach zmiany te mogą mieć znaczenie kliniczne.
Dlatego też przepisując równoczesne stosowanie produktów leczniczych przeciwko HIV/HCV należy wziąć pod uwagę możliwe interakcji oraz odpowiednie zalecenia. W przypadku wątpliwości, u kobiet, podczas terapii inhibitorami proteazy lub nienukleozydowymi inhibitorami odwrotnej transkryptazy należy stosować dodatkową, mechaniczna metodę antykoncepcji.
Główne metabolity drospirenonu w ludzkim osoczu są wytwarzane bez udziału układu enzymatycznego cytochromu P450. Tak więc istnieje jedynie ograniczone prawdopodobieństwo, że inhibitory tego układu enzymatycznego wpływają na metabolizm drospirenonu.
Produkty lecznicze zmniejszające klirens złożonych doustnych produktów antykoncepcyjnych (inhibitory enzymów)
Równoczesne stosowanie silnych inhibitorów CYP3A4 może zwiększać stężenie estrogenów lub progestagenów lub obu substancji w osoczu.
W wielodawkowym badaniu z zastosowaniem połączenia drospirenon (3mg/dobę)/etynyloestradiol (0,02 mg/dobę) dodanie silnego inhibitora CYP3A4, ketokonazolu przez 10 dni, spowodowało wzrost AUC (0- 24h) drospirenonu i etynyloestradiolu odpowiednio 2,7 i 1,4 krotnie.
Dawka etorykoksybu wynosząca 60 do 120 mg/dobę podawana równocześnie ze złożoną antykoncepcją doustną zawierającą 0,035 mg etynyloestradiolu, spowodowała zwiększenie stężenia etynyloestradiolu w osoczu od 1,4 do 1,6 krotnie.
Działania produktu leczniczego Lesiplus na inne produkty lecznicze
Złożone doustne produkty antykoncepcyjne mogą wpływać na metabolizm innych substancji czynnych. Zatem stężenia osoczowe jak i tkankowe mogą zarówno zwiększyć się (np. cyklosporyny) jak i ulec zmniejszeniu (np. lamotrygina).
Na podstawie analizy interakcji in vivo w grupie ochotniczek, leczonych omeprazolem, symwastatyną oraz midazolamem jako substratami markerowymi stwierdzono, że ryzyko klinicznie istotnego wpływu drospirenonu w dawce 3 mg na przemiany metaboliczne innych substancji aktywnych szlakiem cytochromu P450 jest mało prawdopodobny.
Dane kliniczne sugerują, że etynyloestradiol spowalnia klirens substratów CYP1A2, co prowadzi do
niewielkiego (np. tiklopidyna) lub umiarkowanego (np. tizanidyna) zwiększenia ich stężenia w osoczu.
Inne rodzaje interakcji
U pacjentek bez niewydolności nerek, podczas jednoczesnego stosowania drospirenonu oraz inhibitorów konwertazy angiotensyny lub niesteroidowych leków przeciwzapalnych nie wykazano istotnego wpływu na stężenie potasu w surowicy. Niemniej jednak nie prowadzono badań dotyczących leczenia produktem leczniczym Lesiplus oraz antagonistami aldosteronu lub lekami moczopędnymi oszczędzającymi potas. W takich przypadkach podczas pierwszego cyklu leczenia należy oznaczyć stężenie potasu w surowicy. Patrz również punkt 4.4.
Wyniki badań laboratoryjnych
Steroidowe produkty antykoncepcyjne mogą wpływać na wyniki niektórych badań laboratoryjnych, np. parametrów biochemicznych czynności wątroby, tarczycy, nadnerczy i nerek, stężenia osoczowe białek (nośnikowych), np. globuliny wiążącej kortykosteroidy oraz stężenia frakcji lipidów lub lipoprotein, parametry metabolizmu węglowodanów i wskaźniki krzepnięcia oraz fibrynolizy. Zmienione wyniki badań laboratoryjnych zazwyczaj pozostają w granicach wartości prawidłowych. Drospirenon wywołuje zwiększenie aktywności reninowej osocza i, dzięki niewielkiemu działaniu antagonistycznemu wobec mineralokortykosteroidów, zwiększenie stężenia aldosteronu.
Wpływ na płodność, ciążę i laktację
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Działania niepożądane
żylne zaburzenia zakrzepowo-zatorowe;
tętnicze zaburzenia zakrzepowo-zatorowe;
nadciśnienie tętnicze;
nowotwory wątroby;
istnieją sprzeczne dane dotyczące związku złożonych doustnych środków antykoncepcyjnych z wywołaniem lub nasileniem przebiegu klinicznego następujących zaburzeń: choroby
Leśniowskiego - Crohna, wrzodziejącego zapalenia jelita grubego, padaczki, mięśniaków macicy, porfirii, tocznia rumieniowatego układowego, opryszczki ciężarnych, pląsawicy Sydenhama, zespołu hemolityczno-mocznicowego, żółtaczki cholestatycznej;
ostuda;
ostre lub przewlekłe zaburzenia czynności wątroby, wymagające niekiedy przerwania stosowania złożonego doustnego środka antykoncepcyjnego do czasu powrotu parametrów czynności wątroby do wartości prawidłowych.
u kobiet z wrodzonym obrzękiem naczynioruchowym egzogenne estrogeny mogą wywołać lub nasilić objawy obrzęku naczynioruchowego.
Przedawkowanie
Lesiplus, 3 mg + 0,02 mg, tabletki powlekane
24 różowe tabletki powlekane (tabletki zawierające substancje czynne):
Każda tabletka powlekana zawiera 0,02 mg etynyloestradiolu i 3 mg drospirenonu. Substancja pomocnicza o znanym działaniu: laktoza jednowodna 44 mg
4 białe tabletki powlekane placebo (nieczynne tabletki): Tabletka nie zawiera substancji czynnych.
Substancja pomocnicza o znanym działaniu: Laktoza 89,5 mg
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
Tabletka powlekana.
Tabletka zawierająca substancje czynne jest różową, okrągłą tabletką powlekaną o średnicy 5,7 mm. Tabletka placebo jest białą, okrągłą tabletką powlekaną o średnicy 5,7 mm.
Antykoncepcja doustna.
Decyzja o przepisaniu produktu leczniczego Lesiplus powinna zostać podjęta na podstawie indywidualnej oceny czynników ryzyka u kobiety, zwłaszcza ryzyka żylnej choroby zakrzepowo-zatorowej oraz ryzyka żylnej choroby zakrzepowo-zatorowej związanego ze stosowaniem produktu leczniczego Lesiplus, w odniesieniu do innych złożonych hormonalnych środków antykoncepcyjnych (patrz punkty 4.3 oraz 4.4).
Jak stosować produkt leczniczy Lesiplus
Tabletki należy przyjmować codziennie, mniej więcej o tej samej porze, popijając w razie konieczności niewielką ilością płynu, w kolejności wskazanej na blistrze. Przyjmowanie tabletek odbywa się w sposób ciągły. Należy przyjmować jedną tabletkę na dobę przez 28 kolejnych dni. Każdy kolejny blister należy rozpoczynać następnego dnia po przyjęciu ostatniej tabletki z poprzedniego blistra. Krwawienie z
odstawienia rozpoczyna się przeważnie po 2-3 dniach od rozpoczęcia stosowania tabletek placebo (ostatni rząd tabletek) i może nie zakończyć się do czasu rozpoczęcia kolejnego blistra.
Jak rozpocząć stosowanie produktu Lesiplus
Złożonych hormonalnych środków antykoncepcyjnych nie należy stosować w następujących przypadkach. Jeżeli którykolwiek z podanych stanów wystąpi po raz pierwszy podczas stosowania złożonego hormonalnego środka antykoncepcyjnego, należy natychmiast przerwać przyjmowanie produktu leczniczego.
Jeśli występuje którykolwiek z poniższych stanów lub czynników ryzyka, należy omówić z pacjentką zasadność stosowania produktu leczniczego Lesiplus.
W razie pogorszenia lub wystąpienia po raz pierwszy któregokolwiek z wymienionych stanów lub czynników ryzyka kobieta powinna zgłosić się do lekarza prowadzącego, który zadecyduje, czy konieczne jest przerwanie stosowania produktu leczniczego Lesiplus.
W przypadku podejrzenia lub potwierdzenia żylnych zaburzeń zakrzepowo-zatorowych bądź tętniczych zaburzeń zakrzepowo-zatorowych, powinno się zaprzestać stosowania złożonych hormonalnych antykoncepcyjnych produktów leczniczych. Jeśli pacjentka rozpoczęła terapię przeciwzakrzepowymi produktami leczniczymi, powinna zastosować inną metodę antykoncepcji, ze względu na ryzyko teratogennego działania przeciwzakrzepowych produktów leczniczych (kumaryny).
Zaburzenia krążenia
Ryzyko żylnej choroby zakrzepowo-zatorowej
Stosowanie jakichkolwiek złożonych hormonalnych środków antykoncepcyjnych wiąże się ze zwiększonym ryzykiem żylnej choroby zakrzepowo-zatorowej w porównaniu do sytuacji, gdy terapia nie jest stosowana. Stosowanie produktów zawierających lewonorgestrel, norgestimat lub noretisteron jest związane z najmniejszym ryzykiem żylnej choroby zakrzepowo-zatorowej. Stosowanie innych produktów, takich jak produkt leczniczy Lesiplus może być związane z dwukrotnie większym ryzykiem. Decyzja o zastosowaniu produktu spoza grupy najmniejszego ryzyka żylnej choroby zakrzepowo-zatorowej powinna zostać podjęta wyłącznie po rozmowie z pacjentką, w celu zapewnienia, że rozumie ona ryzyko żylnej choroby zakrzepowo-zatorowej związane z produktem leczniczym Lesiplus jak obecne czynniki ryzyka wpływają na to ryzyko oraz, że ryzyko żylnej choroby zakrzepowo-zatorowej jest największe w pierwszym roku stosowania. Istnieją pewne dowody, świadczące, że ryzyko zwiększa się, gdy złożone hormonalne środki antykoncepcyjne są przyjmowane ponownie po przerwie w stosowaniu wynoszącej 4 tygodnie lub więcej.
U około 2 na 10 000 kobiet, które nie stosują złożonych hormonalnych środków antykoncepcyjnych i nie są w ciąży, w okresie roku rozwinie się żylna choroba zakrzepowo-zatorowa. Jakkolwiek ryzyko to może być znacznie wyższe, w zależności od czynników ryzyka występujących u danej pacjentki (patrz poniżej).
Szacuje się1, że spośród 10 000 kobiet, które stosują złożone hormonalne środki antykoncepcyjne zawierające drospirenon, u około 9 do 12 kobiet w okresie roku rozwinie się żylna choroba zakrzepowo- zatorowa, w porównaniu do około 62 kobiet stosujących złożone hormonalne środki antykoncepcyjne zawierające lewonorgestrel. W obydwu sytuacjach, liczba przypadków żylnej choroby zakrzepowo- zatorowej przypadających na okres roku jest mniejsza niż oczekiwana liczba przypadków u kobiet w ciąży lub w okresie poporodowym.
Żylna choroba zakrzepowo-zatorowa może być śmiertelna w 1-2% przypadków.
Liczba przypadków żylnej choroby zakrzepowo-zatorowej przypadających na 10 000 kobiet w
okresie roku
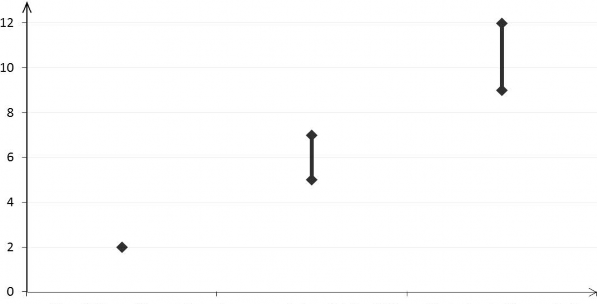
Liczba przypadków
Pacjentki niestosujące złożonych hormonalnych | Złożone hormonalne środki antykoncepcyjne | Złożone hormonalne środki antykoncepcyjne |
środków antykoncepcyjnych (2 przypadki) | zawierające lewonorgestrel (5-7 przypadków) | zawierające Drospirenon (9-12 przypadków) |
U kobiet stosujących złożone hormonalne środki antykoncepcyjne niezwykle rzadko zgłaszano przypadki zakrzepicy w innych naczyń krwionośnych, np. wątrobowych, krezkowych, nerkowych lub żyłach
i tętnicach siatkówki.
1 Częstość została oszacowana na podstawie wszystkich dostępnych danych epidemiologicznych, z wykorzystaniem relatywnego ryzyka dla różnych produktów leczniczych w porównaniu do złożonych hormonalnych środków antykoncepcyjnych zawierających lewonorgestrel.
2 Punkt środkowy z zakresu od 5 do 7 na 10 000 kobiet w okresie roku, w oparciu o relatywne ryzyko wynoszące około 2,3 do 3,6 dla złożonych hormonalnych środków antykoncepcyjnych zawierających lewonorgestrel w porównaniu do sytuacji, gdy terapia nie jest stosowana.
Czynniki ryzyka żylnej choroby zakrzepowo-zatorowej
Ryzyko żylnych powikłań zakrzepowo-zatorowych u pacjentek stosujących złożone hormonalne środki antykoncepcyjne może znacząco wzrosnąć w przypadku występowania dodatkowych czynników ryzyka, szczególnie, jeśli występuje kilka czynników ryzyka jednocześnie (patrz tabela).
Stosowanie produktu leczniczego Lesiplus jest przeciwwskazane, jeśli u pacjentki występuje jednocześnie kilka czynników ryzyka, zwiększających ryzyko zakrzepicy żylnej (patrz punkt 4.3). Jeśli u kobiety występuje więcej niż jeden czynnik ryzyka, możliwe jest, że zwiększenie ryzyka jest większe niż suma pojedynczych czynników – w tym przypadku należy ocenić całkowite ryzyko żylnej choroby zakrzepowo- zatorowej. Jeśli ocena stosunku korzyści do ryzyka jest negatywna, nie należy przepisywać złożonych hormonalnych środków antykoncepcyjnych (patrz punkt 4.3).
Tabela: Czynniki ryzyka żylnej choroby zakrzepowo-zatorowej
Czynnik ryzyka | Uwagi |
Otyłość (wskaźnik masy ciała (BMI) powyżej 30 kg/m2) | Ryzyko istotnie zwiększa się ze wzrostem BMI. Jest to szczególnie istotne do oceny, jeśli występują również inne czynniki ryzyka. |
Długotrwałe unieruchomienie, rozległy zabieg operacyjny, jakikolwiek zabieg operacyjny w obrębie kończyn dolnych lub miednicy, zabieg neurochirurgiczny lub poważny uraz Uwaga: tymaczasowe unieruchomienie, w tym podróż samolotem >4 godzin może również stanowić czynnik ryzyka żylnej choroby zakrzepowo-zatorowej, szczególnie u kobiet ze współistniejącymi innymi czynnikami ryzyka. | W powyższych sytuacjach zaleca się przerwanie stosowania plastrów, tabletek, systemu dopochwowego na co najmniej 4 tygodnie przed planowanym zabiegiem chirurgicznym i nie wznawianie stosowania produktu przed upływem dwóch tygodni od czasu powrotu do sprawności ruchowej. Należy stosować inną metodę antykoncepcji, aby uniknąć niezamierzonego zajścia w ciążę. Należy rozważyć leczenie przeciwzakrzepowe, jeśli stosowania produktu leczniczego Lesiplus nie przerwano odpowiednio wcześnie. |
Dodatni wywiad rodzinny (występowanie żylnych zaburzeń zakrzepowo-zatorowych u rodzeństwa bądź rodziców, szczególnie w stosunkowo młodym wieku, np. przed 50 rokiem życia). | Jeśli podejrzewa się predyspozycję genetyczną, przed podjęciem decyzji o stosowaniu złożonego hormonalnego środka antykoncepcyjnego kobieta powinna zostać skierowana na konsultację u specjalisty |
Inne schorzenia związane z żylną chorobą zakrzepowo-zatorową | Nowotwór, toczeń rumieniowaty układowy, zespół hemolityczno-mocznicowy, przewlekłe zapalne choroby jelit (np. choroba Leśniowskiego-Crohna lub wrzodziejące zapalenie jelita grubego) oraz niedokrwistość sierpowatokrwinkowa |
Wiek | Szczególnie w wieku powyżej 35 lat |
Nie osiągnięto konsensusu, co do możliwej roli żylaków oraz zakrzepowego zapalenia żył powierzchniowych na wystąpienie lub progresję żylnej choroby zakrzepowo-zatorowej.
Należy uwzględnić zwiększone ryzyko wystąpienia choroby zakrzepowo-zatorowej w ciąży oraz w szczególności w 6-tygodniowym okresie poporodowym („Płodność, ciąża i laktacja” patrz punkt 4.6).
Objawy żylnej choroby zakrzepowo-zatorowej (zakrzepicy żył głębokich oraz zatorowości płucnej)
Należy poinformować pacjentkę, że w razie wystąpienia następujących objawów należy natychmiast zgłosić się do lekarza i powiedzieć personelowi medycznemu, że stosuje się złożone hormonalne środki antykoncepcyjne.
Objawy zakrzepicy żył głębokich (ang. deep vein thrombosis, DVT) mogą obejmować:
Należy rozważyć możliwość leczenia przeciwzakrzepowego. Kobiety stosujące złożone doustne środki antykoncepcyjne należy pouczyć o konieczności powiadomienia lekarza prowadzącego w przypadku zauważenia objawów wskazujących na zakrzepicę. W przypadku podejrzenia lub rozpoznania zakrzepicy należy zaprzestać stosowania złożonych doustnych środków antykoncepcyjnych. Ze względu na działanie teratogenne przeciwzakrzepowych produktów leczniczych (pochodnych kumaryny) należy zastosować inne, skuteczne metody zapobiegania ciąży.
Nowotwory
Wyniki niektórych badań epidemiologicznych wskazują, że długotrwałe (> 5 lat) stosowanie złożonych doustnych środków antykoncepcyjnych może zwiększać ryzyko wystąpienia raka szyjki macicy. Tym niemniej trwają spory dotyczące znaczenia czynników dodatkowych, np. zachowań seksualnych oraz innych, takich jak zakażenia wirusem brodawczaka ludzkiego (ang. Human Papilloma Virus, HPV).
W metaanalizie 54 badań epidemiologicznych wykazano nieznaczne zwiększenie ryzyka względnego (ang. Relative Risk, RR = 1,24) rozpoznania raka piersi u kobiet stosujących złożone doustne środki antykoncepcyjne. Zwiększone ryzyko stopniowo zanika w ciągu 10 lat od zakończenia przyjmowania złożonego doustnego środka antykoncepcyjnego. Ponieważ rak piersi rzadko występuje u kobiet, które nie ukończyły 40 lat, wzrost liczby rozpoznań tego nowotworu u kobiet aktualnie lub niedawno stosujących złożony doustny środek antykoncepcyjny jest niewielki w stosunku do całkowitego ryzyka wystąpienia
raka piersi. We wspomnianych badaniach nie dostarczono dowodów na istnienie związku przyczynowo- skutkowego. Obserwowany zespół czynników zwiększonego ryzyka może wynikać z wcześniejszego rozpoznania raka piersi u kobiet stosujących złożone doustne środki antykoncepcyjne, działania biologicznego złożonych doustnych środków antykoncepcyjnych lub obu tych czynników łącznie.
U kobiet, które stosowały złożone doustne środki antykoncepcyjne, częściej rozpoznaje się raka piersi o mniejszym zaawansowaniu klinicznym w porównaniu z kobietami, które nigdy nie stosowały tych środków.
U pacjentek stosujących złożone doustne środki antykoncepcyjne rzadko opisywano występowanie łagodnych nowotworów wątroby oraz, z jeszcze mniejszą częstością, złośliwych nowotworów wątroby. W pojedynczych przypadkach tego typu nowotwory prowadziły do wystąpienia zagrażających życiu krwotoków do jamy brzusznej. Dlatego w rozpoznaniu różnicowym w razie wystąpienia silnego bólu
w nadbrzuszu, powiększenia wątroby lub objawów krwotoku do jamy brzusznej u kobiet przyjmujących złożone doustne środki antykoncepcyjne należy uwzględniać nowotwory wątroby.
Podczas stosowania złożonych doustnych środków antykoncepcyjnych zawierających większe dawki hormonów (50 µg etynyloestradiolu) zmniejsza się ryzyko wystąpienia raka endometrium oraz raka jajnika. Nie potwierdzono, czy dotyczy to również złożonych doustnych środków antykoncepcyjnych zawierających mniejsze dawki hormonów.
Zwiększenie aktywności AlAT
W czasie badań klinicznych pacjentów z wirusowym zapaleniem wątroby typu C (WZW C) leczonych produktami leczniczymi zawierającymi ombitaswir/ parytaprewir/ rytonawir i dazabuwir z rybawiryną lub bez rybawiryny (patrz punkt 4.4 i punkt 4.5) wystąpiło zwiększenie aktywności AlAT w surowicy większe ponad pięciokrotnie niż górna granica normy. Takie zwiększenie aktywności AlAT występowało istotnie częściej w podgrupie pacjentek przyjmujących produkty lecznicze zawierające etynyloestradiol, takie jak złożone hormonalne środki antykoncepcyjne (patrz punkty 4.3. i 4.5) oraz przyjmujących glekaprewir/pibrentazwir.
Inne zaburzenia
Składową progestagenową produktu leczniczego Lesiplus jest substancja o działaniu antagonistycznym wobec aldosteronu, o właściwościach oszczędzających potas. W większości przypadków nie należy spodziewać się zwiększenia stężenia potasu. Tym niemniej w badaniu klinicznym, dotyczącym pacjentek z niewielkimi lub umiarkowanymi zaburzeniami czynności nerek, stosujących jednocześnie produkty lecznicze oszczędzające potas, u kilku z nich stwierdzono niewielkie, ale nieznaczące zwiększenie stężenia potasu w surowicy w trakcie przyjmowania drospirenonu.
Dlatego u pacjentek z niewydolnością nerek oraz stężeniem potasu w pobliżu górnej granicy normy przed rozpoczęciem stosowania i szczególnie w przypadku jednoczesnego stosowania produktów leczniczych oszczędzających potas zaleca się kontrolę stężenia potasu w surowicy podczas pierwszego cyklu leczenia. Patrz również punkt 4.5.
U kobiet z hipertriglicerydemią lub dodatnim wywiadem rodzinnym w kierunku hipertriglicerydemii może występować zwiększone ryzyko zapalenia trzustki podczas stosowania złożonych doustnych środków antykoncepcyjnych.
Wprawdzie u wielu kobiet przyjmujących złożone doustne środki antykoncepcyjne opisywano niewielkie zwyżki ciśnienia tętniczego krwi, jednak rzadko były one klinicznie istotne. Jedynie w takich przypadkach uzasadnione jest natychmiastowe zaprzestanie stosowania złożonych doustnych środków antykoncepcyjnych. Jeżeli podczas stosowania złożonego doustnego środka antykoncepcyjnego u kobiety z wcześniej występującym nadciśnieniem tętniczym stwierdza się stale zwiększone ciśnienie tętnicze lub znaczne zwiększenie ciśnienia tętniczego, niereagujące na leczenie przeciwnadciśnieniowe, konieczne jest
zaprzestanie stosowania złożonego doustnego środka antykoncepcyjnego. W uzasadnionych przypadkach można ponownie rozpocząć stosowanie złożonych doustnych środków antykoncepcyjnych u pacjentek,
u których pod wpływem leczenia przeciwnadciśnieniowego uzyskano normalizację wartości ciśnienia tętniczego krwi.
Zarówno w okresie ciąży, jak i podczas stosowania złożonych doustnych środków antykoncepcyjnych opisywano występowanie następujących stanów lub pogorszenie ich przebiegu, jednak nie potwierdzono istnienia związku ze stosowaniem złożonych doustnych środków antykoncepcyjnych: żółtaczka i (lub) świąd związane z zastojem żółci, kamica żółciowa, porfiria, toczeń rumieniowaty układowy, zespół hemolityczno-mocznicowy, pląsawica Sydenhama, opryszczka ciężarnych, utrata słuchu związana
z otosklerozą.
U kobiet z wrodzonym obrzękiem naczynioruchowym egzogenne estrogeny mogą wywołać lub nasilić objawy obrzęku naczynioruchowego.
Ostre lub przewlekłe zaburzenia czynności wątroby niekiedy wymagają przerwania stosowania złożonego doustnego środka antykoncepcyjnego do czasu powrotu parametrów czynności wątroby do wartości prawidłowych. Nawrót żółtaczki cholestatycznej i (lub) świądu związanego z zastojem żółci, które występowały w czasie ciąży bądź podczas przyjmowania hormonów płciowych wymaga zaprzestania stosowania złożonych doustnych środków antykoncepcyjnych.
Wprawdzie złożone doustne środki antykoncepcyjne mogą wpływać na oporność tkanek na insulinę oraz na tolerancję glukozy, jednak nie dowiedziono konieczności zmiany schematu leczenia przeciwcukrzycowego u osób otrzymujących złożone doustne środki antykoncepcyjne, zawierające małą dawkę estrogenów (<0,05 mg etynyloestradiolu). Tym niemniej należy starannie kontrolować stan pacjentek z cukrzycą, szczególnie w początkowym okresie stosowania złożonych doustnych środków antykoncepcyjnych.
Opisywano przypadki nasilenia padaczki, choroby Leśniowskiego - Crohna oraz wrzodziejącego
zapalenia jelita grubego podczas stosowania złożonych doustnych środków antykoncepcyjnych.
Obniżony nastrój i depresja to dobrze znane działania niepożądane stosowania hormonalnych środków antykoncepcyjnych (patrz punkt 4.8). Depresja może mieć ciężki przebieg i jest dobrze znanym czynnikiem ryzyka zachowań samobójczych i samobójstw. Jeśli u pacjentki wystąpią zmiany nastroju lub objawy depresji, również krótko po rozpoczęciu leczenia, zaleca się, aby skonsultowała się z lekarzem.
Niekiedy może wystąpić ostuda, zwłaszcza u kobiet, u których w przeszłości wystąpiła ostuda ciążowa. Kobiety predysponowane do występowania ostudy powinny unikać ekspozycji na promieniowanie słoneczne i ultrafioletowe w okresie stosowania złożonych doustnych środków antykoncepcyjnych.
Każda różowa tabletka tego produktu leczniczego zawiera 44 mg laktozy jednowodnej, każda biała tabletka zawiera 89,5 mg laktozy. Pacjentki z rzadko występującą dziedziczną nietolerancją galaktozy, niedoborem laktazy lub zespołem złego wchłaniania glukozy-galaktozy nie powinny stosować tego produktu leczniczego.
Ten produkt leczniczy zawiera mniej niż 1 mmol sodu (23 mg) na dawkę, co oznacza, że produkt leczniczy praktycznie nie zawiera sodu.
Badanie lekarskie i (lub) konsultacja
Przed rozpoczęciem lub wznowieniem stosowania produktu leczniczego Lesiplus należy zebrać kompletny wywiad lekarski (w tym wywiad rodzinny) i sprawdzić, czy pacjentka nie jest w ciąży. Należy wykonać pomiar ciśnienia tętniczego oraz przeprowadzić badanie fizykalne, biorąc pod uwagę
przeciwwskazania (patrz punkt 4.3) oraz ostrzeżenia (patrz punkt 4.4). Ważne jest zwrócenie uwagi kobiety na informacje dotyczące zakrzepicy żył i tętnic, w tym na ryzyko stosowania produktu leczniczego Lesiplus w porównaniu z innymi złożonymi hormonalnymi środkami antykoncepcyjnymi, objawy żylnej choroby zakrzepowo-zatorowej oraz zaburzeń zakrzepowo-zatorowych tętnic, znane czynniki ryzyka oraz co należy robić w przypadku podejrzenia zakrzepicy.
Należy również zalecić kobiecie uważne zapoznanie się z ulotką dla pacjenta i stosowanie się do zamieszczonych tam wskazówek. Częstość oraz rodzaj badań należy ustalić zgodnie z obowiązującymi wytycznymi, uwzględniając różnice osobnicze.
Należy wyjaśnić kobiecie, że środki antykoncepcyjne nie chronią przez zakażeniem wirusem HIV (AIDS) ani innymi chorobami przenoszonymi drogą płciową.
Zmniejszenie skuteczności
Skuteczność złożonych doustnych środków antykoncepcyjnych może ulec zmniejszeniu w przypadku np. pominięcia tabletek zawierających substancje czynne (patrz punkt 4.2), zaburzeń żołądkowo-jelitowych podczas stosowania tabletek zawierających substancje czynne (patrz punkt 4.2) lub jednoczesnego stosowania innych produktów leczniczych (patrz punkt 4.5).
Zaburzenia cyklu miesiączkowego
Podczas stosowania wszystkich złożonych doustnych środków antykoncepcyjnych mogą wystąpić nieregularne krwawienia (plamienia lub krwawienia śródcykliczne), zwłaszcza w pierwszych miesiącach stosowania tabletek. Dlatego ocena nieregularnych krwawień może być miarodajna dopiero po upływie okresu adaptacyjnego o długości odpowiadającej około 3 cyklom.
Jeżeli krwawienia śródcykliczne utrzymują się lub występują u kobiety, u której uprzednio występowały regularne cykle miesiączkowe, należy rozważyć etiologię niehormonalną i przeprowadzić odpowiednią diagnostykę w celu wykluczenia nowotworów złośliwych lub ciąży. Diagnostyka ta może obejmować wyłyżeczkowanie jamy macicy.
U niektórych kobiet w okresie stosowania tabletek placebo nie występują krwawienia z odstawienia. Jeżeli złożony doustne środek antykoncepcyjny przyjmowano zgodnie z zaleceniami opisanymi w punkcie 4.2, prawdopodobieństwo, że kobieta zaszła w ciążę jest niewielkie. Tym niemniej jeżeli nie stosowano złożonego doustnego środka antykoncepcyjnego zgodnie z zaleceniami, a w okresie przyjmowania tabletek placebo nie wystąpiło krwawienie z odstawienia lub jeżeli nie wystąpiły dwa kolejne krwawienia z odstawienia, przed kontynuacją stosowania złożonego doustnego środka antykoncepcyjnego należy wykluczyć ciążę.
Uwaga: W celu zidentyfikowania potencjalnych interakcji należy zapoznać się z informacjami dotyczącymi produktów przepisywanych do jednoczesnego stosowania.
Ciąża
Stosowanie produktu leczniczego Lesiplus nie jest wskazane u kobiet w ciąży.
Jeżeli kobieta zajdzie w ciążę podczas stosowania produktu leczniczego Lesiplus, powinna natychmiast przerwać jego stosowanie. W szeroko zakrojonych badaniach epidemiologicznych nie stwierdzono zwiększenia ryzyka wad rozwojowych u dzieci kobiet, które przed zajściem w ciążę stosowały złożone doustne środki antykoncepcyjne, ani działania teratogennego w sytuacji kiedy kobiety nieumyślnie stosowały złożone doustne środki antykoncepcyjne w czasie ciąży.
W badaniach na zwierzętach stwierdzono działania niepożądane w okresie ciąży i karmienia piersią (patrz punkt 5.3). Na podstawie dostępnych danych pochodzących z badań na zwierzętach nie można wykluczyć działań niepożądanych ze względu na działanie hormonalne substancji czynnych. Tym niemniej powszechne doświadczenie kliniczne dotyczące stosowania złożonych doustnych środków antykoncepcyjnych w okresie ciąży nie wskazuje na występowanie rzeczywistych działań niepożądanych u ludzi.
Dostępne dane dotyczące stosowania produktu leczniczego Lesiplus u kobiet w ciąży są zbyt ograniczone, by przesądzać o stwierdzeniu braku wpływu produktu leczniczego Lesiplus na przebieg ciąży oraz stan zdrowia płodu lub noworodka. Do chwili obecnej brak istotnych danych epidemiologicznych.
Podejmując decyzję o ponownym rozpoczęciu stosowania produktu leczniczego Lesiplus należy wziąć pod uwagę, zwiększone ryzyko żylnej choroby zakrzepowo-zatorowej u kobiet w okresie poporodowym (patrz punkty 4.2 i 4.4).
Karmienie piersią
Złożone doustne środki antykoncepcyjne mogą wpływać na laktację, zmniejszając ilość i zmieniając skład mleka kobiety; dlatego na ogół nie należy zalecać stosowania doustnych środków antykoncepcyjnych do czasu zakończenia karmienia piersią. Niewielkie ilości steroidowych środków antykoncepcyjnych i (lub) ich metabolitów mogą przenikać do mleka kobiet stosujących złożone doustne środki antykoncepcyjne.
Takie ilości mogą wpływać na dziecko.
Płodność
Produkt leczniczy Lesiplus jest stosowany w celu zapobiegania ciąży. Informacje dotyczące powrotu do płodności, patrz punkt 5.1.
Nie przeprowadzono badań dotyczących wpływu produktu leczniczego na zdolność prowadzenia pojazdów i obsługiwania maszyn. U kobiet stosujących złożone doustne środki antykoncepcyjne nie obserwowano wpływu na zdolność prowadzenia pojazdów i obsługiwania maszyn.
Informacje dotyczące poważnych działań niepożądanych – patrz punkt 4.4.
Podczas stosowania produktu leczniczego Lesiplus zgłoszono następujące działania niepożądane.
W poniższej tabeli przedstawiono działania niepożądane uporządkowane zgodnie z klasyfikacją układów i narządów MedDRA. Częstości występowania przedstawiono w oparciu o wyniki badań klinicznych.
W celu opisania określonej reakcji zastosowano najbardziej odpowiedni termin klasyfikacji MedDRA
oraz jego synonim i stany powiązane.
Działania niepożądane związane ze stosowaniem produktu Lesiplus jako doustnej antykoncepcji lub w leczeniu umiarkowanego trądziku pospolitego, podane zgodnie z klasyfikacją układów i narządów MedDRA.
Układ i narząd (MedDRA wersja 9.1) | Często (≥1/100 do <1/10) | Niezbyt często (≥1/1000 do <1/100 | Rzadko (≥1/10 000 do <1/1000) | Częstość nieznana (nie może być określona na podstawie dostępnych danych) |
Zakażenia i zarażenia pasożytnicze | Kandydoza | |||
Zaburzenia krwi i układu chłonnego | Niedokrwistość Trombocytoza | |||
Zaburzenia układu immunologicznego | Reakcje alergiczne | Nadwrażliwość | ||
Zaburzenia endokrynologiczne | Zaburzenia endokrynologiczne | |||
Zaburzenia metabolizmu i odżywiania | Zwiększony apetyt Jadłowstręt Hiperkaliemia Hiponatremia | |||
Zaburzenia psychiczne | Chwiejność emocjonalna | Depresja Nerwowość Bezsenność | Brak orgazmu Bezsenność | |
Zaburzenia układu nerwowego | Ból głowy | Zawroty głowy Parestezje | Zawroty głowy pochodzenia błędnikowego (Vertigo) Drżenie | |
Zaburzenia oka | Zapalenie spojówek Zespół suchego oka Zaburzenia oka | |||
Zaburzenia serca | Tachykardia | |||
Zaburzenia naczyniowe | Migrena Żylaki Nadciśnienie tętnicze | Zapalenie żyły Zaburzenia naczyniowe Krwawienie z nosa Omdlenie Żylna choroba zakrzepowo- zatorowa lub tętnicze zaburzenia zakrzepowo- zatorowe | ||
Zaburzenia żołądka i jelit | Nudności | Ból brzucha Wymioty Niestrawność Wzdęcia | Powiększenie brzucha Zaburzenie żołądka i jelit |
Zapalenie błony śluzowej żołądka Biegunka | Uczucie pełności w żołądku i jelitach Przepuklina rozworu przełykowego Kandydoza jamy ustnej Zaparcia Suchość w ustach | |||
Zaburzenia wątroby i dróg żółciowych | Ból w okolicy pęcherzyka żółciowego Zapalenie pęcherzyka żółciowego | |||
Zaburzenia skóry i tkanki podskórnej | Trądzik Świąd Wysypka | Ostuda Egzema Łysienie Trądzikopodobne zapalenie skóry Suchość skóry Rumień guzowaty Nadmierne owłosienie Zaburzenia skóry Rozstępy skóry Kontaktowe zapalenie skóry Światłoczułe zapalenie skóry Guzek skórny | Rumień wielopostaciowy | |
Zaburzenia mięśniowo- szkieletowe i tkanki łącznej | Ból pleców Ból kończyn Bolesne skurcze mięśni | |||
Zaburzenia układu rozrodczego i piersi | Ból piersi Krwotok maciczny* Brak miesiączki | Kandydoza pochwy Bóle w obrębie miednicy Powiększenie piersi Dysplazja włóknisto- torbielowata piersi Krwawienie z macicy i (lub) pochwy* Wydzielina z pochwy Uderzenia gorąca Zapalenie | Bolesny stosunek płciowy Zapalenie sromu i pochwy Krwawienie nie związane z cyklem miesiączkowym Krwawienie z odstawienia Torbiel piersi Rozrost tkanek piersi Nowotwór piersi Polip szyjki macicy Zanik endometrium Torbiel jajnika Powiększenie się |
pochwy Zaburzenia miesiączkowania Bolesne miesiączkowanie Skąpe i krótkotrwałe miesiączkowanie Krwotok miesiączkowy Suchość pochwy Nieprawidłowy obraz cytologiczny rozmazu w klasyfikacji Papanicolaou Zmniejszenie popędu płciowego | macicy | |||
Zaburzenia ogólne i stany w miejscu podania | Osłabienie Nadmierne pocenie Obrzęk (uogólniony obrzęk, obrzęk obwodowy, obrzęk twarzy) | Złe samopoczucie | ||
Badania diagnostyczne | Zwiększenie masy ciała | Zmniejszenie masy ciała |
*nieregularne krwawienie zwykle ustępują podczas dalszego leczenia Opis wybranych działań niepożądanych
U kobiet stosujących złożone hormonalne środki antykoncepcyjne odnotowano zwiększone ryzyko zakrzepicy żył i tętnic oraz zdarzeń zakrzepowo-zatorowych, w tym zawału serca, udaru, przemijającego napadu niedokrwiennego, zakrzepicy żylnej oraz zatorowości płucnej, zostały one szerzej omówione
w punkcie 4.4.
U kobiet stosujących złożone doustne środki antykoncepcyjne opisywano występowanie następujących ciężkich działań niepożądanych, opisanych w punkcie 4.4:
Raka piersi rozpoznaje się nieznacznie częściej w grupie kobiet stosujących złożone doustne środki antykoncepcyjne. Ponieważ rak piersi występuje rzadko u kobiet w wieku poniżej 40 lat, wzrost ryzyka jest niewielki po uwzględnieniu całkowitego ryzyka raka piersi. Związek przyczynowo-skutkowy ze stosowaniem złożonych doustnych środków antykoncepcyjnych nie jest znany. Dalsze informacje, patrz punkty 4.3 oraz 4.4.
Interakcje
Krwawienie śródcykliczne i (lub) nieskuteczność działania antykoncepcyjnego może być wynikiem interakcji innych produktów leczniczych (induktorów enzymatycznych) z produktami złożonej antykoncepcji doustnej (patrz punkt 4.5).
Zgłaszanie podejrzewanych działań niepożądanych
Po dopuszczeniu produktu leczniczego do obrotu istotne jest zgłaszanie podejrzewanych działań niepożądanych. Umożliwia to nieprzerwane monitorowanie stosunku korzyści do ryzyka stosowania produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem Departamentu Monitorowania Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych
i Produktów Biobójczych, Al. Jerozolimskie 181C, 02-222 Warszawa, tel.: + 48 22 49 21 301, faks: + 48
22 49 21 309. Strona internetowa: https://smz.ezdrowie.gov.pl
Działania niepożądane można zgłaszać również podmiotowi odpowiedzialnemu.
Jak dotąd nie opisano przypadków przedawkowania produktu leczniczego Lesiplus. Na podstawie ogólnych doświadczeń dotyczących złożonych doustnych środków antykoncepcyjnych, w przypadku przedawkowania tabletek zawierających substancje czynne mogą wystąpić: nudności oraz krwawienie z odstawienia. Krwawienie z odstawienia może wystąpić nawet u dziewcząt przed pierwszą miesiączką, jeśli omyłkowo przyjęły ten produkt leczniczy. Nie istnieje odtrutka, należy zastosować leczenie objawowe.
WŁAŚCIWOŚCI FARMAKOLOGICZNE
Właściwości farmakodynamiczne
Właściwości farmakokinetyczne
Przedkliniczne dane o bezpieczeństwie
DANE FARMACEUTYCZNE
Wykaz substancji pomocniczych
Rdzeń tabletki:
Laltoza jednowodna
Skrobia żelowana kukurydziana
Powidon K30
Kroskarmeloza sodowa
Polisorbat 80
Magnezu stearynian
Otoczka:
Alkohol poliwinylowy
Tytanu dwutlenek (E 171)
Makrogol 3350
Talk
Żelaza tlenek żółty (E 172)
Żelaza tlenek czerwony (E 172)
Żelaza tlenek czarny (E 172)
Tabletki placebo (białe)
Rdzeń tabletki:
Laktoza
Powidon K30
Magnezu stearynian
Otoczka:
Alkohol poliwinylowy
Tytanu dwutlenek (E 171)
Makrogol 3350
Talk
Niezgodności farmaceutyczne
Okres ważności
Specjalne środki ostrożności podczas przechowywania
Rodzaj i zawartość opakowania
Specjalne środki ostrożności dotyczące usuwania i przygotowania produktu leczniczego do stosowania
PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE
NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU / DATA PRZEDŁUŻENIA POZWOLENIA
DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU
Grupa farmakoterapeutyczna (ATC): Progestageny i estrogeny, produkt złożony. Kod ATC: G03AA12
Wskaźnik Pearl’a dla niepowodzenia metody: 0,41 (górna dwustronna 95% granica ufności: 0,85) Całkowity wskaźnik Pearl’a (niepowodzenie metody + błąd pacjenta): 0,80 (górna dwustronna 95% granica ufności: 1,30).
Działanie antykoncepcyjne produktu leczniczego Lesiplus jest wynikiem wpływu kilku czynników, z których najważniejszym jest hamowanie owulacji i zmiany w obrębie endometrium.
Schemat 24 dniowy wykazał lepszą supresję rozwoju pęcherzyków w badaniu hamowania owulacji
przeprowadzonym w 3 cyklach miesiączkowych, porównującym drospirenon 3 mg + etynyloestradiol 0,02 mg w schemacie 21 dniowym i 24 dniowym. Po świadomym zastosowaniu błędnego dawkowania w trzecim cyklu miesiączkowym wykazano większy odsetek czynności owulacyjnej
u kobiet stosujących schemat 21 dniowy w porównaniu do kobiet stosujących schemat 24 dniowy. Po zakończeniu leczenia, aktywność jajników wróciła do poziomu sprzed leczenia u 91,8% kobiet stosujących schemat 24 dniowy.
Produkt leczniczy Lesiplus jest złożonym doustnym środkiem antykoncepcyjnym zawierającym etynyloestradiol oraz progestagen: drospirenon. W dawkach terapeutycznych drospirenon wykazuje dodatkowo działanie przeciwandrogenne oraz niewielkie przeciwmineralokortykosteroidowe. Natomiast nie ma właściwości estrogennych, glikokortykosteroidowych oraz przeciwglikokortykosteroidowych.
Dzięki tym właściwościom profil farmakologiczny drospirenonu jest zbliżony do naturalnego
progesteronu.
Wyniki badań klinicznych mogą przemawiać za istnieniem niewielkiego działania przeciwmineralokortykosteroidowego produktu leczniczego Lesiplus wywołanego przez właściwości przeciwmineralokortykosteroidowe.
Dwa wieloośrodkowe, podwójnie zaślepione, randomizowane, kontrolowane placebo badania zostały przeprowadzone w celu oceny skuteczności i bezpieczeństwa stosowania produktu leczniczego Lesiplus u kobiet z umiarkowanym trądzikiem pospolitym.
Po sześciu miesiącach leczenia w porównaniu z placebo, produkt leczniczy Lesiplus wykazywał istotną statystycznie większą redukcję zmian zapalnych o 15,6% (49,3% w porównaniu do 33,7%) i o 18,5% zmian niezapalnych (40,6% w porównaniu do 22,1%) i o 16,5% wszystkich zmian (44,6% w porównaniu do 28,1%). Dodatkowo, 11,8% więcej uczestniczek badania (18,6% w porównaniu do 6,8%) wskazało
w skali ISGA (Investigator’s Static Global Assessment scale), używanej do oceny jakościowej zaawansowania trądziku pospolitego, skórę czystą ( 0 stopień zaawansowania) lub prawie czystą (1 stopień zaawansowania).
Drospirenon
Wchłanianie
Po podaniu doustnym następuje szybkie, niemal całkowite wchłanianie drospirenonu. Maksymalne stężenie tej substancji czynnej w osoczu wynoszące 38 ng/ml, osiągane jest po około 1-2 godzinach od przyjęcia pojedynczej dawki. Biodostępność wynosi od 76 do 85%. Spożycie pokarmu nie wpływa na dostępność biologiczną drospirenonu.
Dystrybucja
Po podaniu doustnym zmniejszenie stężenia drospirenonu w osoczu przebiega jednofazowo, a okres
półtrwania w fazie eliminacji wynosi 31 godzin.
Drospirenon występuje w postaci związanej z albuminami; nie wiąże się z globuliną wiążącą hormony płciowe (ang. Sex Hormone Binding Globulin, SHBG) ani globuliną wiążącą kortykosteroidy (ang.
Corticoid Binding Globulin, CBG). Jedynie 3-5% całkowitej ilości tej substancji czynnej w osoczu występuje w postaci niezwiązanego steroidu. Zwiększenie aktywności SHBG indukowane etynyloestradiolem pozostaje bez wpływu na wiązanie drospirenonu z białkami. Średnia pozorna objętość dystrybucji drospirenonu wynosi 3,7 ± 1,2 l/kg mc.
Metabolizm
Drospirenon po podaniu doustnym podlega szybkiemu metabolizmowi. Główne metabolity w osoczu to: kwasowa postać drospirenonu powstająca na skutek otwarcia pierścienia laktonowego oraz 3-siarczan 4,5- dihydrodrospirenonu. Drospirenon podlega metabolizmowi oksydacyjnemu katalizowanemu przez CYP4A4.
In vitro, drospirenon w stopniu niewielkim do umiarkowanego, hamuje enzymy cytochromu P450: CYP1A1, CYP2C9, CYP2C19 i CYP3A4.
Wydalanie
Klirens osoczowy drospirenonu wynosi 1,5 ± 0,2 ml/min/kg mc. Jedynie śladowe ilości drospirenonu są wydalane w postaci niezmienionej. Metabolity drospirenonu są wydalane z kałem i moczem w stosunku około 1,2-1,4. Okres półtrwania wydalania metabolitów z moczem i kałem wynosi około 40 godzin.
Stan stacjonarny
Podczas cyklu stosowania produktu leczniczego maksymalne stężenie drospirenonu w surowicy w stanie
stacjonarnym wynoszące około 70 ng/ml, występuje po około 8 dniach od rozpoczęcia stosowania.
Stężenie drospirenonu w surowicy charakteryzuje się kumulacją przy współczynniku równym
w przybliżeniu 3 (iloraz okresu półtrwania w fazie eliminacji i odstępu pomiędzy kolejnymi dawkami). Specjalne grupy pacjentów
Zaburzenia czynności nerek
Stężenie drospirenonu w stanie stacjonarnym u kobiet z łagodnymi zaburzeniami czynności nerek (klirens kreatyniny, Clkr, wynoszący 50-80 ml/min) było zbliżone do stężenia u kobiet z prawidłową czynnością nerek. Stężenie drospirenonu w surowicy kobiet z umiarkowanymi zaburzeniami czynności nerek (Clkr = 30-50 ml/min) było średnio o 37% większe niż w przypadku kobiet z prawidłową czynnością nerek.
Drospirenon był dobrze tolerowany przez kobiety z łagodnymi i umiarkowanymi zaburzeniami czynności
nerek. Stosowanie drospirenonu pozostawało bez wpływu na stężenie potasu w surowicy.
Zaburzenia czynności wątroby
U ochotników z umiarkowanymi zaburzeniami czynności wątroby stwierdzono około 50% zmniejszenie klirensu po podaniu doustnym (CL/f) w porównaniu z grupą osób z prawidłową czynnością wątroby.
Obserwowane zmniejszenie klirensu drospirenonu w grupie ochotników z umiarkowanymi zaburzeniami czynności wątroby w porównaniu z grupą osób z prawidłową czynnością wątroby nie miało wpływu na powstanie istotnych różnic w stężeniu potasu w surowicy. Również w przypadku współistniejącej cukrzycy oraz leczenia skojarzonego spironolaktonem (dwa czynniki zwiększające ryzyko hiperkaliemii) nie odnotowano zwiększenia stężenia potasu w surowicy ponad górną granicę normy. Z przytoczonych danych wynika, że drospirenon jest dobrze tolerowany u pacjentek z łagodnymi lub umiarkowanymi zaburzeniami czynności wątroby (stopień B w skali Child-Pugh).
Grupy etniczne
Wykazano brak istotnych klinicznie różnic pod względem właściwości farmakokinetycznych drospirenonu lub etynyloestradiolu pomiędzy kobietami pochodzącymi z Japonii i kobietami rasy kaukaskiej.
Etynyloestradiol
Wchłanianie
Po podaniu doustnym następuje szybkie i całkowite wchłanianie etynyloestradiolu. Maksymalne stężenie w osoczu wynoszące około 33 pg/ml występuje w ciągu 1 do 2 godzin od doustnego podania pojedynczej dawki. Bezwzględna dostępność biologiczna wynosi około 60% z uwagi na efekt pierwszego przejścia oraz zjawisko koniugacji przed wniknięciem substancji do krążenia. U około 25% badanych osób następowało zmniejszenie dostępności biologicznej etynyloestradiolu po spożyciu pokarmu;
w pozostałych przypadkach nie wykazano tego działania. Dystrybucja
Stężenie etynyloestradiolu w osoczu ulega zmniejszeniu w dwóch fazach; w fazie eliminacji okres półtrwania wynosi około 24 godziny. Około 98,5% etynyloestradiolu podlega silnemu, nieswoistemu wiązaniu z albuminami i indukuje zwiększenie stężenia SHBG oraz globulin wiążących kortykosteroidy (CBG). Pozorna objętość dystrybucji wynosi około 5 l/kg mc.
Metabolizm
Etynyloestradiol w znaczącym stopniu ulega metabolizmowi pierwszego przejścia w jelicie i wątrobie. Etynyloestradiol jest głównie metabolizowany na drodze hydroksylacji pierścienia aromatycznego, jednak powstaje również wiele metabolitów hydroksylowanych i metylowanych, występujących w postaci wolnej oraz związanej z kwasem glukuronowym i siarkowym. Osoczowy klirens etynyloestradiolu wynosi około 5 ml/min/kg.
In vitro, etynyloestradiol jest odwracalnym inhibitorem enzymów CYP2C19, CYP1A1 i CYP1A2, jak
również nieodwracalnym inhibitorem CYP3A4/5, CYP2C8 i CYP2J2. Wydalanie
Etynyloestradiol nie jest wydalany w postaci niezmienionej. Etynyloestradiol jest wydalany w postaci metabolitów w moczu i w żółci, w stosunku 4:6. Okres półtrwania wydalania metabolitów wynosi około 1 doby.
Stan stacjonarny
Stan stacjonarny ustala się w drugiej połowie cyklu stosowania produktu leczniczego; kumulacja etynyloestradiolu w osoczu charakteryzuje się współczynnikiem równym w przybliżeniu 2,0 do 2,3.
W badaniach na zwierzętach laboratoryjnych stwierdzono, że działanie drospirenonu oraz etynyloestradiolu nie wykraczało poza znane działania farmakologiczne. W analizie szkodliwego wpływu na reprodukcję stwierdzono działanie toksyczne na zarodek i płód u zwierząt; uznaje się, że działanie jest specyficzne dla każdego gatunku. Stosując dawki przekraczające ilości hormonów zawartych w produkcie Lesiplus odnotowano wpływ na różnicowanie płciowe płodów szczurów. Tego działania nie obserwowano u małp.
Badania oceny ryzyka środowiskowego wykazały, że etynyloestradiol i drospirenon mogą stanowić zagrożenie dla środowiska wodnego (patrz punkt 6.6).
Tabletki zawierające substancje czynne (różowe):
Nie dotyczy.
3 lata.
Ten produkt leczniczy nie wymaga szczególnych środków ostrożności przy przechowywaniu.
Matowy do lekko opalizującego przezroczysty blister PVC/PVDC/Aluminium. Wielkości opakowań:
1 x 28 tabletek powlekanych
3 x 28 tabletek powlekanych
6 x 28 tabletek powlekanych
13 x 28 tabletek powlekanych
Nie wszystkie wielkości opakowań muszą znajdować się w obrocie.
Ten produkt leczniczy może stanowić zagrożenie dla środowiska (patrz punkt 5.3). Wszelkie niewykorzystane resztki produktu leczniczego lub jego odpady należy usunąć zgodnie
z lokalnymi przepisami.
DO OBROTU
Theramex Ireland Limited 3rd Floor, Kilmore House, Park Lane, Spencer Dock, Dublin 1
D01 YE64
Irlandia
Pozwolenie nr: 20789
2012-12-04
CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
08.2021











