Spis treści:
- NAZWA PRODUKTU LECZNICZEGO
- SKŁAD JAKOŚCIOWY I ILOŚCIOWY
- POSTAĆ FARMACEUTYCZNA
- SZCZEGÓŁOWE DANE KLINICZNE
- WŁAŚCIWOŚCI FARMAKOLOGICZNE
- DANE FARMACEUTYCZNE
- PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
- NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
- DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
- DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
CHARAKTERYSTYKA PRODUKTU LECZNICZEGO
NAZWA PRODUKTU LECZNICZEGO
SKŁAD JAKOŚCIOWY I ILOŚCIOWY
POSTAĆ FARMACEUTYCZNA
SZCZEGÓŁOWE DANE KLINICZNE
Wskazania do stosowania Podanie ogólnoustrojowe:
Obrzęk mózgu wywołany guzem mózgu, interwencją neurochirurgiczną, ropniem mózgu, bakteryjnym zapaleniem opon mózgowych;
Wstrząs pourazowy/profilaktyka pourazowego płuca wstrząsowego;
Ciężki, ostry napad astmy;
Początkowy etap pozajelitowego leczenia rozległych, ostrych chorób skóry o ciężkim przebiegu, takich jak erytrodermia, pęcherzyca zwykła, ostra egzema;
Początkowy etap pozajelitowego leczenia chorób autoimmunologicznych, takich jak układowy toczeń rumieniowaty (zwłaszcza jego postacie trzewne);
Ciężki, postępujący przebieg aktywnego reumatoidalnego zapalenia stawów, np. szybko postępujące destrukcyjne postacie choroby i (lub) objawy pozastawowe;
Ciężkie choroby zakaźne z objawami zatrucia (np. gruźlica, dur, bruceloza) wyłącznie w połączeniu z terapią przeciwinfekcyjną;
Leczenie paliatywne nowotworów złośliwych;
Profilaktyka i leczenie wymiotów pooperacyjnych lub wywołanych stosowaniem cytostatyków w ramach terapii przeciwwymiotnej.
Produkt leczniczy Dexamethasone phosphate SF jest wskazany w leczeniu COVID-19 u pacjentów dorosłych i młodzieży (w wieku 12 lat i starszych o masie ciała wynoszącej co najmniej 40 kg), wymagających tlenoterapii.
Podanie miejscowe:
Wstrzyknięcie dostawowe: utrzymujące się zapalenie jednego lub kilku stawów po leczeniu ogólnoustrojowym przewlekłych chorób zapalnych stawów, aktywna choroba zwyrodnieniowa stawów (w fazie postępu), ostre postaci zespołu bolesnego barku;
Podanie nasiękowe (tylko, gdy jest to ściśle wskazane): niebakteryjne zapalenie pochewki ścięgnistej i zapalenie kaletki maziowej, zapalenie okołostawowe, zaburzenia ścięgien obejmujące przyczepy ścięgien.
Dawkowanie i sposób podawania
Obrzęk mózgu:
Dorośli: w zależności od przyczyny i nasilenia choroby, dawka początkowa to 8-10 mg (do 80 mg) dożylnie, następnie podaje się 16-24 mg (do 48 mg) na dobę dożylnie, podzielone na 3-4 (do 6) dawki pojedyncze przez 4-8 dni. W przypadku naświetlań lub leczenia zachowawczego
nieoperacyjnego guza mózgu może być potrzebne dłuższe podawanie mniejszych dawek produktu leczniczego Dexamethasone phosphate SF.
Obrzęk mózgu wywołany bakteryjnym zapaleniem opon mózgowych: 0,15 mg/kg mc. co 6 godzin przez 4 dni. Dzieci: 0,4 mg/kg mc. co 12 godzin, przez 2 dni, zaczynając przed podaniem pierwszej dawki antybiotyku.
Wstrząs pourazowy/profilaktyka pourazowego płuca wstrząsowego: dawka początkowa to 40 do 100 mg (u dzieci: 40 mg) dożylnie, powtórzona po 12 godzinach lub 16-40 mg co 6 godzin przez 2-3 dni.
Ciężki, ostry napad astmy:
Dorośli: 8-20 mg dożylnie, podane w możliwie najkrótszym czasie. W razie potrzeby powtórzyć wstrzyknięcia w dawce 8 mg co 4 godziny.
Dzieci: 0,15-0,3 mg/kg mc. dożylnie lub deksametazon doustnie lub początkowo 1,2 mg/kg mc. jako bolus, a następnie 0,3 mg/kg mc. co 4 do 6 godzin.
Dodatkowo można podawać aminofilinę i leki sekretolityczne.
Ostre choroby skóry: w zależności od rodzaju i stopnia rozległości choroby, dobowe dawki wynoszą 8-40 mg dożylnie, a w ciężkich przypadkach do 100 mg, po czym powinno nastąpić ograniczanie dawki.
Aktywna faza układowych chorób reumatycznych: układowy toczeń rumieniowaty 6-16 mg na dobę.
Aktywne reumatoidalne zapalenie stawów o ciężkim, postępującym przebiegu: szybko postępująca destrukcyjna postać choroby: 12-16 mg na dobę, z objawami pozastawowymi: 6-12 mg na dobę.
Ciężkie choroby zakaźne z objawami zatrucia (np. gruźlica, dur; wyłącznie w połączeniu z terapią przeciwinfekcyjną): 4-20 mg na dobę dożylnie; w pojedynczych przypadkach (np. tyfus)
początkowo do 200 mg.
Leczenie paliatywne nowotworów złośliwych: początkowo 8-16 mg na dobę; 4-12 mg na dobę w przypadku długotrwałej terapii.
Profilaktyka i leczenie wymiotów wywołanych stosowaniem cytostatyków w ramach terapii przeciwwymiotnej: 10-20 mg dożylnie lub doustnie przed rozpoczęciem chemioterapii, a następnie w razie potrzeby 4-8 mg, 2-3 razy na dobę 1-3 dni (chemioterapia umiarkowanie emetogenna) lub do 6 dni (chemioterapia wysoce emetogenna).
Profilaktyka i leczenie wymiotów pooperacyjnych: dawka pojedyncza 8-20 mg dożylnie przed operacją; u dzieci w wieku powyżej 2 lat: 0,15-0,5 mg/kg mc. (maksymalnie do 16 mg).
Leczenie COVID-19:
Dorośli: 6 mg dożylnie raz na dobę przez okres do 10 dni.
Populacja pediatryczna
W populacji pediatrycznej (u młodzieży w wieku od 12 lat) zaleca się przyjmowanie 6 mg/dawkę dożylnie raz na dobę przez okres do 10 dni.
Czas trwania leczenia powinien być uzależniony od odpowiedzi klinicznej i indywidualnych wymagań pacjenta.
Pacjenci w podeszłym wieku, pacjenci z zaburzeniami czynności wątroby i nerek
Nie ma konieczności dostosowania dawki.
Podanie miejscowe:
Leczenie polegające na miejscowym wstrzyknięciu i podaniu nasiękowym zazwyczaj wymaga podania dawki od 4 do 8 mg. Dawka 2 mg deksametazonu sodu fosforanu jest wystarczająca w przypadku wstrzyknięcia do małych stawów.
Sposób podawania
Produkt należy podawać w powolnym (trwającym 2-3 minuty) wstrzyknięciu dożylnym lub infuzji, ale można też podać domięśniowo, gdy wystąpią trudności z dostępem do żyły, a krążenie krwi jest prawidłowe. Produkt może być również podawany nasiękowo lub dostawowo.
Czas trwania leczenia zależy od wskazań.
W przypadku niedoczynności tarczycy lub marskości wątroby, względnie małe dawki mogą być wystarczające lub może być wymagane zmniejszenie dawki.
Wstrzyknięcia dostawowe należy traktować jako procedury na otwartych stawach i przeprowadzać wyłącznie w warunkach jałowych. Pojedyncze wstrzyknięcie dostawowe jest na ogół wystarczające do skutecznego złagodzenia objawów. Jeśli kolejne wstrzyknięcie okaże się konieczne, nie należy go podawać przez co najmniej następne 3 - 4 tygodnie. Ilość wstrzyknięć do jednego stawu powinna być ograniczona do 3 - 4 razy. Wskazane jest badanie lekarskie stawów, szczególnie po powtarzających się wstrzyknięciach.
Produkt leczniczy Dexamethasone phosphate SF podawany jest nasiękowo w okolicach objętych najbardziej intensywnym bólem lub przyczepów ścięgna. Uwaga: nie należy wstrzykiwać do ścięgna.
Należy unikać wstrzyknięć w krótkich odstępach czasu. Konieczne jest bezwzględne zachowanie jałowych warunków.
Wskazówki dotyczące przydatności roztworu
Tylko przezroczysty roztwór może zostać zastosowany. Zawartość ampułki jest przeznaczona tylko do jednorazowego użytku. Jakąkolwiek ilość roztworu pozostałego po wstrzyknięciu należy usunąć.
Bezpośrednio przed podaniem we wlewie zawartość ampułki rozcieńcza się w izotonicznym roztworze chlorku sodowego lub 5% roztworze glukozy.
Instrukcja dotycząca rozcieńczania produktu leczniczego przed podaniem, patrz punkt 6.6.
Przeciwwskazania
zakażenia w obrębie lub w bezpośrednim sąsiedztwie stawu, wymagające leczenia,
bakteryjne zapalenie stawów,
niestabilność stawów wymagająca leczenia,
skaza krwotoczna (samoistna lub spowodowana lekami przeciwzakrzepowymi),
zwapnienia okołostawowe,
pozanaczyniowa martwica kości,
zerwanie ścięgna,
staw Charcota.
Podanie nasiękowe bez dodatkowego leczenia przyczynowego jest przeciwwskazane w przypadku występowania zakażeń w miejscu podania.
Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania
ostre zakażenia wirusowe (wirusowe zapalenie wątroby typu B, półpasiec, opryszczka, ospa wietrzna, opryszczkowe zapalenie rogówki),
przewlekłe aktywne zapalenie wątroby z obecnością antygenu HBsAg,
od około 8 tygodni przed i do 2 tygodni po szczepieniu z użyciem żywej szczepionki,
układowe grzybice i zakażenia pasożytnicze (np. zarażenia nicieniami),
u pacjentów z podejrzeniem lub potwierdzoną strongyloidozą (choroba pasożytnicza wywołana przez nicienia węgorka jelitowego), leczenie glikokortykosteroidami może prowadzić do aktywacji i masywnego namnażania tych pasożytów,
poliomyelitis (choroba Heinego-Medina),
zapalenie węzłów chłonnych po szczepieniu przeciw gruźlicy,
ostre i przewlekłe zakażenia bakteryjne,
gruźlica w wywiadzie (uwaga: reaktywacja). Produkt wolno stosować jedynie łącznie z lekami chroniącymi przed gruźlicą.
Ponadto leczenie produktem leczniczym Dexamethasone phosphate SF należy rozpoczynać, jeśli jest ono bezwzględnie wskazane, i jeżeli to konieczne, należy stosować dodatkowe specyficzne sposoby leczenia w przypadku:
wrzodów żołądka lub jelit,
osteoporozy,
ciężkiej niewydolności serca,
nieuregulowanego nadciśnienia tętniczego,
nieuregulowanej cukrzycy,
zaburzeń psychicznych (także w wywiadzie), w tym myśli samobójczych: zalecany jest nadzór neurologa lub psychiatry,
jaskra z wąskim i z otwartym kątem przesączania: zalecana jednoczesna terapia i kontrola okulistyczna,
owrzodzeń i uszkodzeń rogówki: zalecana jest jednoczesna terapia i kontrola okulistyczna).
ciężkiego wrzodziejącego zapalenia jelita grubego z ryzykiem perforacji, możliwego nawet bez podrażnienia otrzewnej,
zapalenia uchyłków,
zespolenia jelitowo-jelitowego (bezpośrednio po zabiegu).
Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji
Wpływ na płodność, ciążę i laktację
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Działania niepożądane
Przedawkowanie
WŁAŚCIWOŚCI FARMAKOLOGICZNE
Właściwości farmakodynamiczne
Właściwości farmakokinetyczne
Przedkliniczne dane o bezpieczeństwie
DANE FARMACEUTYCZNE
Wykaz substancji pomocniczych
Niezgodności farmaceutyczne
Okres ważności
Specjalne środki ostrożności podczas przechowywania
Rodzaj i zawartość opakowania
Specjalne środki ostrożności dotyczące usuwania i przygotowania produktu leczniczego do stosowania
izotoniczny roztwór chlorku sodu,
5% roztwór glukozy.
PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
Dexamethasone phosphate SF, 4 mg/ml, roztwór do wstrzykiwań
1 ml produktu zawiera 4,37 mg deksametazonu sodu fosforanu, co odpowiada 4 mg deksametazonu fosforanu (Dexamethasoni phosphas).
Substancja pomocnicza o znanym działaniu:
glikol propylenowy w ilości 20 mg/ml
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
Roztwór do wstrzykiwań.
Przezroczysty, bezbarwny lub prawie bezbarwny roztwór (osmolalność 300 – 450 mOsmol/kg; pH 7,8 – 9,2;).
Dawkowanie
Dawkowanie zależy od rodzaju i stopnia nasilenia choroby oraz indywidualnej reakcji pacjenta na leczenie. Zazwyczaj stosuje się stosunkowo duże dawki początkowe. W ciężkich ostrych stanach chorobowych dawka jest znacznie większa niż w przypadku chorób przewlekłych.
Jeżeli lekarz nie zaleci inaczej, wskazane jest stosowanie następujących dawek: Podanie ogólnoustrojowe:
Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1.
Wstrzyknięcie dostawowe jest przeciwwskazane w następujących przypadkach:
W pojedynczych przypadkach podczas stosowania produktu leczniczego Dexamethasone phosphate SF obserwowano ciężkie reakcje anafilaktyczne z zapaścią krążeniową, zatrzymaniem pracy serca, zaburzeniem rytmu serca, skurczem oskrzeli i (lub) niedociśnieniem lub nadciśnieniem tętniczym.
W wyniku immunosupresji, leczenie produktem leczniczym Dexamethasone phosphate SF może prowadzić do wzrostu ryzyka zakażeń bakteryjnych, wirusowych, pasożytniczych, oportunistycznych i grzybiczych. Mogą być maskowane objawy istniejącego lub rozwijającego się zakażenia, co utrudnia diagnozę. Nieaktywne zakażenia, takie jak gruźlica czy wirusowe zapalenie wątroby typu B mogą ulec wznowieniu.
Podczas leczenia produktem leczniczym Dexamethasone phosphate SF konieczne może być tymczasowe zwiększenie dawki z powodu szczególnych sytuacji stresu fizycznego (uraz, zabieg, poród, itp.).
Leczenie produktem leczniczym Dexamethasone phosphate SF należy stosować wyłącznie, jeśli jest ono bezwzględnie wskazane oraz, jeżeli to konieczne, z dodatkowym celowanym leczeniem
przeciwinfekcyjnym w następujących okolicznościach:
Leczenie COVID-19
Nie należy przerywać leczenia kortykosteroidami podawanymi ogólnoustrojowo u pacjentów, którzy są już leczeni kortykosteroidami działającymi ogólnoustrojowo (podawanymi doustnie) z innych przyczyn (np. pacjenci z przewlekłą obturacyjną chorobą płuc), ale nie wymagają tlenoterapii.
Deksametazonu nie należy podawać w chorobie COVID-19 u pacjentów, którzy nie wymagają podawania tlenu lub wentylacji mechanicznej, ze względu na brak korzyści terapeutycznych i ryzyko pogorszenia stanu zdrowia w tej grupie pacjentów.
Ze względu na ryzyko perforacji jelita produkt leczniczy Dexamethasone phosphate SF można stosować, jeśli jest to bezwzględnie wskazane i pod odpowiednią kontrolą w przypadku:
Oznaki podrażnienia otrzewnej po perforacji żołądkowo-jelitowej mogą nie wystąpić u pacjentów otrzymujących duże dawki glikokortykosteroidów.
Podczas podawania produktu leczniczego Dexamethasone phosphate SF pacjentom z cukrzycą należy wziąć pod uwagę większe zapotrzebowanie na insulinę lub doustne leki przeciwcukrzycowe.
Podczas leczenia produktem leczniczym Dexamethasone phosphate SF konieczna jest regularna kontrola ciśnienia krwi, zwłaszcza podczas podawania dużych dawek oraz u pacjentów z
nieuregulowanym nadciśnieniem tętniczym.
Ze względu na ryzyko zaostrzenia objawów choroby pacjenci z ciężką niewydolnością serca muszą pozostawać pod uważną obserwacją.
U pacjentów leczonych dużymi dawkami deksametazonu może wystąpić bradykardia. Mogą wystąpić ciężkie reakcje anafilaktyczne.
Ryzyko wystąpienia tendinopatii, zapalenia ścięgna i zerwania ścięgna zwiększa się u pacjentów leczonych jednocześnie glikokortykosteroidami i fluorochinolonami.
Myasthenia gravis obecna przed rozpoczęciem leczenia produktem leczniczym Dexamethasone phosphate SF może początkowo ulec zaostrzeniu.
Zasadniczo można wykonywać szczepienia z użyciem szczepionek inaktywowanych. Jednakże należy pamiętać, że w przypadku podawania wyższych dawek kortykosteroidów odpowiedź immunologiczna i w konsekwencji skuteczność szczepionki może być osłabiona.
W przypadku stosowania dużych dawek należy zapewnić odpowiednią podaż potasu i ograniczyć ilość sodu przyjmowanego przez pacjenta. Należy monitorować stężenie potasu w surowicy.
Nagłe odstawienie produktu leczniczego po około 10 dniach stosowania może prowadzić do zaostrzenia lub nawrotu choroby podstawowej, ostrej niewydolności kory nadnerczy i (lub) zespołu odstawienia kortyzonu. Z tego względu, jeśli stosowanie leku ma zostać przerwane, dawkę należy zmniejszać stopniowo.
U pacjentów leczonych glikokortykosteroidami przebieg niektórych chorób wirusowych (ospy
wietrznej, odry) może być cięższy. Na szczególne ryzyko narażeni są pacjenci z obniżoną opornością, którzy nie przechodzili ospy wietrznej lub odry. Jeśli podczas leczenia produktem leczniczym Dexamethasone phosphate SF pacjenci tacy mają kontakt z osobami chorymi na ospę wietrzną lub odrę, należy zastosować u nich leczenie zapobiegawcze, jeśli konieczne.
Po wprowadzeniu produktu leczniczego do obrotu zgłaszano przypadki zespołu rozpadu guza, dotyczyło to pacjentów z nowotworami układu krwiotwórczego, leczonych deksametazonem w monoterapii lub w skojarzeniu z innymi chemioterapeutykami. Należy podjąć odpowiednie środki ostrożności i ściśle kontrolować pacjentów z grupy dużego ryzyka zespołu rozpadu guza, do której należą pacjenci z wysokim indeksem proliferacyjnym, dużym rozmiarem guza oraz o dużej
wrażliwości na leki cytotoksyczne.
Kardiomiopatia przerostowa
Występowanie kardiomiopatii przerostowej notowano po ogólnoustrojowym podaniu niemowlętom przedwcześnie urodzonym kortykosteroidów, w tym deksametazonu. W większości zgłoszonych przypadków było to działanie przemijające po odstawieniu leku. U niemowląt przedwcześnie urodzonych leczonych ogólnoustrojowo deksametazonem, należy wykonać ocenę diagnostyczną i monitorować czynność i strukturę serca (patrz punkt 4.8).
Przełom w przebiegu guza chromochłonnego
Po podaniu glikokortykosteroidów zgłaszano przypadki wystąpienia przełomu w przebiegu guza chromochłonnego nadnerczy (Pheochromocytoma crisis), który może prowadzić do śmierci. W przypadku pacjentów z podejrzeniem lub diagnozą guza chromochłonnego nadnerczy
glikokortykosteroidy należy podawać wyłącznie po odpowiedniej ocenie stosunku korzyści do ryzyka.
Zaburzenia widzenia
Zaburzenia widzenia mogą wystąpić w wyniku ogólnoustrojowego i miejscowego stosowania glikokortykosteroidów. Jeżeli u pacjenta wystąpią takie objawy, jak nieostre widzenie lub inne zaburzenia widzenia, należy rozważyć skierowanie go do okulisty w celu ustalenia możliwych przyczyn, do których może należeć zaćma, jaskra lub rzadkie choroby, takie jak centralna
chorioretinopatia surowicza (CSCR), którą notowano po ogólnoustrojowym i miejscowym stosowaniu glikokortykosteroidów.
Ze względu na możliwość wystąpienia przejściowych działań niepożądanych podczas zbyt szybkiego podawania produktu leczniczego, takich jak nieprzyjemne mrowienie lub parestezje, które same w sobie są nieszkodliwe i trwają do 3 minut, wstrzyknięcie dożylne należy wykonywać powoli (w ciągu 2-3 minut).
Produkt leczniczy Dexamethasone phosphate SF jest przeznaczony do krótkotrwałego stosowania. W przypadku niewłaściwego stosowania produktu przez długi czas, należy zapoznać się z dodatkowymi ostrzeżeniami i środkami ostrożności dotyczącymi długotrwałej terapii produktami leczniczymi
zawierającymi glikokortykosteroidy.
Po podaniu miejscowym należy wziąć pod uwagę możliwość wystąpienia działań niepożądanych i interakcji, jak w przypadku podania ogólnoustrojowego.
Podawanie dostawowe glikokortykosteroidów zwiększa ryzyko zakażeń stawów. Przedłużone i powtarzane stosowanie glikokortykosteroidów w obrębie obciążonych stawów może prowadzić do pogorszenia zmian degeneracyjnych stawów. Jedną z możliwych przyczyn jest przeciążenie objętego chorobą stawu po ustąpieniu bólu lub innych objawów.
Dzieci i młodzież
Wcześniaki
Dostępne dane wskazują na występowanie długotrwałych zdarzeń niepożądanych wpływających na rozwój neurologiczny wcześniaków z przewlekłą chorobą płuc po rozpoczęciu wczesnego leczenia (<96 godzin) w dawce początkowej 0,25 mg/kg masy ciała dwa razy na dobę.
W przypadku stosowania u dzieci w fazie wzrostu, należy dokładnie ocenić stosunek korzyści i ryzyka wynikający z leczenia produktem leczniczym Dexamethasone phosphate SF.
Pacjenci w podeszłym wieku
W przypadku stosowania u pacjentów w podeszłym wieku należy dokładnie ocenić stosunek korzyści do ryzyka wynikającego z leczenia produktem leczniczym Dexamethasone phosphate SF, ze względu na zwiększone ryzyko wystąpienia osteoporozy.
Stosowanie produktu leczniczego Dexamethasone phosphate SF może skutkować pozytywnym wynikiem testu antydopingowego.
Produkt leczniczy Dexamethasone phosphate SF zawiera sód
Produkt zawiera mniej niż 1 mmol (23 mg) sodu na ampułkę, to znaczy lek uznaje się za „wolny od sodu”.
Produkt leczniczy Dexamethasone phosphate SF zawiera glikol propylenowy
Dexamethasone phosphate SF zawiera 20 mg glikolu propylenowego w ampułce zawierającej 1 ml roztworu oraz 40 mg glikolu propylenowego w ampułce zawierającej 2 ml roztworu, co odpowiada 20 mg/ml.
Jednoczesne podawanie z innymi substratami dehydrogenazy alkoholowej, takimi jak etanol, może powodować działania niepożądane u dzieci w wieku poniżej 5 lat.
Chociaż nie wykazano toksycznego wpływu glikolu propylenowego na rozród i rozwój potomstwa, może on przenikać do płodu i do mleka matki. Dlatego też podanie glikolu propylenowego pacjentce w ciąży należy rozważyć w każdym przypadku indywidualnie.
Pacjenci z zaburzeniami czynności nerek lub wątroby powinni pozostawać pod kontrolą lekarza z powodu różnych działań niepożądanych przypisywanych glikolowi propylenowemu, takich jak zaburzenia czynności nerek (ostra martwica kanalików nerkowych), ostra niewydolność nerek i zaburzenia czynności wątroby.
Estrogeny (np. doustne leki antykoncepcyjne):
Okres półtrwania glikokortykosteroidów może być wydłużony, przez to ich działanie może być nasilone.
Produkty lecznicze indukujące CYP3A4, takie jak ryfampicyna, fenytoina, karbamazepina, barbiturany i prymidon:
Działanie kortykosteroidów może być osłabienie.
Inhibitory CYP3A4 (w tym ketokonazol, itrakonazol, rytonawir i kobicystat) mogą zmniejszać klirens deksametazonu, co może spowodować nasilenie działania i zahamowanie czynności nadnerczy
(wystąpienie zespołu Cushinga). Należy unikać takiego połączenia, chyba że korzyści z leczenia przewyższają zwiększone ryzyko ogólnoustrojowych działań niepożądanych kortykosteroidów. W takim przypadku należy obserwować, czy u pacjenta nie występują ogólnoustrojowe działania
niepożądane kortykosteroidów.
Adrenalina:
Może nastąpić przyśpieszenie metabolizmu glikokortykosteroidów, co może zmniejszyć ich skuteczność.
Inhibitory konwertazy angiotensyny:
Występuje zwiększone ryzyko zmian w morfologii krwi.
Glikozydy nasercowe:
Ze względu na niedobór potasu może dojść do nasilenia ich działania.
Leki moczopędne oraz leki przeczyszczające:
Nasilenia wydalania potasu.
Leki przeciwcukrzycowe:
Osłabienie działania hipoglikemicznego tych leków.
Pochodne kumaryny:
Działanie przeciwzakrzepowe może być osłabione lub nasilone. Podczas jednoczesnego stosowania konieczne może być dostosowanie dawki leku przeciwzakrzepowego.
Niesteroidowe leki przeciwzapalne (NLPZ)/ przeciwreumatyczne, salicylany i indometacyna: Zwiększenie ryzyka owrzodzenia i krwawienia z przewodu pokarmowego.
Niedepolaryzujące leki zwiotczające mięśnie:
Rozluźnienie mięśni może utrzymywać się dłużej.
Atropina, inne leki przeciwcholinergiczne:
Może wystąpić dalsze zwiększenie ciśnienia wewnątrzgałkowego podczas równoczesnego stosowania.
Prazykwantel:
Kortykosteroidy mogą spowodować zmniejszenie stężenia prazykwantelu we krwi.
Chlorochina, hydroksychlorochina, meflochina:
Istnieje zwiększone ryzyko wystąpienia miopatii i kardiomiopatii.
Protyrelina:
Osłabione jest zwiększanie aktywności TSH po podaniu protyreliny.
Leki immunosupresyjne:
Zwiększona podatność na zakażenia i możliwe zaostrzenie lub ujawnienie się nieaktywnych zakażeń.
Dodatkowo dla cyklosporyny:
Następuje zwiększenie stężenia cyklosporyny we krwi. Przez to dochodzi do zwiększenia ryzyka napadów drgawek.
Fluorochinolony mogą zwiększyć ryzyko tendinopatii. Wpływ na wyniki badań diagnostycznych:
Reakcje skórne na testy alergiczne mogą być hamowane.
Ciąża
Deksametazon przenika przez łożysko. W okresie ciąży, zwłaszcza w pierwszym trymestrze, produkt leczniczy wolno stosować jedynie po dokładnej ocenie stosunku korzyści do ryzyka.
Po długotrwałym leczeniu glikokortykosteroidami podczas ciąży nie można wykluczyć zaburzeń wzrostu płodu.
Podanie kortykosteroidów ciężarnym zwierzętom może być przyczyną nieprawidłowości rozwoju płodu, w tym rozszczepów podniebienia, opóźnienia wzrostu płodu oraz wpływa na rozwój. Brak danych na temat wpływu kortykosteroidów na zwiększenie ilości wad rozwojowych, takich jak rozszczepy podniebienia i (lub) warg u ludzi (patrz punkt 5.3).
W badaniach wykazano zwiększone ryzyko hipoglikemii u noworodka, występujące po krótkim cyklu leczenia przed porodem kortykosteroidami, w tym deksametazonem, kobiet narażonych na
wystąpienie późnego przedwczesnego porodu.
Jeżeli glikokortykosteroidy są podawane pod koniec ciąży, istnieje ryzyko zaniku kory nadnerczy u płodu, co wymaga zastosowania leczenia substytucyjnego u noworodka. Leczenie substytucyjne należy stopniowo odstawiać
Karmienie piersią
Deksametazon przenika do mleka ludzkiego. Dotychczas nie zgłaszano szkodliwego wpływu na niemowlę. Jednakże obowiązuje ścisłe ustalenie wskazań do stosowania produktu
leczniczego podczas karmienia piersią. Jeśli konieczne jest zastosowanie dużych dawek, należy przerwać karmienie piersią.
Dotychczas brak danych wskazujących na to, że produkt leczniczy Dexamethasone phosphate SF ma wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn, a także wykonywania prac w
warunkach wymagających zachowania równowagi.
Podczas krótkotrwałego leczenia deksametazonem ryzyko wystąpienia działań niepożądanych jest małe. Jedyny wyjątek stanowi pozajelitowe leczenie dużymi dawkami, które wymaga kontroli zmian elektrolitowych, powstawania obrzęku, możliwego zwiększenia ciśnienia krwi, niewydolności serca, zaburzeń rytmu pracy serca (arytmii) lub drgawek oraz należy spodziewać się wystąpienia objawów klinicznych infekcji nawet podczas krótkotrwałego stosowania.
Wymagane jest również monitorowanie w kierunku zmniejszenia tolerancji glukozy jak również wystąpienia wrzodów żołądka i dwunastnicy (często związanych ze stresem), które w wyniku leczenia kortykosteroidami mogą objawiać się w mniejszym stopniu.
Mogą wystąpić następujące działania niepożądane, które są znacząco zależne od dawki i czasu trwania leczenia; nie jest więc możliwe określenie częstości ich występowania:
Zakażenia i zarażenia pasożytnicze
Maskowanie zakażeń, wystąpienie lub pogorszenie zakażeń wirusowych, grzybiczych, bakteryjnych, pasożytniczych oraz zakażeń patogenami oportunistycznymi, pobudzenie strongyloidozy (patrz punkt 4.4).
Zaburzenia krwi i układu chłonnego
Umiarkowana leukocytoza, limfopenia, eozynopenia, policytemia.
Zaburzenia układu immunologicznego
Reakcje nadwrażliwości (np. wysypka polekowa), ciężkie reakcje anafilaktyczne, takie jak zaburzenia rytmu serca (arytmie), skurcz oskrzeli, obniżenie lub podwyższenie ciśnienia tętniczego krwi, zapaść krążeniowa, zatrzymanie akcji serca, osłabienie układu odpornościowego.
Zaburzenia endokrynologiczne
Zahamowanie czynności nadnerczy i wywołanie zespołu Cushinga (typowe objawy: twarz księżycowata, otyłość tułowia i nadmiar płynów ustrojowych) (patrz punkt 4.4).
Zaburzenia metabolizmu i odżywiania
Zatrzymanie sodu, któremu towarzyszy powstawanie obrzęków, zwiększenie wydalania potasu (należy zwrócić uwagę na ryzyko arytmii), zwiększenie masy ciała, obniżenie tolerancji glukozy, cukrzyca, hipercholesterolemia i hipertriglicerydemia, zwiększenie apetytu.
Zaburzenia psychiczne
Depresja, drażliwość, euforia, zwiększenie napędu, psychoza, mania, omamy, zmiany nastroju, lęk, zaburzenia snu, myśli samobójcze.
Zaburzenia układu nerwowego
Rzekomy guz mózgu, pojawienie się objawów ukrytej padaczki, zwiększenie skłonności do drgawek w padaczce z objawami.
Zaburzenia oka
Zaćma (szczególnie zaćma tylna podtorebkowa), jaskra, pogorszenie objawów wrzodu rogówki, nasilenie wirusowych, grzybiczych i bakteryjnych zapaleń oka, pogorszenie bakteryjnego zapalenia rogówki, opadanie powieki, rozszerzenie źrenicy (mydriaza), obrzęk spojówek, jatrogenna perforacja twardówki, centralna retinopatia surowicza, w rzadkich przypadkach odwracalny wytrzeszcz, nieostre widzenie (patrz także punkt 4.4.).
Zaburzenia serca
Kardiomiopatia przerostowa u niemowląt przedwcześnie urodzonych (patrz punkt 4.4).
Zaburzenia naczyniowe
Nadciśnienie tętnicze, zwiększone ryzyko miażdżycy i zakrzepicy, zapalenie naczyń (także jako zespół odstawienia po długotrwałym leczeniu), zwiększona łamliwość naczyń włosowatych.
Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia
Czkawka
Zaburzenia żołądka i jelit
Wrzody żołądka i jelit, krwawienie z żołądka lub jelit, zapalenie trzustki, dolegliwości w nadbrzuszu.
Zaburzenia skóry i tkanki podskórnej
Rozstępy, zanik, teleangiektazja, wybroczyny, wylewy krwi, nadmierne owłosienie, trądzik steroidowy, zapalenie skóry podobne do trądziku różowatego (wokół ust), zmiany pigmentacji skóry.
Zaburzenia mięśniowo-szkieletowe i tkanki łącznej
Miopatia, zanik i osłabienie mięśni, osteoporoza (zależne od dawki, możliwe także podczas krótkotrwałego stosowania), jałowe martwice kości, zaburzenia w obrębie ścięgien, zapalenie ścięgna, zerwanie ścięgna, tłuszczakowatość nadtwardówkowa, zahamowanie wzrostu u dzieci.
Zaburzenia układu rozrodczego i piersi
Zaburzenia wydzielania hormonów płciowych (skutkujące pojawieniem się nieregularnych krwawień miesiączkowych, w tym brakiem krwawień miesiączkowych, hirsutyzmem, impotencją).
Zaburzenia ogólne i stany w miejscu podania
Opóźnienie gojenia się ran.
Podanie miejscowe: mogą wystąpić miejscowe podrażnienie oraz objawy nietolerancji (uczucie gorąca, długotrwały ból).
Nie można wykluczyć wystąpienia zaniku skóry i tkanki podskórnej w miejscu wstrzyknięcia, jeśli kortykosteroidy nie są wstrzyknięte dokładnie do jamy stawu.
Zgłaszanie podejrzewanych działań niepożądanych
Po dopuszczeniu produktu leczniczego do obrotu istotne jest zgłaszanie podejrzewanych działań
niepożądanych. Umożliwia to nieprzerwane monitorowanie stosunku korzyści do ryzyka stosowania produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem Departamentu Monitorowania
Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji i Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych
Al. Jerozolimskie 181C 02-222 Warszawa
Tel.: + 48 22 49 21 301
Faks: + 48 22 49 21 309
Strona internetowa: https://smz.ezdrowie.gov.pl
Działania niepożądane można również zgłaszać podmiotowi odpowiedzialnemu.
Objawy:
Nie jest znany żaden przypadek ostrego zatrucia deksametazonem. W przypadkach przewlekłego przedawkowania można spodziewać się zwiększenia częstości i nasilenia działań niepożądanych (patrz punkt 4.8), szczególnie dotyczących układu endokrynologicznego, metabolizmu i równowagi elektrolitowej.
Grupa farmakoterapeutyczna: glikokortykosteroidy kod ATC: H02AB02
Deksametazon jest monofluorowanym glikokortykosteroidem o silnych właściwościach przeciwalergicznych, przeciwzapalnych oraz stabilizujących błonę komórkową, jak również wpływającym na metabolizm węglowodanów, białek i lipidów.
Deksametazon jest 7,5-krotnie silniejszym glikokortykosteroidem od prednizolonu i prednizonu.
W porównaniu z hydrokortyzonem jego działanie jest 30-krotnie silniejsze. Praktycznie nie wykazuje działania mineralokortykoidowego.
Glikokortykosteroidy, takie jak deksametazon, wywierają biologiczne działanie przez aktywację
transkrypcji genów zależnych od kortykosteroidów. Działanie przeciwzapalne, immunosupresyjne i antyproliferacyjne są spowodowane przez różne czynniki, w tym zmniejszone powstawanie,
uwalnianie i aktywność mediatorów zapalnych oraz przez hamowanie czynności i migracji
specyficznych komórek zapalnych. Dodatkowo, wpływ uczulających limfocytów T i makrofagów na komórki docelowe jest prawdopodobnie hamowany przez glikokortykosteroidy.
Jeśli konieczne jest długotrwałe leczenie glikokortykosteroidami, należy rozważyć możliwe spowodowanie przejściowej niewydolności kory nadnerczy. Zahamowanie osi podwzgórze- przysadka-nadnercza zależy między innymi od indywidualnych czynników.
Badanie RECOVERY (Randomised Evaluation of COVid-19 thERapY,)1 to inicjowane przez badacza, randomizowane, kontrolowane, otwarte adaptacyjne badanie platformowe, mające na celu ocenę efektów potencjalnego leczenia u pacjentów hospitalizowanych z powodu COVID-19.
Badanie zostało przeprowadzone w 176 szpitalach w Wielkiej Brytanii.
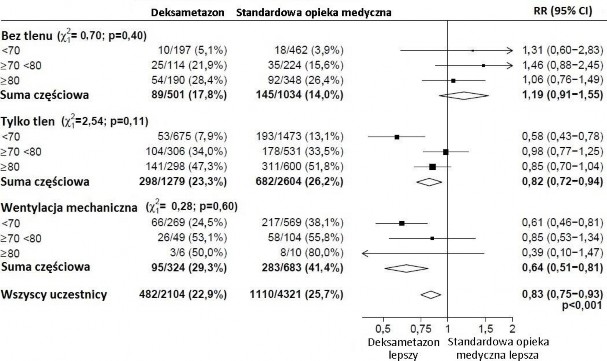
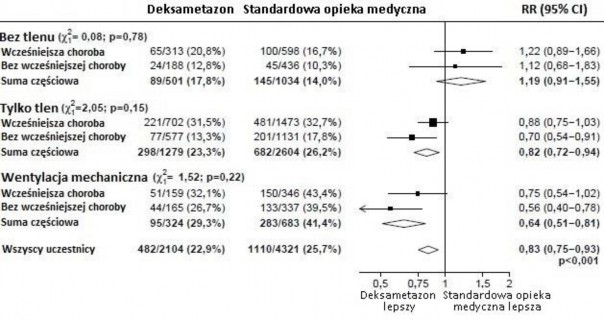
6425 pacjentów zakwalifikowano losowo do grupy otrzymującej deksametazon (2104 pacjentów) lub opiekę standardową (4321 pacjentów). 89% pacjentów miało potwierdzoną laboratoryjnie infekcję SARS-CoV-2.
W trakcie randomizacji 16% pacjentów poddawanych było inwazyjnej wentylacji mechanicznej lub pozaustrojowej oksygenacji przezbłonowej, 60% otrzymywało tylko tlen (z lub bez wentylacji nieinwazyjnej), a u 24% w żaden sposób nie wspomagano oddychania.
Średni wiek pacjentów wynosił 66,1 ± 15,7 lat. 36% pacjentów stanowiły kobiety. 24% pacjentów miało w wywiadzie cukrzycę, 27% - choroby serca, a 21% - przewlekłą chorobę płuc.
Pierwszorzędowy punkt końcowy
Śmiertelność w ciągu 28 dni była istotnie niższa w grupie otrzymującej deksametazon niż w grupie otrzymującej standardową opiekę medyczną, ze zgonami odnotowanymi odpowiednio u 482 z 2104 pacjentów (22,9%) i 1110 z 4321 pacjentów (25,7%) (wskaźnik częstości 0,83; 95% przedział ufności
[CI], 0,75 do 0,93; P<0,001).
W grupie otrzymującej deksametazon częstość zgonów była niższa niż w grupie otrzymującej
standardową opiekę medyczną wśród pacjentów poddawanych inwazyjnej wentylacji mechanicznej (29,3% vs. 41,4%; wskaźnik częstości 0,64; 95% CI, 0,51 do 0,81) oraz otrzymujących tlen bez
inwazyjnej wentylacji mechanicznej (23,3% vs. 26,2%; wskaźnik częstości 0,82; 95% CI, 0,72 do
0,94).
Nie stwierdzono wyraźnego wpływu deksametazonu u pacjentów, którzy nie otrzymywali żadnego wspomagania oddychania w trakcie randomizacji (17,8% vs. 14,0%; wskaźnik częstości 1,19; 95% CI,
0,91 do 1,55).
Drugorzędowe punkty końcowe
Pacjenci z grupy otrzymującej deksametazon byli hospitalizowani przez krótszy okres niż pacjenci w grupie otrzymującej standardową opiekę medyczną (mediana 12 dni vs. 13 dni) i mieli większe
prawdopodobieństwo wypisu ze szpitala przy życiu w ciągu 28 dni (wskaźnik częstości 1,10; 95% CI, 1,03 do 1,17).
Zgodnie z pierwszorzędowym punktem końcowym, największy wpływ na wypis ze szpitala w ciągu 28 dni obserwowano u pacjentów, którzy byli poddawani inwazyjnej wentylacji mechanicznej podczas randomizacji (wskaźnik częstości 1,48; 95% CI, 1,16, 1,90), a następnie u pacjentów otrzymujących tylko tlen (wskaźnik częstości 1,15; 95 % CI, 1,06-1,24), bez korzystnego wpływu u pacjentów, którzy nie otrzymywali tlenu (ryzyko względne 0,96; 95% CI, 0,85-1,08).
Wynik | Deksametazon (N=2104) | Standardowa opieka medyczna (N=4321) | Wskaźnik częstości lub współczynnik ryzyka (95% CI)* |
liczba/całkowita liczba pacjentów (%) | |||
Wynik główny | |||
Śmiertelność w ciągu 28 dni | 482/2104 (22,9) | 1110/4321 (25,7) | 0,83 (0,75–0,93) |
Wyniki dodatkowe | |||
Wypis ze szpitala w ciągu 28 dni | 1413/2104 (67,2) | 2745/4321 (63,5) | 1,10 (1,03–1,17) |
Inwazyjna wentylacja mechaniczna lub zgon† | 456/1780 (25,6) | 994/3638 (27,3) | 0,92 (0,84–1,01) |
Inwazyjna wentylacja mechaniczna | 102/1780 (5,7) | 285/3638 (7,8) | 0,77 (0,62–0,95) |
Zgon | 387/1780 (21,7) | 827/3638 (22,7) | 0,93 (0,84–1,03) |
* Wskaźniki częstości zostały dostosowane do wieku w odniesieniu do wyników śmiertelności w
ciągu 28 dni i wypisu ze szpitala. Współczynniki ryzyka zostały dostosowane do wieku w odniesieniu do wyniku zastosowania inwazyjnej wentylacji mechanicznej lub zgonu i jej elementów składowych.
† Z tej kategorii wykluczeni są pacjenci, którzy byli poddawani inwazyjnej wentylacji mechanicznej w trakcie randomizacji.
Bezpieczeństwo
Wystąpiły cztery ciężkie zdarzenia niepożądane (ang. SAE - serious adverse event) związane z badanym leczeniem: dwa SAE w postaci hiperglikemii, jeden SAE jako psychoza indukowana steroidami oraz jeden SAE jako krwawienia z górnego odcinka przewodu pokarmowego. Wszystkie zdarzenia ustąpiły.
Analizy podgrup
Wpływ przydziału do grupy otrzymującej DEKSAMETAZON na śmiertelność w ciągu 28 dni, według wieku i zastosowanego wspomagania oddychania w trakcie randomizacji2
Wpływ przydziału do grupy otrzymującej DEKSAMETAZON na śmiertelność w ciągu 28 dni,
według zastosowanego wspomagania oddychania w trakcie randomizacji i jakiejkolwiek choroby przewlekłej w wywiadzie3.
2 (źródło: Horby P. et al., 2020;https://www.medrxiv.org/content/10.1101/2020.06.22.20137273v1; doi: https://doi.org/10.1101/2020.06.22.20137273)
3 (źródło: Horby P. et al., 2020;https://www.medrxiv.org/content/10.1101/2020.06.22.20137273v1; doi: https://doi.org/10.1101/2020.06.22.20137273)
Deksametazon jest wiązany z albuminami w zależności od dawki. W przypadku podawania bardzo dużych dawek, większa frakcja krąży w postaci wolnej we krwi. W przypadku hipoalbuminemii,
frakcja niezwiązanego (czynnego) glikokortykosteroidu wzrasta. Po dożylnym podaniu radioaktywnie znakowanego deksametazonu, maksymalne stężenia deksametazonu w płynie mózgowo-rdzeniowym zmierzone po 4 godzinach stanowiło około 1/6 stężenia w osoczu.
Ze względu na biologiczny okres półtrwania wynoszący więcej niż 36 godzin, deksametazon zaliczany jest do grupy długo działających glikokortykosteroidów. Ze względu na długi czas działania, może dochodzić do kumulacji i przedawkowania deksametazonu w wyniku codziennego nieprzerwanego podawania.
Średni okres półtrwania deksametazonu (w osoczu) w fazie eliminacji u osób dorosłych wynosi około 250 minut (± 80 minut). Wydalanie odbywa się w dużym stopniu przez nerki w postaci wolnej.
Deksametazon jest częściowo metabolizowany. Metabolity są głównie wydalane przez nerki w postaci glukuronianów lub siarczanów. Uszkodzenie czynności nerek nie wpływa znacząco na wydzielanie deksametazonu. Jednakże okres półtrwania w fazie eliminacji jest wydłużony u pacjentów z ciężkimi chorobami wątroby.
Toksyczność po podaniu jednorazowym
Po podaniu pojedynczej dawki LD50 dla deksametazonu w ciągu pierwszych 7 dni wynosi 16 g/kg mc. u myszy oraz ponad 3 g/kg mc. u szczurów. Po jednorazowym podaniu podskórnym LD50 wynosi
więcej niż 700 mg/kg mc. u myszy oraz około 120 mg/kg mc. u szczurów w ciągu pierwszych 7 dni. Wartości te uległy zmniejszeniu w ciągu 21 dniowego okresu obserwacji. Uważa się, że takie zmiany są wynikiem ciężkich chorób infekcyjnych spowodowanych immunosupresją hormonalną.
Toksyczność po podaniu wielokrotnym
Brak danych w odniesieniu do toksyczności po podaniu wielokrotnym u ludzi i zwierząt. Nie są znane objawy zatrucia związanego z glikokortykosteroidami. Podczas długotrwałego leczenia z użyciem dawek powyżej 1,5 mg/dobę należy spodziewać się znaczących działań niepożądanych (patrz punkt 4.8).
Potencjalna genotoksyczność i rakotwórczość
Dostępne wyniki badań z zastosowaniem glikokortykosteroidów nie wskazują jakichkolwiek klinicznie znaczących właściwości genotoksycznych.
Toksyczny wpływu na reprodukcję
W badaniach na zwierzętach deksametazon indukuje powstawanie rozszczepienia podniebienia oraz, w nieznacznym zakresie – innych wad rozwojowych u myszy, szczurów, świnek morskich, królików, psów oraz naczelnych, ale nie u koni i owiec. W niektórych przypadkach wady te połączone były z wadami ośrodkowego układu nerwowego i serca. U naczelnych obserwowano po narażeniu wpływ na mózg. Ponadto obserwowano wewnątrzmaciczne zaburzenia wzrostu. Wszystkie te skutki obserwowano po dużych dawek.
Disodu edetynian Glikol propylenowy Sodu chlorek
Sodu wodorotlenek Woda do wstrzykiwań
Nie mieszać produktu leczniczego z innymi produktami leczniczymi, oprócz wymienionych w punkcie 6.6.
3 lata
Po pierwszym otwarciu: zużyć natychmiast.
Po rozcieńczeniu w płynach infuzyjnych (patrz punkt 6.6) wykazano stabilność chemiczną i fizyczną przez 24 godziny w temperaturze 25 °C. Nie przechowywać w lodówce. Z przyczyn
mikrobiologicznych produkt należy zużyć natychmiast, chyba że metoda otwierania/rozcieńczania zapobiega możliwości zanieczyszczenia drobnoustrojami. Jeśli produkt nie zostanie zużyty
natychmiast, za czas i warunki przechowywania odpowiada użytkownik. Nie należy stosować po upływie terminu ważności.
Nie przechowywać w temperaturze powyżej 25C. Nie przechowywać w lodówce ani nie zamrażać.
Przechowywać w opakowaniu zewnętrznym w celu ochrony przed światłem.
Ampułki z bezbarwnego szkła typu I zawierające 1 ml lub 2 ml roztworu do wstrzykiwań w tekturowym pudełku.
Wielkości opakowań produktu:
1, 5 lub 10 ampułek po 1 ml roztworu.
1 lub 10 ampułek po 2 ml roztworu.
Nie wszystkie wielkości opakowań muszą znajdować się w obrocie.
Jeśli to możliwe, Dexamethasone phosphate SF należy podawać bezpośrednio we wstrzyknięciu dożylnym lub we wlewie. Roztwór do wstrzykiwań jest zgodny z następującymi roztworami do infuzji:
Wszelkie niewykorzystane resztki produktu leczniczego lub jego odpady należy usunąć zgodnie z lokalnymi przepisami.
SUN-FARM Sp. z o.o.
ul. Dolna 21
05-092 Łomianki
Pozwolenie nr 22931
Data wydania pierwszego pozwolenia na dopuszczenie do obrotu: 08.01.2016 Data ostatniego przedłużenia pozwolenia: 06.10.2020











