Spis treści:
- NAZWA PRODUKTU LECZNICZEGO
- SKŁAD JAKOŚCIOWY I ILOŚCIOWY
- POSTAĆ FARMACEUTYCZNA
- SZCZEGÓŁOWE DANE KLINICZNE
- WŁAŚCIWOŚCI FARMAKOLOGICZNE
- DANE FARMACEUTYCZNE
- PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE
- NUMERY POZWOLEŃ NA DOPUSZCZENIE DO OBROTU
- DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
- DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU
CHARAKTERYSTYKA PRODUKTU LECZNICZEGO
NAZWA PRODUKTU LECZNICZEGO
SKŁAD JAKOŚCIOWY I ILOŚCIOWY
POSTAĆ FARMACEUTYCZNA
SZCZEGÓŁOWE DANE KLINICZNE
Wskazania do stosowania
pacjentów, u których nie uzyskano wystarczającej kontroli objawów astmy stosując kortykosteroid
wziewny i stosowany doraźnie wziewny krótko działający beta-2-mimetyk
lub
pacjentów, u których uzyskano kontrolę objawów astmy stosując zarówno kortykosteroid wziewny, jak i długo działający beta-2-mimetyk.
Dawkowanie i sposób podawania
Przeciwwskazania
Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania
Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji
Wpływ na płodność, ciążę i laktację
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Działania niepożądane
Przedawkowanie
WŁAŚCIWOŚCI FARMAKOLOGICZNE
Właściwości farmakodynamiczne
Właściwości farmakokinetyczne
Przedkliniczne dane o bezpieczeństwie
DANE FARMACEUTYCZNE
Wykaz substancji pomocniczych
Niezgodności farmaceutyczne
Okres ważności
Specjalne środki ostrożności podczas przechowywania
Rodzaj i zawartość opakowania
Specjalne środki ostrożności dotyczące usuwania produktu leczniczego Instrukcja stosowania
AirFluSal Forspiro, (50 mikrogramów + 250 mikrogramów)/dawkę inhalacyjną, proszek do inhalacji, podzielony
AirFluSal Forspiro, (50 mikrogramów + 500 mikrogramów)/dawkę inhalacyjną, proszek do inhalacji, podzielony
AirFluSal Forspiro, (50 mikrogramów + 250 mikrogramów)/dawkę inhalacyjną
Każda dawka odmierzona zawiera 50 mikrogramów salmeterolu (Salmeterolum) w postaci salmeterolu ksynafonianu oraz 250 mikrogramów flutykazonu propionianu (Fluticasoni propionas). Odpowiada to dostarczonej przez ustnik dawce 45 mikrogramów salmeterolu (w postaci salmeterolu ksynafonianu) i 233 mikrogramów flutykazonu propionianu.
Substancja pomocnicza o znanym działaniu:
1 dawka odmierzona zawiera 12,20 mg laktozy jednowodnej.
AirFluSal Forspiro, (50 mikrogramów + 500 mikrogramów)/dawkę inhalacyjną
Każda dawka odmierzona zawiera 50 mikrogramów salmeterolu (Salmeterolum) w postaci salmeterolu ksynafonianu oraz 500 mikrogramów flutykazonu propionianu (Fluticasoni propionas). Odpowiada to dostarczonej przez ustnik dawce 45 mikrogramów salmeterolu (w postaci salmeterolu ksynafonianu) i 465 mikrogramów flutykazonu propionianu.
Substancja pomocnicza o znanym działaniu:
1 dawka odmierzona zawiera 11,95 mg laktozy jednowodnej. Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
Proszek do inhalacji, podzielony
Biały, jednorodny proszek.
Gotowy do użycia proszek w dawkach rozmieszczonych równomiernie w blistrze podaje się
z wykorzystaniem plastikowego fioletowego aparatu do inhalacji.
Astma oskrzelowa
Produkt leczniczy AirFluSal Forspiro wskazany jest do systematycznego leczenia astmy oskrzelowej, gdy zalecane jest leczenie skojarzone długo działającym beta-2-mimetykiem i wziewnym kortykosteroidem u:
Przewlekła obturacyjna choroba płuc (POChP)
Produkt leczniczy AirFluSal Forspiro wskazany jest do objawowego leczenia pacjentów z POChP
z FEV1 <60% wartości należnej (przed podaniem leku rozszerzającego oskrzela) i powtarzającymi się zaostrzeniami w wywiadzie, u których utrzymują się istotne objawy choroby mimo regularnego stosowania leków rozszerzających oskrzela.
Sposób podawania
Produkt leczniczy AirFluSal Forspiro przeznaczony jest tylko do podawania wziewnego.
Pacjenta należy poinformować, że w celu uzyskania optymalnej skuteczności produkt leczniczy
AirFluSal Forspiro należy stosować codziennie, nawet gdy objawy nie występują.
Stan pacjenta należy kontrolować regularnie, aby stosowana dawka produktu leczniczego AirFluSal Forspiro była dawką optymalną. Można ją zmienić tylko na zalecenie lekarza.
Należy stosować najmniejszą dawkę zapewniającą skuteczną kontrolę objawów astmy.
Nie jest dostępny produkt leczniczy AirFluSal Forspiro o mocy 50 mikrogramów +100 mikrogramów.
Jeśli wskazane jest zmniejszenie dawki do wartości mniejszej niż można podać stosując AirFluSal
Forspiro, konieczne jest zastosowanie innego złożonego produktu leczniczego z salmeterolem i flutykazonu propionianem, który zawiera mniejszą dawkę wziewnego kortykosteroidu.
Jeśli kontrolę objawów uzyskano po zastosowaniu dwa razy na dobę złożonego produktu leczniczego
o najmniejszej mocy, należy podjąć próbę dalszego leczenia samym wziewnym kortykosteroidem. Jako postępowanie alternatywne, u pacjentów wymagających leczenia długo działającym beta-2- mimetykiem można zastosować raz na dobę złożony produkt leczniczy zawierający salmeterol
i flutykazonu propionian, jeśli w opinii lekarza pozwoli to na utrzymanie odpowiedniej kontroli objawów choroby. Jeśli produkt leczniczy stosowany jest raz na dobę, a u pacjenta występowały w wywiadzie dolegliwości nocne - dawkę produktu leczniczego należy podawać wieczorem, zaś w przypadku dolegliwości występujących głównie w ciągu dnia - dawkę należy podawać rano.
Pacjenci powinni otrzymywać produkt leczniczy AirFluSal Forspiro o takiej mocy, która zapewnia dawkę flutykazonu propionianu odpowiednią do ciężkości choroby. Jeśli u danego pacjenta konieczne jest stosowanie dawek spoza zaleconego schematu dawkowania, należy mu przepisać odpowiednie dawki beta-2-agonisty i (lub) kortykosteroidu.
Dawkowanie
Astma oskrzelowa
Dorośli
Jedna dawka inhalacyjna zawierająca 50 mikrogramów salmeterolu i 250 mikrogramów flutykazonu
propionianu dwa razy na dobę
lub
jedna dawka inhalacyjna zawierająca 50 mikrogramów salmeterolu i 500 mikrogramów flutykazonu
propionianu dwa razy na dobę.
U dorosłych z przewlekłą, umiarkowaną astmą (określanych jako pacjenci z objawami występującymi w ciągu dnia, stosujący lek w razie potrzeby, z umiarkowanym do dużego ograniczeniem przepływu w drogach oddechowych), u których szybka kontrola astmy ma duże znaczenie, można rozważyć krótkotrwałe stosowanie złożonego produktu leczniczego zawierającego salmeterol i flutykazonu propionian, jako początkowe leczenie podtrzymujące. W takich przypadkach zalecaną dawką początkową jest jedna inhalacja zawierająca 50 mikrogramów salmeterolu i 100 mikrogramów flutykazonu propionianu (podawanych osobno lub w złożonym produkcie leczniczym) dwa razy na
dobę. Należy pamiętać, że produkt leczniczy AirFluSal Forspiro o mocy 50 mikrogramów + 100 mikrogramów nie jest dostępny.
Po uzyskaniu kontroli objawów astmy leczenie należy zweryfikować i rozważyć, czy pacjent może stosować tylko wziewny kortykosteroid. Ważna jest systematyczna ocena stanu pacjenta po ograniczeniu leczenia do samego wziewnego kortykosteroidu.
W przypadku braku jednego lub dwóch kryteriów określających ciężkość choroby, nie wykazano wyraźnych korzyści w porównaniu ze stosowaniem samego wziewnego flutykazonu propionianu w początkowym leczeniu podtrzymującym. U większości pacjentów wziewne kortykosteroidy pozostają zazwyczaj lekami pierwszej linii. Produkt leczniczy AirFluSal Forspiro nie jest przeznaczony do stosowania w początkowym leczeniu łagodnej astmy.
Salmeterol z flutykazonu propionianem o mocy 50 mikrogramów + 100 mikrogramów nie jest odpowiedni do stosowania u dorosłych i dzieci z ciężką astmą. U pacjentów z ciężką astmą zalecane jest ustalenie odpowiedniej dawki wziewnego kortykosteroidu przed zastosowaniem złożonego produktu leczniczego.
POChP
Dorośli
Jedna dawka inhalacyjna zawierająca 50 mikrogramów salmeterolu i 500 mikrogramów flutykazonu propionianu dwa razy na dobę.
Szczególne grupy pacjentów
U osób w podeszłym wieku lub pacjentów z zaburzeniami czynności nerek dostosowanie dawki nie jest konieczne. Nie są dostępne dane dotyczące stosowania produktu AirFluSal Forspiro u pacjentów z zaburzeniami czynności wątroby.
Dzieci i młodzież
Produktu leczniczego AirFluSal Forspiro nie należy stosować u dzieci i młodzieży w wieku poniżej
18 lat.
Sposób stosowania, patrz punkt 6.6.
Nadwrażliwość na substancje czynne lub na którąkolwiek substancję pomocniczą wymienioną
w punkcie 6.1.
Produktu leczniczego AirFluSal Forspiro nie należy stosować w leczeniu ostrych objawów astmy, w których konieczne jest zastosowanie szybko i krótko działającego leku rozszerzającego oskrzela. Pacjentom należy poradzić, aby zawsze mieli przy sobie swój lek stosowany w celu złagodzenia ostrych objawów astmy.
Nie należy rozpoczynać stosowania produktu leczniczego AirFluSal Forspiro u pacjentów w czasie zaostrzenia astmy lub gdy nastąpiło znaczące lub nagłe pogorszenie przebiegu choroby.
W trakcie stosowania produktu leczniczego AirFluSal Forspiro mogą wystąpić działania niepożądane związane z astmą oraz zaostrzenie przebiegu choroby. Pacjentom należy zalecić, aby w razie nieuzyskania kontroli objawów lub pogorszenia objawów astmy po rozpoczęciu stosowania produktu AirFluSal Forspiro, kontynuowali leczenie i zasięgnęli porady lekarskiej.
Zwiększenie zapotrzebowania na stosowanie doraźnego krótko działającego leku rozszerzającego oskrzela lub zmniejszenie odpowiedzi na zastosowanie takiego leku wskazuje na pogorszenie kontroli objawów astmy. Należy ocenić stan pacjenta.
Nagłe i postępujące pogorszenie kontroli objawów astmy jest stanem potencjalnie zagrażającym życiu, dlatego pacjenta należy pilnie zbadać. Należy rozważyć zwiększenie dawki kortykosteroidów.
Po uzyskaniu kontroli objawów astmy należy rozważyć stopniowe zmniejszanie dawki produktu leczniczego AirFluSal Forspiro. Podczas zmniejszania dawki ważne jest regularnie kontrolowanie stanu pacjenta. Należy stosować najmniejszą skuteczną dawkę salmeterolu z flutykazonem (patrz punkt 4.2).
U pacjentów, u których następuje zaostrzenie objawów POChP, zwykle wskazane jest leczenie kortykosteroidami o działaniu ogólnoustrojowym, dlatego pacjentom należy zalecić zwrócenie się
o pomoc medyczną, jeśli w czasie stosowania produktu leczniczego AirFluSal Forspiro nasilą się
objawy choroby.
U pacjentów z astmą nie należy nagle przerywać stosowania produktu leczniczego AirFluSal Forspiro ze względu na ryzyko zaostrzenia choroby. Dawkę produktu leczniczego należy zmniejszać stopniowo pod kontrolą lekarza. U pacjentów z POChP przerwanie leczenia może także powodować nasilenie objawów choroby i powinno odbywać się pod nadzorem lekarza.
Tak jak inne stosowane wziewnie produkty lecznicze zawierające kortykosteroidy, AirFluSal Forspiro należy stosować ostrożnie u pacjentów z czynną lub przebytą gruźlicą płuc oraz grzybiczymi, wirusowymi lub innymi zakażeniami dróg oddechowych. Jeśli to wskazane, należy niezwłocznie wdrożyć odpowiednie leczenie.
AirFluSal Forspiro stosowany w dużych dawkach terapeutycznych może rzadko powodować zaburzenia rytmu serca, np. częstoskurcz nadkomorowy, skurcze dodatkowe i migotanie przedsionków oraz niewielkie i przemijające zmniejszenie stężenia potasu w surowicy. AirFluSal Forspiro należy stosować ostrożnie u pacjentów z ciężkimi zaburzeniami sercowo-naczyniowymi lub z zaburzeniami rytmu serca i u pacjentów z cukrzycą, z nadczynnością tarczycy, niewyrównaną hipokaliemią lub u pacjentów ze skłonnością do występowania małych stężeń potasu w surowicy.
Istnieją doniesienia o bardzo rzadkich przypadkach zwiększenia stężenia glukozy we krwi (patrz punkt 4.8). Należy wziąć to pod uwagę przepisując produkt leczniczy pacjentom z cukrzycą w wywiadzie.
Tak jak w przypadku innych leków wziewnych, bezpośrednio po podaniu produktu leczniczego może wystąpić paradoksalny skurcz oskrzeli z nagłym nasileniem świszczącego oddechu i dusznością.
Paradoksalny skurcz oskrzeli reaguje na szybko działający lek rozszerzający oskrzela i należy go leczyć natychmiast. Należy natychmiast przerwać stosowanie produktu leczniczego AirFluSal Forspiro, ocenić stan pacjenta i, w razie konieczności, wdrożyć inne leczenie.
Notowano działania niepożądane związane z leczeniem beta-2-mimetykiem, takie jak drżenie, kołatanie serca i ból głowy, ale były one przemijające i zmniejszały się w czasie regularnego stosowania.
W jednej dawce produktu leczniczego AirFluSal Forspiro (50 mikrogramów + 250 mikrogramów)
znajduje się 12,2 miligrama laktozy, a w produkcie AirFluSal Forspiro (50 mikrogramów +
500 mikrogramów) znajduje się 11,95 miligrama laktozy. Taka ilość laktozy nie powoduje zwykle żadnych problemów u osób z nietolerancją laktozy.
Działania ogólnoustrojowe mogą wystąpić podczas stosowania wszystkich kortykosteroidów wziewnych, zwłaszcza jeśli stosowane są w dużych dawkach przez długi czas. Ich wystąpienie jest znacznie mniej prawdopodobne niż w przypadku doustnych kortykosteroidów. Do możliwych działań ogólnoustrojowych należą: zespół Cushinga, cechy cushingoidalne, zahamowanie czynności kory nadnerczy, zmniejszenie gęstości mineralnej kości, zaćma, jaskra i rzadziej szereg objawów psychicznych lub behawioralnych, w tym nadmierna aktywność psychoruchowa, zaburzenia snu, lęk, depresja lub agresja (zwłaszcza u dzieci). Dlatego ważne, aby regularnie oceniać stan pacjenta
i zmniejszyć dawkę wziewnego kortykosteroidu do najmniejszej dawki zapewniającej skuteczną kontrolę objawów astmy.
Długotrwałe leczenie dużymi dawkami kortykosteroidów wziewnych może spowodować zahamowanie czynności kory nadnerczy i ostry przełom nadnerczowy. Bardzo rzadkie przypadki zahamowania czynności kory nadnerczy i ostrego przełomu nadnerczowego opisywano również po zastosowaniu flutykazonu propionianu w dawkach między 500 do poniżej 1000 mikrogramów. Do sytuacji, które mogłyby wywołać ostry przełom nadnerczowy, należą: uraz, zabieg chirurgiczny, zakażenie lub szybkie zmniejszenie dawki leku. Objawy nie są zazwyczaj charakterystyczne i mogą to być: jadłowstręt, ból brzucha, zmniejszenie masy ciała, zmęczenie, ból głowy, nudności, wymioty, niedociśnienie tętnicze, zaburzenia świadomości, hipoglikemia i napady drgawek. W okresie stresu lub przed planowaną operacją należy rozważyć dodatkowe doustne podanie kortykosteroidów.
Korzyści z leczenia flutykazonu propionianem obejmują zminimalizowanie zapotrzebowania na steroidy doustne, ale u pacjentów, u których steroidy doustne zamieniono na leczenie wziewne, należy liczyć się z ryzykiem zmniejszenia rezerwy nadnerczowej przez dłuższy czas. Dlatego pacjentów tych należy leczyć z zachowaniem szczególnej ostrożności i z regularną kontrolą czynności kory nadnerczy. Ryzyko to może także dotyczyć pacjentów, u których w przeszłości konieczne było ratunkowe stosowanie dużych dawek kortykosteroidów. Możliwość zaburzeń czynności kory nadnerczy należy zawsze brać pod uwagę w stanach nagłych oraz w planowych sytuacjach stresogennych i rozważyć podanie odpowiedniej dawki uzupełniającej kortykosteroidów. Przed planowanymi zabiegami może być konieczna konsultacja specjalistyczna w celu oceny stopnia niewydolności kory nadnerczy.
Rytonawir może znacznie zwiększać stężenie flutykazonu propionianu w osoczu. Dlatego należy unikać ich jednoczesnego stosowania, chyba że możliwa korzyść dla pacjenta przewyższa ryzyko ogólnoustrojowych działań niepożądanych kortykosteroidów. W takim wypadku należy obserwować, czy u pacjenta nie występują ogólnoustrojowe działania niepożądane kortykosteroidów. Zwiększone ryzyko działań ogólnoustrojowych istnieje również w przypadku stosowania flutykazonu propionianu z innymi silnymi inhibitorami CYP3A, w tym z produktami leczniczymi zawierającymi kobicystat (patrz punkt 4.5).
Zapalenie płuc u pacjentów z POChP
U pacjentów z POChP otrzymujących wziewne kortykosteroidy zaobserwowano zwiększenie częstości zapalenia płuc, w tym zapalenia płuc wymagającego hospitalizacji. Istnieją pewne dowody na zwiększone ryzyko wystąpienia zapalenia płuc wraz ze zwiększeniem dawki steroidów, ale nie zostało to jednoznacznie wykazane we wszystkich badaniach.
Nie ma jednoznacznych dowodów klinicznych na różnice między produktami leczniczymi zawierającymi wziewne kortykosteroidy, dotyczące stopnia ryzyka występowania zapalenia płuc. Lekarze powinni szczególnie wnikliwie obserwować pacjentów z POChP, czy nie rozwija się u nich zapalenie płuc, ponieważ kliniczne objawy takich zakażeń oraz zaostrzenia POChP często się nakładają. Do czynników ryzyka zapalenia płuc u pacjentów z POChP należą aktualne palenie tytoniu, starszy wiek, niski wskaźnik masy ciała (BMI) i ciężka postać POChP.
Dane z dużego, wieloośrodkowego badania klinicznego dotyczącego stosowania salmeterolu w astmie (Salmeterol Multi-Center Asthma Research Trial, SMART) sugerują istnienie u Afroamerykanów zwiększonego ryzyka ciężkich zdarzeń związanych z układem oddechowym lub zgonu po zastosowaniu salmeterolu w porównaniu z placebo (patrz punkt 5.1). Nie wiadomo, czy przyczyną są czynniki farmakogenetyczne, czy inne czynniki. Dlatego pacjentom pochodzenia afrykańskiego lub afrokaraibskiego należy zalecić kontynuowanie leczenia i zasięgnięcie porady lekarza, gdyby na początku stosowania salmeterolu nie uzyskali kontroli objawów astmy lub odczuli pogorszenie jej przebiegu.
Jednoczesne stosowanie ketokonazolu o działaniu ogólnym znacząco zwiększa ekspozycję ogólnoustrojową na salmeterol. Może to prowadzić do zwiększenia częstości działań ogólnych (tj. wydłużenie odstępu QTc i kołatanie serca). Należy więc unikać jednoczesnego stosowania
ketokonazolu lub innych silnych inhibitorów CYP3A4, chyba że korzyści z leczenia salmeterolem przeważają nad potencjalnym zwiększeniem ryzyka ogólnoustrojowych działań niepożądanych (patrz punkt 4.5).
Zaburzenia widzenia
Zaburzenia widzenia mogą wystąpić podczas ogólnoustrojowego i miejscowego stosowania kortykosteroidów. Jeśli u pacjenta wystąpią takie objawy, jak nieostre widzenie lub inne zaburzenia widzenia, należy rozważyć skierowanie go do okulisty w celu ustalenia możliwych przyczyn. Mogą to być: zaćma, jaskra lub rzadkie choroby, takie jak centralna chorioretinopatia surowicza (ang. central serous chorioretinopathy, CSCR), którą notowano po ogólnym i miejscowym zastosowaniu kortykosteroidów.
Leki beta-adrenolityczne mogą osłabiać lub antagonizować działanie salmeterolu. Należy unikać podawania zarówno niewybiórczych, jak i wybiórczych beta-adrenolityków, chyba że istnieją uzasadnione podstawy do ich zastosowania. Stosowanie beta-2-agonisty może wywołać potencjalnie ciężką hipokaliemię. Szczególną ostrożność zaleca się u pacjentów z ostrą, ciężką astmą, gdyż to działanie może być nasilone przez jednoczesne leczenie pochodnymi ksantyny, steroidami i lekami moczopędnymi.
Jednoczesne stosowanie innych beta-adrenolityków może powodować działanie addycyjne. Flutykazonu propionian
W normalnych warunkach flutykazonu propionian podany wziewnie osiąga w osoczu małe stężenie na
skutek nasilonego metabolizmu pierwszego przejścia oraz dużego klirensu osoczowego, w którym uczestniczy izoenzym 3A4 cytochromu P450 w jelicie i wątrobie. Dlatego znaczące klinicznie interakcje flutykazonu propionianu są mało prawdopodobne.
W badaniu interakcji flutykazonu propionianu podawanego donosowo zdrowym ochotnikom wykazano, że rytonawir (bardzo silny inhibitor izoenzymu 3A4 cytochromu P450) w dawce 100 mg dwa razy na dobę zwiększa kilkaset razy stężenie flutykazonu propionianu w osoczu, w wyniku czego następuje znaczące zmniejszenie stężenia kortyzolu w surowicy. Brak informacji o tej interakcji
w odniesieniu do flutykazonu propionianu podawanego wziewnie, ale można spodziewać się znacznego zwiększenia jego stężenia w osoczu. Odnotowano przypadki zespołu Cushinga
i zahamowania czynności kory nadnerczy. Należy unikać stosowania takiego skojarzenia leków, chyba że korzyść przewyższa ryzyko ogólnoustrojowych działań niepożądanych glikokortykosteroidów.
W małym badaniu z udziałem zdrowych ochotników nieco słabszy od rytonawiru inhibitor CYP3A, ketokonazol, zwiększył o 150% ekspozycję na flutykazonu propionian po podaniu wziewnym pojedynczej dawki. Spowodowało to większe zmniejszenie stężenia kortyzolu w osoczu niż podanie samego flutykazonu propionianu. Jednoczesne stosowanie z innymi silnymi inhibitorami CYP3A (takimi jak itrakonazol i produkty lecznicze zawierające kobicystat) i umiarkowanymi inhibitorami CYP3A (takimi jak erytromycyna) może także spowodować zwiększenie ekspozycji ogólnoustrojowej na flutykazonu propionian z ryzykiem wystąpienia ogólnoustrojowych działań niepożądanych. Należy unikać jednoczesnego stosowania, chyba że korzyść przewyższa zwiększone ryzyko wystąpienia ogólnoustrojowych działań niepożądanych kortykosteroidów. W takim wypadku należy obserwować, czy u pacjenta nie występują takie działania.
Salmeterol
Silne inhibitory CYP3A4
Jednoczesne stosowanie ketokonazolu (doustnie 400 mg raz na dobę) i salmeterolu (wziewnie 50 mikrogramów dwa razy na dobę) przez 7 dni u 15 zdrowych osób powodowało znaczne
zwiększenie stężenia salmeterolu w surowicy (1,4-krotne zwiększenie Cmax i 15-krotne zwiększenie AUC). Może to prowadzić do zwiększenia częstości innych objawów ogólnoustrojowych salmeterolu (np. wydłużenia odstępu QTc i kołatania serca) w porównaniu z monoterapią salmeterolem lub ketokonazolem (patrz punkt 4.4).
Nie obserwowano znaczącego klinicznie wpływu na ciśnienie tętnicze krwi, częstość akcji serca,
glikemię i stężenie potasu we krwi. Jednoczesne stosowanie ketokonazolu nie wydłużało okresu półtrwania salmeterolu w fazie eliminacji ani nie zwiększało kumulacji salmeterolu po wielokrotnym dawkowaniu.
Należy unikać jednoczesnego stosowania ketokonazolu, chyba że korzyści przeważają nad potencjalnym zwiększonym ryzykiem ogólnoustrojowych działań niepożądanych salmeterolu.
Prawdopodobne jest zbliżone ryzyko interakcji z innymi silnymi inhibitorami CYP3A4
(np. itrakonazolem, telitromycyną, rytonawirem).
Umiarkowane inhibitory CYP3A4
Jednoczesne stosowanie erytromycyny (doustnie 500 mg trzy razy na dobę) i salmeterolu (wziewnie 50 mikrogramów dwa razy na dobę) u 15 zdrowych osób przez 6 dni spowodowało niewielkie, nieistotne statystycznie zwiększenie ekspozycji na salmeterol (Cmax 1,4-krotne i AUC 1,2-krotne).
Jednoczesne stosowanie z erytromycyną nie wiązało się z żadnymi ciężkimi działaniami niepożądanymi.
Ciąża
Ograniczona liczba danych dotyczących stosowania u kobiet w ciąży (300-1000 przypadków) nie wskazuje, aby salmeterol i flutykazonu propionian wywoływały wady rozwojowe lub miały działanie szkodliwie na płód i (lub) noworodka. Badania na zwierzętach wykazały szkodliwy wpływ na rozrodczość po podaniu agonistów receptorów beta-2-adrenergicznych i glikokortykosteroidów (patrz punkt 5.3).
Stosowanie produktu leczniczego AirFluSal Forspiro u kobiet w ciąży należy rozważać tylko
w przypadku, gdy oczekiwana korzyść dla matki przewyższa potencjalne ryzyko dla płodu.
U kobiet w ciąży należy stosować najmniejszą skuteczną dawkę flutykazonu propionianu zapewniającą odpowiednią kontrolę objawów astmy.
Karmienie piersią
Nie wiadomo, czy salmeterol i flutykazonu propionian lub ich metabolity przenikają do mleka
kobiecego.
Badania wykazały, że salmeterol i flutykazonu propionian oraz ich metabolity przenikają do mleka samic szczurów w okresie laktacji.
Nie można wykluczyć ryzyka dla karmionych piersią noworodków i niemowląt. Decyzję o tym, czy przerwać karmienie piersią, czy przerwać stosowanie produktu leczniczego AirFluSal Forspiro, należy podjąć na podstawie oceny korzyści z karmienia piersią dla dziecka i korzyści z leczenia dla matki.
Płodność
Brak danych dotyczących wpływu na płodność u ludzi, jednak badania na zwierzętach nie wykazały wpływu salmeterolu lub flutykazonu propionianu na płodność.
AirFluSal Forspiro nie wpływa lub wywiera nieistotny wpływ na zdolność prowadzenia pojazdów
i obsługiwania maszyn.
Ponieważ produkt leczniczy AirFluSal Forspiro zawiera salmeterol i flutykazonu propionian, można oczekiwać, że działania niepożądane będą tego samego rodzaju i nasilenia, co typowe działania niepożądane każdego ze składników produktu leczniczego. Nie stwierdzono występowania dodatkowych działań niepożądanych wynikających z jednoczesnego stosowania obu substancji
czynnych.
Przedstawione niżej działania niepożądane związane ze stosowaniem salmeterolu z flutykazonu propionianem wymieniono zgodnie z klasyfikacją układów i narządów oraz częstością. Częstości określono następująco: bardzo często (≥1/10); często (≥1/100 do <1/10); niezbyt często (≥1/1000 do
<1/100); rzadko (≥1/10 000 do <1/1000); bardzo rzadko (<1/10 000); częstość nieznana (nie może być określona na podstawie dostępnych danych).
Częstości ustalono na podstawie danych z badania klinicznego. Nie uwzględniono częstości działań po zastosowaniu placebo.
Klasyfikacja układów i narządów | Działanie niepożądane | Częstość |
Zakażenia i zarażenia pasożytnicze | Kandydoza jamy ustnej i gardła Zapalenie płuc (u pacjentów z POChP) Zapalenie oskrzeli Kandydoza przełyku | Często Często1,3,5 Często1,3 Rzadko |
Zaburzenia układu immunologicznego | Reakcje nadwrażliwości, w tym: reakcje skórne obrzęk naczynioruchowy (głównie obrzęk twarzy, jamy ustnej i gardła) objawy oddechowe (duszność) objawy oddechowe (skurcz oskrzeli) reakcje anafilaktyczne, w tym wstrząs anafilaktyczny | Niezbyt często Rzadko Niezbyt często Rzadko Rzadko |
Zaburzenia endokrynologiczne | Zespół Cushinga, cechy cushingoidalne, zahamowanie czynności kory nadnerczy, spowolnienie wzrastania u dzieci i młodzieży, zmniejszenie gęstości mineralnej kości | Rzadko4 |
Zaburzenia metabolizmu i odżywiania | Hipokaliemia Hiperglikemia | Często3 Niezbyt często4 |
Zaburzenia psychiczne | Lęk Zaburzenia snu Zmiany zachowania, w tym nadpobudliwość psychoruchowa i drażliwość (głównie u dzieci) Depresja, agresja (głównie u dzieci) | Niezbyt często Niezbyt często Rzadko Nieznana |
Zaburzenia układu nerwowego | Bóle głowy Drżenia | Bardzo często1 Niezbyt często |
Zaburzenia oka | Zaćma Jaskra Niewyraźne widzenie (patrz także punkt 4.4) | Niezbyt często Rzadko4 Nieznana |
Zaburzenia serca | Kołatanie serca | Niezbyt często |
Tachykardia Zaburzenia rytmu serca (w tym częstoskurcz nadkomorowy i skurcze dodatkowe) Migotanie przedsionków Dławica piersiowa | Niezbyt często Rzadko Niezbyt często Niezbyt często | |
Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia | Zapalenie części nosowej gardła Podrażnienie gardła Chrypka, bezgłos Zapalenie zatok Paradoksalny skurcz oskrzeli | Bardzo często2,3 Często Często Często1,3 Rzadko4 |
Zaburzenia skóry i tkanki podskórnej | Kontuzje | Często1,3 |
Zaburzenia mięśniowo- szkieletowe i tkanki łącznej | Kurcze mięśni Złamania pourazowe Bóle stawów Bóle mięśni | Często Często1,3 Często Często |
1 Notowane często w grupie otrzymującej placebo.
2 Notowane bardzo często w grupie otrzymującej placebo.
3 Zgłaszane w ciągu 3 lat w badaniu POChP.
4 Patrz punkt 4.4.
5 Patrz punkt 5.1.
Opis wybranych działań niepożądanych
Notowano działania niepożądane związane z leczeniem beta-2-mimetykiem, takie jak drżenie, kołatanie serca i ból głowy, ale były one przemijające i zmniejszały się w czasie regularnego stosowania.
Tak jak w przypadku innych leków podawanych wziewnie, bezpośrednio po zastosowaniu może wystąpić paradoksalny skurcz oskrzeli z nagłym nasileniem świstów i dusznością. Paradoksalny skurcz oskrzeli reaguje na szybko działający lek rozszerzający oskrzela i należy go leczyć natychmiast. Należy natychmiast przerwać stosowanie produktu leczniczego AirFluSal Forspiro, ocenić stan pacjenta i, w razie konieczności, wdrożyć inne leczenie.
Ze względu na obecność flutykazonu propionianu, u niektórych pacjentów może wystąpić chrypka i kandydoza jamy ustnej i gardła oraz rzadko kandydoza przełyku. Zarówno chrypkę, jak i częstość występowania kandydozy jamy ustnej i gardła można zmniejszyć przez płukanie po zastosowaniu produktu leczniczego jamy ustnej wodą i (lub) mycie zębów. Objawową kandydozę jamy ustnej
i gardła można leczyć miejscowymi lekami przeciwgrzybiczymi, kontynuując stosowanie salmeterolu z flutykazonem.
Zgłaszanie podejrzewanych działań niepożądanych
Po dopuszczeniu produktu leczniczego do obrotu istotne jest zgłaszanie podejrzewanych działań niepożądanych. Umożliwia to nieprzerwane monitorowanie stosunku korzyści do ryzyka stosowania produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem Departamentu Monitorowania Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych,
Wyrobów Medycznych i Produktów Biobójczych: Al. Jerozolimskie 181C, 02-222 Warszawa tel: + 48 22 49 21 301/fax: + 48 22 49 21 309/strona internetowa: https://smz.ezdrowie.gov.pl. Działania niepożądane można zgłaszać również podmiotowi odpowiedzialnemu.
Brak danych z badań klinicznych dotyczących przedawkowania produktu leczniczego AirFluSal Forspiro, ale niżej przedstawiono dane dotyczące przedawkowania obu substancji czynnych produktu leczniczego.
Przedmiotowymi i podmiotowymi objawami przedawkowania salmeterolu są zawroty głowy, zwiększenie ciśnienia skurczowego krwi, drżenie, ból głowy i tachykardia. Jeśli stosowanie produktu leczniczego AirFluSal Forspiro trzeba przerwać z powodu objawów przedawkowania beta-2- mimetyku zawartego w produkcie leczniczym, należy rozważyć zabezpieczenie odpowiednią dawką steroidu. Ze względu na możliwość wystąpienia hipokaliemii należy kontrolować stężenie potasu
w surowicy i rozważyć podanie potasu.
Ostre przedawkowanie: wziewne zastosowanie znacznie większych niż zalecane dawek flutykazonu propionianu może spowodować przemijające zahamowanie czynności kory nadnerczy. Stan ten nie wymaga pilnego leczenia, gdyż czynność kory nadnerczy powraca do normy w ciągu kilku dni, co można zweryfikować przez oznaczenie stężenia kortyzolu w osoczu.
Przewlekłe przedawkowanie wziewnego flutykazonu propionianu: należy monitorować rezerwę nadnerczową i może być konieczne leczenie kortykosteroidami do stosowania ogólnego. Po ustabilizowaniu się stanu pacjenta należy kontynuować leczenie kortykosteroidem wziewnym
w zalecanej dawce (patrz ryzyko zahamowania czynności kory nadnerczy w punkcie 4.4).
W przypadku zarówno ostrego, jak i długotrwałego przedawkowania flutykazonu propionianu należy kontynuować leczenie produktem leczniczym AirFluSal Forspiro w dawce zapewniającej kontrolę objawów.
Grupa farmakoterapeutyczna: leki stosowane w chorobach obturacyjnych dróg oddechowych; leki adrenergiczne w połączeniu z kortykosteroidami lub inne, z wyjątkiem leków przeciwcholinergicznych
Kod ATC: R03AK06
Mechanizm działania
AirFluSal Forspiro zawiera salmeterol i flutykazonu propionian, substancje o różnym sposobie
działania. Odpowiednie mechanizmy działania obu substancji omówiono niżej.
Salmeterol
Salmeterol jest wybiórczym, długo działającym (12 godzin) agonistą receptorów beta-2- adrenergicznych, o długim łańcuchu bocznym, który wiąże się z miejscem pozareceptorowym.
Salmeterol powoduje rozszerzenie oskrzeli, które trwa dłużej (przynajmniej 12 godzin) niż po zastosowaniu zalecanych dawek zwykle stosowanych krótko działających beta-2-agonistów.
Flutykazonu propionian
Flutykazonu propionian podawany wziewnie w zalecanych dawkach ma działanie przeciwzapalne w obrębie płuc, którego wynikiem jest zmniejszenie nasilenia objawów i częstości zaostrzeń astmy oskrzelowej z mniejszą ilością działań niepożądanych niż kortykosteroidy podawane ogólnie.
Skuteczność kliniczna i bezpieczeństwo stosowania
Badania kliniczne w astmie oskrzelowej
W trwającym 12 miesięcy badaniu GOAL (Gaining Optimal Asthma ControL) z udziałem 3416 pacjentów (dorosłych i młodzieży) z przewlekłą astmą oskrzelową porównywano
bezpieczeństwo stosowania i skuteczność salmeterolu z flutykazonu propionianem oraz monoterapii wziewnym kortykosteroidem (flutykazonu propionianem) w celu ustalenia, czy cele leczenia astmy są osiągalne. Dawki leków zwiększano co 12 tygodni aż do osiągnięcia pełnej kontroli** objawów lub osiągnięcia największej dopuszczalnej dawki badanego leku. Badanie GOAL wykazało, że kontrolę objawów astmy uzyskano u większej liczby pacjentów leczonych salmeterolem z flutykazonu propionianem niż u pacjentów otrzymujących sam wziewny kortykosteroid i kontrolę tę uzyskano stosując mniejszą dawkę kortykosteroidu.
** Dobrą kontrolę astmy uzyskano szybciej stosując salmeterol z flutykazonu propionianem niż sam wziewny kortykosteroid. U 50% pacjentów czas leczenia do osiągnięcia pierwszego tygodnia dobrze kontrolowanej astmy wynosił 16 dni w grupie stosującej salmeterol z flutykazonu propionianem w porównaniu z 37 dniami w grupie stosującej wziewny kortykosteroid.
W podgrupie pacjentów z astmą, którzy nie stosowali wcześniej steroidów, czas ten wynosił, odpowiednio, 16 i 23 dni.
Łączne wyniki badania przedstawiono w tabeli:
Odsetek pacjentów, którzy uzyskali dobrą kontrolę* (Well-Controlled, WC) i pełną kontrolę** (Totally Controlled, TC) astmy w ciągu 12 miesięcy | ||||
Rodzaj leczenia przed badaniem | Salmeterol+flutykazo- nu propionian | Flutykazonu propionian | ||
WC | TC | WC | TC | |
Bez wziewnego kortykosteroidu (tylko krótko działający beta-2-mimetyk) | 78% | 50% | 70% | 40% |
Mała dawka wziewnego kortykosteroidu (≤500 μg beklometazonu lub równoważna dawka innego wziewnego kortykosteroidu na dobę) | 75% | 44% | 60% | 28% |
Średnia dawka wziewnego kortykosteroidu (500-1000 μg beklometazonu lub równoważna dawka innego wziewnego kortykosteroidu na dobę) | 62% | 29% | 47% | 16% |
Zebrane wyniki ze wszystkich 3 rodzajów leczenia | 71% | 41% | 59% | 28% |
* Dobra kontrola astmy (well controled asthma, WC): 2 lub mniej dni w tygodniu z objawami
o wyniku większym niż 1 wg punktacji objawów (wynik 1 określa się tu jako „objawy występujące przez jeden krótki okres w ciągu dnia”), stosowanie SABA w ciągu 2 dni lub mniej i nie częściej niż 4 razy w tygodniu, co najmniej 80% wartości należnej porannego szczytowego przepływu wydechowego, bez nocnych przebudzeń, bez zaostrzeń i bez działań niepożądanych zmuszających do zmiany leczenia.
** Pełna kontrola astmy (total control of astma, TC): bez objawów, bez stosowania krótko działającego beta-2-mimetyku, co najmniej 80% wartości należnej porannego szczytowego przepływu wydechowego, bez nocnych przebudzeń, bez zaostrzeń i bez działań niepożądanych zmuszających do zmiany leczenia.
Wyniki tego badania sugerują, że salmeterol z flutykazonu propionianem w dawce 50 mikrogramów + 100 mikrogramów dwa razy na dobę może być rozważany jako początkowe leczenie podtrzymujące
u pacjentów z umiarkowaną przewlekłą astmą, u których szybka kontrola astmy uznana jest za niezbędną (patrz punkt 4.2).
W randomizowanym badaniu z podwójnie ślepą próbą w grupach równoległych, z udziałem
318 pacjentów z przewlekłą astmą oskrzelową w wieku co najmniej 18 lat, oceniano bezpieczeństwo stosowania i tolerancję dwóch inhalacji salmeterolu z flutykazonu propionianem wykonywanych dwa razy na dobę (podwójna dawka) przez dwa tygodnie. Badanie wykazało, że podwojenie inhalacji produktu leczniczego o każdej z mocy przez okres do 14 dni powoduje niewielkie zwiększenie działań niepożądanych związanych ze stosowaniem beta-mimetyku (drżenie: 1 pacjent [1%] vs. 0; kołatanie serca: 6 pacjentów [3%] vs. 1 [<1%]; kurcze mięśni: 6 pacjentów [3%] vs. 1 [<1%]) i podobna częstość działań niepożądanych związanych ze stosowaniem wziewnego kortykosteroidu (tj. kandydoza jamy ustnej: 6 pacjentów [6%] vs. 16 [8%], chrypka: 2 pacjentów [2%] vs. 4 [2%])
w porównaniu z jedną inhalacją wykonywaną dwa razy na dobę. Jeśli lekarz rozważa podwojenie dawki produktu leczniczego AirFluSal Forspiro u dorosłych pacjentów wymagających dodatkowego, krótkotrwałego (do 14 dni) leczenia wziewnym kortykosteroidem, powinien wziąć pod uwagę niewielkie nasilenie działań niepożądanych wywołanych przez beta-mimetyk.
W badaniu SAM101667 u 158 dzieci w wieku od 6 do 16 lat z objawami astmy, zastosowanie złożonego produktu leczniczego zawierającego salmeterol z flutykazonu propionianem jest równie skuteczne w odniesieniu do kontroli objawów i czynności płuc, jak podwojenie dawki propionianu flutykazonu. Badanie to nie miało na celu zbadania ich wpływu na częstość zaostrzeń.
Badania kliniczne w POChP
Trwające 3 lata badanie TORCH miało na celu ocenę wpływu salmeterolu z flutykazonu propionianem o mocy 50 mikrogramów + 500 mikrogramów podawanego dwa razy na dobę, salmeterolu w dawce 50 mikrogramów dwa razy na dobę, flutykazonu propionianu w dawce
500 mikrogramów dwa razy na dobę lub placebo na umieralność z dowolnej przyczyny pacjentów z POChP. Do badania z podwójnie ślepą próbą włączono losowo pacjentów z POChP, u których wyjściowa wartość FEV1 przed podaniem leku wynosiła poniżej 60% wartości należnej. Podczas badania pacjentom wolno było stosować rutynową terapię POChP, z wyjątkiem innych wziewnych kortykosteroidów, długo działających leków rozszerzających oskrzela oraz przewlekle podawanych kortykosteroidów działających ogólnie. Po 3 latach oceniano okres przeżycia wszystkich pacjentów z POChP bez względu na to, czy brali oni udział w badaniu aż do jego zakończenia. Głównym
punktem końcowym było zmniejszenie umieralność ze wszystkich przyczyn w ciągu 3 lat stosowania salmeterolu z flutykazonu propionianem w porównaniu z placebo.
Placebo N=1524 | Salmeterol 50 N=1521 | Flutykazonu propionian 500 N=1534 | Salmeterol+ flutykazonu propionian 50/500 N= 533 | |
Umieralność ze wszystkich przyczyn w ciągu 3 lat | ||||
Ilość zgonów (%) | 231 | 205 | 246 | 193 |
(15,2%) | (13,5%) | (16,0%) | (12,6%) | |
Wskaźnik ryzyka vs. | ND | 0,879 | 1,060 | 0,825 |
placebo | ||||
(przedział ufności) | (0,73, 1,06) | (0,89, 1,27) | (0,68, 1,00 ) | |
Wartość p | 0,180 | 0,525 | 0,0521 | |
Wskaźnik ryzyka dla | ND | 0,932 | 0,774 | ND |
salmeterolu z | ||||
flutykazonu | ||||
propionianem 50/500 | ||||
vs. oba leki | ||||
(przedział ufności) | (0,77, 1,13) | (0,64, 0,93) | ||
Wartość p | 0,481 | 0,007 | ||
1 nieistotna statystycznie wartość p skorygowana przez 2 przejściowe analizy porównujące pierwotną skuteczność w oparciu o analizę log-rangową po rozdzieleniu na grupy według palenia tytoniu.
U pacjentów leczonych salmeterolem z flutykazonu propionianem odnotowano podczas 3-letniej obserwacji zwiększenie przeżywalności w porównaniu z placebo, jednak nie osiągnęła ona istotnej statystycznie wartości p ≤0,05.
Odsetek pacjentów, którzy zmarli w ciągu 3 lat z przyczyn związanych z POChP, wynosił 6,0%
w grupie otrzymującej placebo, 6,1% w grupie otrzymującej salmeterol, 6,9% w grupie otrzymującej flutykazonu propionian oraz 4,7% w grupie otrzymującej salmeterol z flutykazonu propionianem.
Średnia liczba umiarkowanych do ciężkich zaostrzeń występujących w ciągu roku zmniejszała się znacząco po zastosowaniu salmeterolu z flutykazonu propionianem w porównaniu z salmeterolem, flutykazonu propionianem i placebo (średnia w grupie otrzymującej salmeterol z flutykazonu propionianem 0,85 w porównaniu z 0,97 w grupie otrzymującej salmeterol, 0,93 w grupie otrzymującej flutykazonu propionian i 1,13 w grupie placebo). Przekłada się to na zmniejszenie częstości umiarkowanych do ciężkich zaostrzeń o 25% (95% CI: 19%-31%; p <0,001) w porównaniu z placebo, o 12% w porównaniu z salmeterolem (95,% CI: 5%-19%, p=0,002) i o 9% w porównaniu
z flutykazonu propionianem (95% CI: 1%-16%, p=0,024). W porównaniu z placebo, salmeterol i flutykazonu propionian istotnie zmniejszały częstość zaostrzeń odpowiednio o 15% (95% CI: 7%-22%; p <0,001) i 18% (95% CI: 11%-24%; p <0,001).
Jakość życia uwarunkowana stanem zdrowia, oceniana za pomocą kwestionariusza szpitala św. Jerzego (ang. St George's Respiratory Questionnaire, SGRQ), poprawiła się u każdego pacjenta stosującego aktywne leczenie w porównaniu z placebo. Średnia poprawa jakości życia w ciągu 3 lat leczenia salmeterolem z flutykazonem wynosiła w porównaniu z placebo -3,1 jednostki (95% CI:
-4,1 do -2,1; p <0,001), w porównaniu z salmeterolem -2,2 jednostki (p <0,001), a w porównaniu
z flutykazonu propionianem -1,2 jednostki (p=0,017). Zmniejszenie wartości o 4 jednostki uważane jest za istotne klinicznie.
Oszacowane prawdopodobieństwo wystąpienia w ciągu 3 lat zapalenia płuc, zgłaszanego jako działanie niepożądane, wynosiło dla placebo 12,3%, dla salmeterolu 13,3%, dla flutykazonu propionianu 18,3% oraz dla salmeterolu z flutykazonu propionianem 19,6% (ryzyko względne dla salmeterolu z flutykazonu propionianem wobec placebo wynosiło 1,64, 95% CI: 1,33 do 2,01, p<0,001). Nie stwierdzono zwiększenia liczby zgonów związanych z zapaleniem płuc. Liczba zgonów w trakcie terapii zakwalifikowanych jako spowodowane przez zapalenie płuc, wynosiła: 7 dla placebo, 9 dla salmeterolu, 13 dla flutykazonu propionianu i 8 dla salmeterolu z flutykazonu propionianem. Nie stwierdzono znamiennej różnicy w prawdopodobieństwie złamania kości (5,1% w przypadku placebo, 5,1% w przypadku salmeterolu, 5,4% w przypadku flutykazonu propionianu i 6,3% w przypadku salmeterolu z flutykazonu propionianem; ryzyko względne dla salmeterolu z flutykazonu propionianem wobec placebo wynosiło 1,22, 95% CI: 0,87 do 1,72, p=0,248).
Kontrolowane placebo badania kliniczne trwające 6 i 12 miesięcy wykazały, że regularne stosowanie salmeterolu z flutykazonu propionianem o mocy 50 mikrogramów + 500 mikrogramów poprawiało czynność płuc, zmniejszało uczucie duszności i zapotrzebowanie na leki stosowane do przerywania napadów duszności.
W przeprowadzonych w grupach równoległych, randomizowanych badaniach replikacyjnych
z podwójnie ślepą próbą (SCO40043 i SCO100250) porównywano wpływ salmeterolu z flutykazonu propionianem w dawce 50 mikrogramów + 250 mikrogramów dwa razy na dobę (dawka niezatwierdzona w Unii Europejskiej do leczenia POChP) oraz samego salmeterolu w dawce
50 mikrogramów dwa razy na dobę na liczbę w roku umiarkowanych lub ciężkich zaostrzeń POChP
u pacjentów z FEV1 mniejszą niż 50% wartości należnej i z zaostrzeniami choroby w wywiadzie. Umiarkowane lub ciężkie zaostrzenia zdefiniowano jako pogorszenie objawów, wymagające leczenia doustnymi kortykosteroidami i (lub) antybiotykami lub hospitalizacji pacjenta.
W badaniach zastosowano 4-tygodniowy okres wdrożeniowy, w czasie którego wszyscy uczestnicy otrzymywali jawnie salmeterol z flutykazonu propionianem w dawce 50 mikrogramów +
250 mikrogramów w celu wystandaryzowania farmakoterapii POChP i ustabilizowania choroby przed randomizacją do zaślepionej fazy badania, trwającej 52 tygodnie. Pacjentów przydzielono losowo
(w stosunku 1:1) do grupy otrzymującej salmeterol z flutykazonu propionianem w dawce
50 mikrogramów + 250 mikrogramów (łączna populacja ITT n=776) lub sam salmeterol (łączna populacja ITT n=778). Przed rozpoczęciem okresu wdrożeniowego pacjenci odstawili leki stosowane wcześniej w leczeniu POChP, z wyjątkiem krótko działających leków rozszerzających oskrzela.
W okresie leczenia niedozwolone było jednoczesne stosowanie wziewnych długo działających leków rozszerzających oskrzela (beta-2-mimetyków i leków przeciwcholinergicznych), produktów złożonych zawierających ipratropium z salbutamolem, doustnych beta-2-mimetyków i produktów leczniczych zawierających teofilinę. Pacjenci mogli stosować doustne kortykosteroidy i antybiotyki w leczeniu zaostrzeń POChP według specjalnych wytycznych. W czasie trwania badań pacjenci stosowali salbutamol zgodnie z bieżącą potrzebą.
Wyniki obu badań wykazały, że leczenie salmeterolem z flutykazonu propionianem w dawce
50 mikrogramów + 250 mikrogramów znacząco zmniejszało w porównaniu z samym salmeterolem liczbę w roku umiarkowanych lub ciężkich zaostrzeń POChP (SCO40043: odpowiednio 1,06 i 1,53 na pacjenta na rok, odsetek pacjentów 0,70, 95% CI: 0,58 do 0,83, p<0,001; SCO100250: odpowiednio 1,10 i 1,59 na pacjenta na rok, odsetek pacjentów 0,70, 95% CI: 0,58 do 0,83, p<0,001). Drugorzędne wskaźniki skuteczności (czas do pierwszego umiarkowanego lub ciężkiego zaostrzenia objawów, liczba zaostrzeń w roku wymagających zastosowania doustnych kortykosteroidów oraz poranna wartość FEV1 przed zastosowaniem leku) wskazują na znaczącą przewagę salmeterolu z flutykazonu propionianem w dawce 50 mikrogramów + 250 mikrogramów nad salmeterolem. Profile działań niepożądanych w obu grupach były podobne, a wyjątek stanowiły częstsze przypadki zapalenia płuc
i znanych miejscowych działań (kandydoza i dysfonia) w grupie otrzymującej salmeterol z flutykazonu propionianem w dawce 50 mikrogramów + 250 mikrogramów dwa razy na dobę niż w grupie leczonej salmeterolem. Zdarzenia związane z zapaleniem płuc notowano u 55 (7%) pacjentów z grupy otrzymującej salmeterol z flutykazonu propionianem i u 25 (3%) pacjentów otrzymujących salmeterol. Wydaje się, że wzrost częstości zgłaszanych zapaleń płuc u pacjentów otrzymujących salmeterol z flutykazonu propionianem w dawce 50 mikrogramów +
250 mikrogramów dwa razy na dobę odpowiada częstości opisywanej w badaniu TORCH po zastosowaniu salmeterolu z flutykazonu propionianem w dawce 50 mikrogramów +
500 mikrogramów dwa razy na dobę.
Badanie SMART (The Salmeterol Multi-center Asthma Research Trial)
SMART było wieloośrodkowym, randomizowanym, kontrolowanym placebo, 28-tygodniowym badaniem z podwójnie ślepą próbą w grupach równoległych, przeprowadzonym w Stanach Zjednoczonych. W badaniu tym 13176 pacjentów przydzielono losowo do grupy otrzymującej salmeterol (50 mikrogramów dwa razy na dobę), a 13179 pacjentów do grupy otrzymującej placebo, jako dodatki do swoich zwykle stosowanych leków przeciw astmie. Do badania zakwalifikowano pacjentów z astmą oskrzelową, którzy byli w wieku co najmniej 12 lat i stosowali lek przeciw astmie (ale nie długo działającego beta-2-agonistę – LABA). Wyjściowe stosowanie wziewnego kortykosteroidu (ICS) na początku badania było odnotowywane, choć niekonieczne w tym badaniu. Głównym punktem końcowym w badaniu SMART była złożona ilość zgonów z przyczyn oddechowych i związanych z drogami oddechowymi, zagrażających życiu doświadczeń.
Kluczowe wnioski z badania SMART: główny punkt końcowy
Grupy pacjentów | Liczba zdarzeń w ramach głównego punktu końcowego /liczba pacjentów | Względne ryzyko (95% przedział ufności) | |
salmeterol | placebo | ||
Wszyscy pacjenci | 50/13176 | 36/13179 | 1,40 (0,91, 2,14) |
Pacjenci stosujący wziewne steroidy | 23/6127 | 19/6138 | 1,21 (0,66, 2,23) |
Pacjenci niestosujący wziewnych steroidów | 27/7049 | 17/7041 | 1,60 (0,87, 2,93) |
Afroamerykanie | 20/2366 | 5/2319 | 4,10 (1,54, 10,90) |
(Wartości ryzyka wyróżnione wytłuszczeniem są statystycznie istotne przy 95% przedziale ufności.)
Kluczowe wnioski z badania SMART odnośnie wyjściowego stosowania wziewnego steroidu: drugorzędowe punkty końcowe
Liczba zdarzeń w ramach drugorzędowego punktu końcowego /liczba pacjentów | Względne ryzyko (95% przedział ufności) | ||
salmeterol | placebo | ||
Zgony z przyczyn oddechowych | |||
Pacjenci stosujący wziewne steroidy | 10/6127 | 5/6138 | 2,01 (0,69, 5,86) |
Pacjenci niestosujący wziewnych steroidów | 14/7049 | 6/7041 | 2,28 (0,88, 5,94) |
Łącznie zgony związane z astmą lub zagrażające życiu zdarzenie | |||
Pacjenci stosujący wziewne steroidy | 16/6127 | 13/6138 | 1,24 (0,60, 2,58) |
Pacjenci niestosujący wziewnych steroidów | 21/7049 | 9/7041 | 2,39 (1,10, 5,22) |
Zgony związane z astmą | |||
Pacjenci stosujący wziewne steroidy | 4/6127 | 3/6138 | 1,35 (0,30, 6,04) |
Pacjenci niestosujący wziewnych steroidów | 9/7049 | 0/7041 | * |
(* obliczenie było niemożliwe ze względu na brak zdarzeń w grupie placebo. Wartości ryzyka wyróżnione wytłuszczeniem są statystycznie istotne przy 95% przedziale ufności. Drugorzędowe punkty końcowe w powyższej tabeli osiągnęły istotność statystyczną w całej populacji).
Drugorzędowe punkty końcowe, na które składają się łącznie zgony ze wszystkich przyczyn lub zagrażające życiu doświadczenie, zgony ze wszystkich przyczyn lub konieczność hospitalizacji ze wszystkich przyczyn, nie osiągnęły istotności statystycznej w całej populacji.
Właściwości farmakokinetyczne produktu złożonego można rozpatrywać, biorąc pod uwagę każdą
z substancji osobno.
Salmeterol
Salmeterol działa miejscowo w płucach, dlatego stężenia w osoczu nie są wskaźnikiem jego działania leczniczego. Ponadto dostępne są jedynie ograniczone dane dotyczące farmakokinetyki salmeterolu ze względu na trudności techniczne w oznaczeniu bardzo małych stężeń w osoczu uzyskiwanych po podaniu wziewnym w dawkach terapeutycznych (około 200 pikogramów/ml lub mniejszych).
Flutykazonu propionian Wchłanianie
Całkowita biodostępność flutykazonu propionianu u zdrowych osób po podaniu wziewnym pojedynczej dawki stanowi około 5 do 11% dawki nominalnej, zależnie od rodzaju użytego inhalatora. U pacjentów z astmą oskrzelową lub POChP obserwowano mniejszą ekspozycję ogólnoustrojową na stosowany wziewnie flutykazonu propionian.
Wchłanianie ogólnoustrojowe odbywa się głównie z płuc i jest początkowo szybkie, a następnie powolne. Pozostała część wziewnej dawki leku może być połknięta, ale ma minimalny udział
w ekspozycji ogólnej ze względu na słabą rozpuszczalność leku w wodzie i metabolizm pierwszego przejścia. Dostępność leku po podaniu doustnym wynosi mniej niż 1%. Ekspozycja ogólnoustrojowa
zwiększa się liniowo wraz ze zwiększeniem dawki inhalacyjnej.
Dystrybucja
Rozmieszczenie flutykazonu propionianu w organizmie określane jest przez duży klirens osoczowy (1150 ml/min), znaczną objętość dystrybucji w stanie stacjonarnym (około 300 l) i końcowy okres półtrwania wynoszący około 8 godzin.
Wiązanie z białkami osocza wynosi 91%.
Metabolizm
Flutykazonu propionian jest szybko usuwany z krążenia ogólnego i głównie metabolizowany do nieaktywnej pochodnej kwasu karboksylowego z udziałem izoenzymu CYP3A4 cytochromu P450. W kale wykrywa się również inne, niezidentyfikowane metabolity.
Wydalanie
Klirens nerkowy flutykazonu propionianu jest bez znaczenia. Mniej niż 5% dawki wydalane jest
w moczu, głównie w postaci metabolitów. Zasadnicza część dawki jest wydalana z kałem w postaci metabolitów i niezmienionego leku.
Jedyne dane o znaczeniu dla zastosowania klinicznego u ludzi pochodzą z badań na zwierzętach z zastosowaniem salmeterolu i flutykazonu propionianu podawanych oddzielnie i opisują skutki nasilonego działania farmakologicznego obu leków.
W badaniach reprodukcji u zwierząt wykazano, że glikokortykosteroidy wywołują wady rozwojowe (rozszczep podniebienia, zniekształcenia szkieletu). Jednak nie wydaje się, aby wyniki tych badań na zwierzętach odnosiły się do ludzi otrzymujących produkt leczniczy w zalecanych dawkach. Badania na zwierzętach wykazały, że tylko duże dawki salmeterolu ksynafonianu mają toksyczny wpływ na zarodek i płód. Skojarzone stosowanie salmeterolu ksynafonianu i flutykazonu propionianu spowodowało u szczurów przemieszczenie tętnicy pępkowej i niecałkowite kostnienie kości potylicznej po zastosowaniu takich dawek glikokortykosteroidów, które wywołują nieprawidłowości.
Laktoza jednowodna
Nie dotyczy.
2 lata
Nie przechowywać w temperaturze powyżej 25C.
Plastikowe elementy inhalatora:
kopolimer akrylonitrylo-butadieno-styrenowy, kopolimer akrylonitrylo-butadieno-styrenowo- metylometa-krylowy, polioksymetylen, poli(tereftalan butylenu).
W plastikowym inhalatorze znajduje się blister (pasek) z folii OPA/Aluminium/PVC/Aluminium
z 60 odmierzonymi dawkami proszku do inhalacji.
Wielkość opakowań:
1, 2, 3 lub 10 aparatów do inhalacji zawierających po 60 dawek. Nie wszystkie wielkości opakowań muszą znajdować się w obrocie.
Pacjentowi należy pokazać, jak używać inhalator AirFluSal Forspiro i sprawdzać regularnie poprawność jego stosowania.
Inhalator zawiera 60 dawek proszku do inhalacji w zwiniętym blistrze (pasku) z folii. Zaopatrzony jest w licznik dawek, który wskazuje ile dawek pozostało (od 60 do 0). Liczby wskazujące ostatnie
10 dawek zaznaczone są na czerwonym tle.
Inhalator nie jest przeznaczony do ponownego wypełnienia – po opróżnieniu należy go zastąpić nowym urządzeniem.
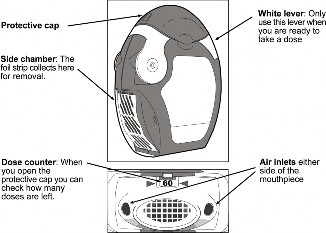
Komora boczna: tu gromadzi się folia bez proszku (do usunięcia).
Nasadka ochronna
Wloty powietrza: po
obu stronach ustnika.
Licznik dawek: po zdjęciu nasadki ochronnej widać, ile dawek pozostało.
Biała dźwignia: tej dźwigni można użyć tylko wtedy, gdy pacjent jest gotowy do zastosowania dawki leku.
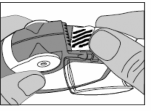
Przed użyciem inhalatora
Otworzyć przezroczystą pokrywę komory bocznej.
Całą długość paska należy ostrożnie oderwać, wykorzystując ząbkowaną krawędź (jak pokazano na
rycinie). Paska nie należy ciągnąć ani szarpać.
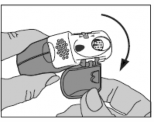
Zamknąć pokrywę komory i wyrzucić zużyty pasek folii.
Uwaga:
W miarę używania inhalatora, komora boczna stopniowo wypełnia się zużytym paskiem folii. Paski folii z czarnymi kreskami nie zawierają leku. Na końcu w komorze pojawią się numerowane odcinki paska. Nie należy dopuszczać, aby w komorze bocznej znajdowało się więcej niż 2 paski, gdyż może to spowodować zatkanie inhalatora. Oderwać delikatnie pasek folii (jak pokazano wyżej)
i w bezpieczny sposób go usunąć.
Stosowanie inhalatora
Inhalator należy trzymać w dłoniach w sposób pokazany na rysunkach.
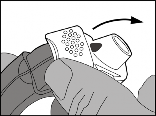
Otwarcie
Odsłonić ustnik, pociągając w dół nasadkę ochronną.
Sprawdzić w okienku licznika, ile dawek leku pozostało.
Przygotowanie dawki leku
Unieść krawędź białej dźwigni. Upewnić się, że komora boczna jest zamknięta.
Uwaga: białej dźwigni należy użyć wtedy, gdy pacjent jest już gotowy do przyjęcia dawki leku.
Niepotrzebne jej używanie powoduje utratę dawek leku.
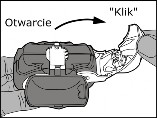
Otwarcie: białą dźwignię pociągnąć do oporu (słyszalne kliknięcie), co spowoduje załadowanie dawki leku i ukazanie się jej numer u w liczniku dawek.
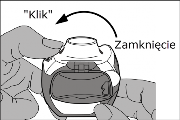
Zamknięcie: białą dźwignię dokładnie zamknąć tak, aby słyszalne było kliknięcie. Inhalator jest gotowy do natychmiastowego użycia.
Inhalacja dawki leku
Z dala od ustnika wykonać możliwie głęboki wydech. Nigdy nie należy wydychać powietrza bezpośrednio do wnętrza inhalatora, gdyż może to zmienić wielkość dawki leku.
Inhalator trzymać nasadką ochronną skierowaną do dołu.
Wargami ściśle objąć ustnik.
Wykonać spokojny, głęboki wdech ustami (nie nosem).
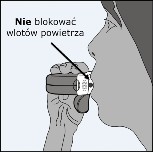
Wyjąć inhalator z ust i wstrzymać oddech na 5-10 sekund lub na tak długo, jak to jest możliwe bez odczucia dyskomfortu.
Po tym czasie zrobić powolny wydech nie w kierunku inhalatora.
Zamknąć nasadkę chroniącą ustnik.
Jamę ustną wypłukać wodą (wodę należy wypluć), co pomoże zapobiec rozwojowi zakażenia grzybiczego w jamie ustnej i wystąpieniu chrypki.
Czyszczenie
W razie konieczności zewnętrzną część ustnika wytrzeć czystą, suchą chusteczką.
Inhalatora nie wolno rozkładać ani do czyszczenia, ani w żadnym innym celu!
Części inhalatora nie wolno czyścić wodą lub wilgotnymi chusteczkami, gdyż wilgoć może zmienić wielkość dawki leku!
Nigdy nie wkładać igły lub innych ostrych narzędzi do ustnika bądź innej części inhalatora, gdyż może to spowodować jego uszkodzenie!
Wszelkie niewykorzystane resztki produktu lub jego odpady należy usunąć zgodnie z lokalnym
zaleceniami.
PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE
NUMERY POZWOLEŃ NA DOPUSZCZENIE DO OBROTU
DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU
DO OBROTU
Sandoz GmbH
Biochemiestrasse 10
6250 Kundl, Austria
AirFluSal Forspiro, (50 µg + 250 µg) Pozwolenie nr 23169
AirFluSal Forspiro, (50 µg + 500 µg) Pozwolenie nr 23170
Data wydania pierwszego pozwolenia na dopuszczenie do obrotu: 29.04.2016 r.
CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
14.04.2022 r.











