Spis treści:
- NAZWA PRODUKTU LECZNICZEGO
- SKŁAD JAKOŚCIOWY I ILOŚCIOWY
- POSTAĆ FARMACEUTYCZNA
- SZCZEGÓŁOWE DANE KLINICZNE
- WŁAŚCIWOŚCI FARMAKOLOGICZNE
- DANE FARMACEUTYCZNE
- PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
- NUMERY POZWOLEŃ NA DOPUSZCZENIE DO OBROTU
- DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
- DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
CHARAKTERYSTYKA PRODUKTU LECZNICZEGO
NAZWA PRODUKTU LECZNICZEGO
SKŁAD JAKOŚCIOWY I ILOŚCIOWY
POSTAĆ FARMACEUTYCZNA
SZCZEGÓŁOWE DANE KLINICZNE
Wskazania do stosowania
dorosłych pacjentów z nowo zdiagnozowanym glejakiem wielopostaciowym w skojarzeniu z radioterapią, a następnie w monoterapii.
dzieci w wieku od 3 lat, młodzieży oraz pacjentów dorosłych z glejakiem złośliwym, jak glejak wielopostaciowy lub gwiaździak anaplastyczny, wykazującym wznowę lub progresję po standardowym leczeniu.
Dawkowanie i sposób podawania
całkowita liczba granulocytów obojętnochłonnych ≥ 1,5 x 109/l
liczba płytek ≥ 100 x 109/l
toksyczność pozahematologiczna wg CTC (ang. Common Toxicity Criteria) ≤ Stopnia 1. (z wyjątkiem łysienia, nudności i wymiotów).
poziom dawki -1 (100 mg/m² pc.) w dalszym ciągu powoduje dużą toksyczność
po zmniejszeniu dawki pojawia się ten sam 3. stopień toksyczności pozahematologicznej (z wyjątkiem łysienia, nudności i wymiotów).
Przeciwwskazania
Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania
Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji
Wpływ na płodność, ciążę i laktację
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Działania niepożądane
Przedawkowanie
WŁAŚCIWOŚCI FARMAKOLOGICZNE
Właściwości farmakodynamiczne
Właściwości farmakokinetyczne
Przedkliniczne dane o bezpieczeństwie
DANE FARMACEUTYCZNE
Wykaz substancji pomocniczych
Niezgodności farmaceutyczne
Okres ważności
Specjalne środki ostrożności podczas przechowywania
Rodzaj i zawartość opakowania
Specjalne środki ostrożności dotyczące usuwania
PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
NUMERY POZWOLEŃ NA DOPUSZCZENIE DO OBROTU
DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI PRODUKTU LECZNICZEGO
Temozolomide Glenmark, 5 mg, kapsułki, twarde Temozolomide Glenmark, 20 mg, kapsułki, twarde Temozolomide Glenmark, 100 mg, kapsułki, twarde Temozolomide Glenmark, 140 mg, kapsułki, twarde Temozolomide Glenmark, 180 mg, kapsułki, twarde Temozolomide Glenmark, 250 mg, kapsułki, twarde
Każda kapsułka twarda zawiera 5 mg temozolomidu. Każda kapsułka twarda zawiera 20 mg temozolomidu. Każda kapsułka twarda zawiera 100 mg temozolomidu. Każda kapsułka twarda zawiera 140 mg temozolomidu. Każda kapsułka twarda zawiera 180 mg temozolomidu. Każda kapsułka twarda zawiera 250 mg temozolomidu.
Substancja pomocnicza o znanym działaniu:
Każda kapsułka twarda 5 mg zawiera 399,3 mg laktozy. Każda kapsułka twarda 20 mg zawiera 384,3 mg laktozy. Każda kapsułka twarda 100 mg zawiera 61,7 mg laktozy. Każda kapsułka twarda 140 mg zawiera 86,4 mg laktozy. Każda kapsułka twarda 180 mg zawiera 111,1 mg laktozy. Każda kapsułka twarda 250 mg zawiera 154,3 mg laktozy.
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
Kapsułka, twarda.
Temozolomide Glenmark, 5 mg: żelatynowe kapsułki twarde w rozmiarze 0, mają zielone wieczko i biały korpus. Na korpusie nadrukowana jest czarnym tuszem liczba 5.
Temozolomide Glenmark, 20 mg: żelatynowe kapsułki twarde w rozmiarze 0, mają pomarańczowe wieczko i biały korpus. Na korpusie nadrukowana jest czarnym tuszem liczba 20.
Temozolomide Glenmark, 100 mg: żelatynowe kapsułki twarde w rozmiarze 0, mają fioletowe wieczko i biały korpus. Na korpusie nadrukowana jest czarnym tuszem liczba 100.
Temozolomide Glenmark, 140 mg: żelatynowe kapsułki twarde w rozmiarze 0, mają niebieskie wieczko i biały korpus. Na korpusie nadrukowana jest czarnym tuszem liczba 140.
Temozolomide Glenmark, 180 mg: żelatynowe kapsułki twarde w rozmiarze 0, mają czekoladowo- brązowe wieczko i biały korpus. Na korpusie nadrukowana jest czarnym tuszem liczba 180.
Temozolomide Glenmark, 250 mg: żelatynowe kapsułki twarde w rozmiarze 0, mają białe wieczko i biały korpus. Na korpusie nadrukowana jest czarnym tuszem liczba 250.
Temozolomide Glenmark jest wskazany w leczeniu:
Produkt leczniczy Temozolomide Glenmark, kapsułki twarde powinien być przepisywany jedynie przez lekarzy z doświadczeniem w onkologicznym leczeniu guzów mózgu.
Leczenie przeciwwymiotne może być zastosowane (patrz punkt 4.4). Dawkowanie
Dorośli z nowo zdiagnozowanym glejakiem wielopostaciowym
Produkt leczniczy Temozolomide Glenmark podaje się w skojarzeniu z celowaną radioterapią (okres leczenia skojarzonego) a następnie podaje się do 6 cykli temozolomidu w monoterapii (okres monoterapii).
Okres leczenia skojarzonego
Temozolomid podaje się doustnie w dawce 75 mg/m² pc. na dobę przez 42 dni w skojarzeniu z celowaną radioterapią (60 Gy podane w 30 dawkach). Nie zaleca się zmniejszania dawki, ale biorąc pod uwagę ocenianą raz w tygodniu toksyczność hematologiczną i pozahematologiczną opóźnia się podanie kolejnej dawki lub zaprzestaje się podawania temozolomidu. Skojarzone leczenie temozolomidem można kontynuować przez 42 dni (do 49 dni), jeśli są spełnione wszystkie wymienione warunki:
W czasie leczenia należy raz w tygodniu wykonywać badania krwi (morfologia z rozmazem). Należy czasowo przerwać lub całkowicie zaprzestać podawania TMZ w czasie leczenia skojarzonego zgodnie z kryteriami toksyczności hematologicznej i pozahematologicznej podanymi w Tabeli 1.
Tabela 1. Przerwanie lub zaprzestanie podawania temozolomidu (TMZ) w czasie skojarzonego leczenia radioterapią i temozolomidem | ||
Toksyczność | TMZ przerwaniea | TMZ zaprzestanie |
Całkowita liczba granulocytów obojętnochłonnych | ≥ 0,5 i < 1,5 x 109/l | < 0,5 x 109/l |
Liczba płytek | ≥ 10 i < 100 x 109/l | < 10 x 109/l |
Toksyczność pozahematologiczna wg CTC (z wyjątkiem łysienia, nudności i wymiotów) | Stopień 2. | Stopień 3. lub 4. |
a: Leczenie skojarzone temozolomidem można kontynuować, gdy wszystkie z wymienionych warunków są spełnione: całkowita liczba granulocytów obojętnochłonnych ≥ 1,5 x 109/l, liczba płytek ≥ 100 x 109/l, toksyczność pozahematologiczna wg CTC ≤ Stopnia 1. (z wyjątkiem łysienia, nudności i wymiotów).
Okres monoterapii
Cztery tygodnie po zakończeniu leczenia skojarzonego temozolomidem i radioterapią, rozpoczyna się monoterapię temozolomidem, stosując do 6 cykli. W 1. cyklu monoterapii podaje się dawkę
150 mg/m² pc. raz na dobę przez 5 dni, po których następuje 23-dniowa przerwa w leczeniu.
Na początku 2. cyklu dawkę zwiększa się do 200 mg/m² pc., o ile toksyczność pozahematologiczna wg CTC w czasie 1. cyklu była ≤ Stopniowi 2. (z wyjątkiem łysienia, nudności i wymiotów), całkowita liczba granulocytów obojętnochłonnych ≥ 1,5 x 109/l i liczba płytek ≥ 100 x 109/l. Jeśli nie zwiększono dawki w 2. cyklu, nie należy zwiększać jej w kolejnych cyklach. Raz zwiększona do 200 mg/m² pc. na dobę dawka jest stosowana w 5 pierwszych kolejnych dniach każdego następnego cyklu, o ile nie wystąpią działania toksyczne. W okresie monoterapii należy zmniejszać dawkę lub zaprzestać podawania produktu leczniczego, kierując się wytycznymi zawartymi w Tabelach 2. i 3.
W czasie leczenia należy wykonywać badania krwi (morfologia) w 22. dniu cyklu (21 dni po podaniu pierwszej dawki temozolomidu). Dawkę należy zmniejszyć lub zaprzestać podawania produktu leczniczego, kierując się danymi zawartymi w Tabeli 3.
Tabela 2. Poziomy dawek temozolomidu w czasie monoterapii | ||
Poziom dawki | Dawka temozolomidu (mg/m² pc. na dobę) | Uwagi |
-1 | 100 | Zmniejszenie z powodu wcześniejszej toksyczności |
0 | 150 | Dawka w czasie 1. cyklu |
1 | 200 | Dawka w czasie 2.- 6. cyklu, jeśli brak toksyczności |
Tabela 3. Zmniejszenie dawki lub zaprzestanie leczenia temozolomidem (TMZ) w czasie monoterapii | ||
Toksyczność | Zmniejszenie dawki TMZ o 1 pozioma | Zaprzestanie podawania TMZ |
Całkowita liczba granulocytów obojętnochłonnych | < 1,0 x 109/l | patrz odsyłacz b pod tabelą |
Liczba płytek | < 50 x 109/l | patrz odsyłacz b pod tabelą |
Toksyczność pozahematologiczna wg CTC (z wyjątkiem łysienia, nudności i wymiotów) | Stopień 3. | Stopień 4.b |
a: poziom dawki temozolomidu wymieniony w Tabeli 2. b: należy przerwać podawanie temozolomidu, jeśli:
Dorośli pacjenci i dzieci w wieku od 3 lat z glejakiem złośliwym wykazującym wznowę lub progresję
Cykl leczenia obejmuje 28 dni. Pacjentom, którzy nie otrzymywali wcześniej chemioterapii, temozolomid podaje się doustnie w dawce 200 mg/m² pc. raz na dobę przez pierwsze 5 dni, po których następuje 23-dniowa przerwa w leczeniu (w sumie 28 dni). U pacjentów poddawanych wcześniej chemioterapii, początkowa dawka wynosi 150 mg/m² pc. raz na dobę i może być zwiększona w drugim cyklu do 200 mg/m² pc. raz na dobę przez 5 dni pod warunkiem, że nie występuje toksyczność hematologiczna (patrz punkt 4.4).
Szczególne populacje
Dzieci i młodzież
U dzieci w wieku od 3 lat temozolomid stosuje się wyłącznie w glejaku złośliwym wykazującym wznowę lub progresję. U tych dzieci dane te są bardzo ograniczone (patrz punkty 4.4 i 5.1). Nie określono bezpieczeństwa stosowania ani skuteczności temozolomidu u dzieci w wieku poniżej 3 lat. Nie ma dostępnych danych.
Pacjenci z zaburzeniem czynności wątroby lub nerek
Farmakokinetyka temozolomidu była porównywalna u pacjentów z prawidłową czynnością wątroby i u pacjentów z zaburzeniami czynności wątroby o nasileniu łagodnym do umiarkowanego. Nie ma danych dotyczących stosowania temozolomidu u pacjentów z ciężkimi zaburzeniami czynności wątroby (Klasa C Childa) oraz z zaburzeniami czynności nerek. Biorąc pod uwagę farmakokinetyczne właściwości temozolomidu mało prawdopodobna jest konieczność zmniejszenia dawki u pacjentów z ciężkimi zaburzeniami czynności wątroby i zaburzeniami czynności nerek o różnym stopniu nasilenia. Jednak, należy zachować ostrożność w przypadku stosowania temozolomidu u tych pacjentów.
Pacjenci w podeszłym wieku
Analiza danych farmakokinetycznych populacji pacjentów w wieku 19 - 78 lat wskazuje, że wiek nie ma wpływu na klirens temozolomiu. Jednak u pacjentów w podeszłym wieku (> 70 lat) może występować zwiększone ryzyko neutropenii i trombocytopenii (patrz punkt 4.4).
Sposób podawania
Produkt leczniczy Temozolomide Glenmark, kapsułki twarde należy podawać na czczo.
Kapsułki należy połykać w całości popijając szklanką wody. Nie wolno ich otwierać ani rozgryzać.
Jeśli po podaniu produktu leczniczego wystąpią wymioty, nie należy podawać drugiej dawki leku w tym samym dniu.
Nadwrażliwość na substancję czynną lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1.
Nadwrażliwość na dakarbazynę (DTIC). Ciężka mielosupresja (patrz punkt 4.4).
Zakażenia oportunistyczne i reaktywacja zakażeń
Podczas leczenia temozolomidem obserwowano zakażenia oportunistyczne (takie jak zapalenie płuc spowodowane Pneumocystis jirovecii) i reaktywację zakażeń (np. wirusami zapalenia wątroby typu B lub cytomegalii) (patrz punkt 4.8).
Opryszczkowe zapalenie opon mózgowo-rdzeniowych
Po wprowadzeniu produktu do obrotu, u pacjentów przyjmujących temozolomid w skojarzeniu z radioterapią, w tym podczas jednoczesnego stosowania steroidów, obserwowano przypadki opryszczkowego zapalenia opon mózgowo-rdzeniowych (w tym także przypadki śmiertelne).
Zapalenie płuc spowodowane Pneumocystis jirovecii
W pilotażowym badaniu dotyczącym przedłużonego 42-dniowego schematu podawania stwierdzono, że pacjenci, którzy otrzymywali temozolomid w skojarzeniu z radioterapią byli szczególnie narażeni
na wystąpienie zapalenia płuc spowodowanego przez Pneumocystis jirovecii (ang. Pneumocystis jirovecii pneumonia, PCP). Dlatego konieczne jest zastosowanie środków zapobiegających zapaleniu płuc spowodowanemu przez PCP u wszystkich pacjentów otrzymujących temozolomid w skojarzeniu z radioterapią w 42-dniowym schemacie leczenia (maksymalnie do 49 dni) bez względu na liczbę limfocytów. Jeśli wystąpi limfopenia profilaktykę stosuje się do czasu powrotu limfopenii do stopnia
≤ 1.
Częstość występowania PCP może być większa, gdy temozolomid stosuje się w schemacie dłuższego podawania. Jednak, należy dokładnie kontrolować wszystkich pacjentów, bez względu na schemat stosowania temozolomidu, czy nie rozwija się u nich PCP. Dotyczy to w szczególności pacjentów leczonych równocześnie steroidami. U pacjentów stosujących temozolomid, w szczególności w skojarzeniu z deksametazonem lub innymi steroidami, zgłaszano przypadki niewydolności oddechowej zakończonej zgonem.
Wirusowe zapalenie wątroby typu B
Zgłaszano występowanie zapalenia wątroby na skutek reaktywacji zakażenia wirusem zapalenia wątroby typu B, w niektórych przypadkach skutkującego zgonem pacjenta. U pacjentów z dodatnimi wynikami badań serologicznych w celu wykrycia obecności wirusa zapalenia wątroby typu B (w tym u pacjentów z aktywnym zapaleniem wątroby), przed rozpoczęciem leczenia należy skonsultować się z ekspertem w dziedzinie chorób wątroby. Podczas leczenia pacjentów należy monitorować i wdrażać odpowiednie postępowanie.
Hepatotoksyczność
U pacjentów leczonych temozolomidem (patrz punkt 4.8) stwierdzano uszkodzenie wątroby, w tym niewydolność wątroby zakończoną zgonem. Przed rozpoczęciem leczenia należy wykonać testy czynnościowe wątroby. Jeśli ich wyniki nie są prawidłowe, przed rozpoczęciem leczenia temozolomidem lekarz powinien dokonać oceny korzyści i ryzyka leczenia temozolomidem, w tym możliwości wystąpienia niewydolności wątroby zakończonej zgonem. U pacjentów przechodzących 42-dniowy cykl leczenia, testy czynnościowe wątroby należy powtórzyć w połowie cyklu. U wszystkich pacjentów testy czynnościowe wątroby należy wykonać po zakończeniu każdego cyklu leczenia. U pacjentów, u których wystąpiły istotne nieprawidłowości czynności wątroby, lekarz powinien dokonać oceny korzyści i ryzyka kontynuowania leczenia. Toksyczność temozolomiu w stosunku do wątroby może wystąpić po kilku tygodniach lub nawet po dłuższym czasie po ostatnim leczeniu temozolomidem.
Nowotwory złośliwe
Bardzo rzadko obserwowano przypadki zespołu mielodysplastycznego i wtórne nowotwory złośliwe, w tym białaczkę szpikową (patrz punkt 4.8).
Leczenie przeciwwymiotne
Nudności i wymioty są bardzo często związane z leczeniem temozolomidem. Leczenie przeciwwymiotne można zastosować przed lub po podaniu temozolomidu.
Dorośli pacjenci z nowo zdiagnozowanym glejakiem wielopostaciowym
Zaleca się, aby leki przeciwwymiotne były podane w leczeniu skojarzonym przed zastosowaniem pierwszej dawki temozolomidu. Bardzo wskazane jest, aby były podane w czasie monoterapii.
Pacjenci z glejakiem złośliwym wykazującym wznowę lub progresję
Pacjenci, u których występowały podczas poprzednich cykli leczenia ciężkie wymioty (Stopień 3. lub 4.) mogą wymagać leczenia przeciwwymiotnego.
Parametry laboratoryjne
U pacjentów leczonych temozolomidem może wystąpić zahamowanie czynności szpiku, w tym z długotrwałą pancytopenią, która może prowadzić do niedokrwistości aplastycznej, czasem prowadzącą do śmierci. W niektórych przypadkach ocenę komplikuje jednoczesne podawanie leków stosowanych w terapii niedokrwistości aplastycznej, w tym karbamazepiny, fenytoiny oraz sulfametoksazolu/trimetoprymu. Przed podaniem temozolomidu wartości następujących parametrów laboratoryjnych muszą wynosić: całkowita liczba granulocytów obojętnochłonnych ≥ 1,5 x 109/l, a liczba płytek ≥ 100 x 109/l. W 22. dniu (21 dni po podaniu pierwszej dawki produktu) lub w ciągu 48 godzin od tego dnia, należy oznaczyć całkowitą liczbę krwinek, a następnie oznaczać co tydzień, do czasu, gdy całkowita liczba granulocytów obojętnochłonnych osiągnie wartość > 1,5 x 109/l, a liczba płytek > 100 x 109/l. Jeśli podczas któregokolwiek cyklu chemioterapii całkowita liczba granulocytów obojętnochłonnych zmniejszy się < 1,0 x 109/l lub liczba płytek będzie < 50 x 109/l, w następnym cyklu chemioterapii dawkę należy zmniejszyć o jeden poziom (patrz punkt 4.2). Poziomy dawkowania obejmują 100 mg/m² pc., 150 mg/m² pc. i 200 mg/m² pc. Najmniejszą zalecaną dawką jest 100 mg/m² pc.
Dzieci i młodzież
Nie ma doświadczenia klinicznego w stosowaniu temozolomidu u dzieci w wieku poniżej 3 lat. Dane dotyczące stosowania temozolomidu u dzieci starszych i młodzieży są bardzo ograniczone (patrz punkty 4.2 i 5.1).
Stosowanie u pacjentów w podeszłym wieku (> 70 lat)
U pacjentów w podeszłym wieku ryzyko neutropenii i trombocytopenii wydaje się być większe w porównaniu z młodszymi pacjentami. Dlatego należy zwrócić szczególną uwagę podczas stosowania temozolomidu u osób w podeszłym wieku.
Stosowanie u kobiet
Kobiety w wieku rozrodczym muszą stosować skuteczną metodę antykoncepcji w celu uniknięcia zajścia w ciążę podczas przyjmowania temozolomidu i przez co najmniej 6 miesięcy po zakończeniu leczenia.
Stosowanie u mężczyzn
Należy poinformować mężczyzn leczonych temozolomidem, że nie należy poczynać dziecka podczas leczenia i przez co najmniej 3 miesiące po otrzymaniu ostatniej dawki temozolomidu, oraz że powinni zasięgnąć porady w sprawie kriokonserwacji nasienia przed rozpoczęciem leczenia (patrz punkt 4.6).
Laktoza
Ten produkt leczniczy zawiera laktozę. Lek nie powinien być stosowany u pacjentów z rzadko występującą dziedziczną nietolerancją galaktozy, brakiem laktazy lub zespołem złego wchłaniania glukozy-galaktozy.
Sód
Ten produkt leczniczy zawiera mniej niż 1 mmol (23 mg) sodu w kapsułce, to znaczy lek uznaje się za
„wolny od sodu”.
W pojedynczym badaniu klinicznym fazy I, podanie temozolomidu z ranitydyną nie miało wpływu na stopień wchłaniania temozolomidu lub ekspozycję na jego aktywny metabolit monometylo- triazenoimidazolo-karboksamid (MTIC).
Podanie temozolomidu z pokarmem powodowało zmniejszenie wartości Cmax o 33% i wartości pola pod krzywą (AUC) o 9%. Ponieważ nie można wykluczyć, że zmiany Cmax mają znaczenie kliniczne, produkt Temozolomide Glenmark nie powinien być stosowany z pokarmem.
Na podstawie analizy farmakokinetyki populacyjnej w II fazie badań klinicznych, stwierdzono, że jednoczesne podanie z deksametazonem, prochlorperazyną, fenytoiną, karbamazepiną, ondansetronem, antagonistami receptora H2 lub fenobarbitalem nie zmieniało klirensu temozolomidu. Podanie w skojarzeniu z kwasem walproinowym spowodowało niewielkie, ale istotne statystycznie zmniejszenie klirensu temozolomidu.
Nie przeprowadzono badań mających na celu określenie wpływu temozolomidu na metabolizm lub eliminację innych leków. Ze względu na to, że temozolomid nie jest metabolizowany w wątrobie i w niewielkim stopniu wiąże się z białkami osocza, jest mało prawdopodobne, aby mógł mieć wpływ na farmakokinetykę innych produktów leczniczych (patrz punkt 5.2).
Stosowanie temozolomidu w skojarzeniu z innymi lekami mioelosupresyjnymi może zwiększać prawdopodobieństwo mielosupresji.
Dzieci i młodzież
Badania dotyczące interakcji przeprowadzono wyłącznie u dorosłych.
Ciąża
Nie ma danych dotyczących stosowania temozolomidu u kobiet w okresie ciąży. W badaniach przedklinicznych na szczurach i królikach otrzymujących temozolomid w dawce 150 mg/m² pc. wykazano działanie teratogenne i (lub) uszkadzające płód (patrz punkt 5.3). Nie należy stosować produktu Temozolomide Glenmark, kapsułki twarde u kobiet w ciąży. Jeżeli rozważa się konieczność stosowania produktu leczniczego podczas ciąży, należy poinformować pacjentkę o potencjalnym ryzyku dla płodu.
Karmienie piersią
Nie wiadomo, czy temozolomid przenika do mleka ludzkiego; dlatego należy przerwać karmienie piersią w chwili rozpoczęcia leczenia temozolomidem.
Kobiety w wieku rozrodczym
Kobiety w wieku rozrodczym muszą stosować skuteczną metodę antykoncepcji w celu uniknięcia zajścia w ciążę podczas przyjmowania temozolomidu i przez co najmniej 6 miesięcy po zakończeniu leczenia.
Płodność męska
Temozolomid może wywierać działanie genotoksyczne. Dlatego mężczyźni leczeni temozolomidem powinni stosować skuteczne środki antykoncepcyjne i należy poinformować ich, że powinni unikać poczęcia dziecka podczas leczenia i przez co najmniej 3 miesiące po otrzymaniu ostatniej dawki temozolomidu, oraz że powinni zasięgnąć porady w sprawie kriokonserwacji nasienia przed rozpoczęciem leczenia, ze względu na możliwość wystąpienia nieodwracalnej bezpłodności w wyniku leczenia temozolomidem.
Temozolomid wywiera niewielki wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn ze względu na zmęczenie i senność (patrz punkt 4.8).
Podsumowanie profilu bezpieczeństwa Doświadczenie uzyskane w badaniach klinicznych
U pacjentów leczonych temozolomidem w badaniu klinicznym najczęstszymi działaniami niepożądanymi były nudności, wymioty, zaparcia, jadłowstręt, bóle głowy, zmęczenie, drgawki i wysypka. Większość odchyleń w parametrach hematologicznych (stopnia 3. i 4.) zgłaszano często; prezentowane są w Tabeli 4.
U pacjentów z glejakiem wykazującym wznowę czy progresję, nudności (43%) i wymioty (36%) miały zwykle stopień 1 lub 2 (0-5 epizodów wymiotów w ciągu 24 godzin) i były samoograniczające się lub łatwo kontrolowane za pomocą standardowego leczenia przeciwwymiotnego. Częstość występowania ciężkich nudności i wymiotów wynosiła 4%.
Tabelaryczne zestawienie działań niepożądanych
Działania niepożądane zaobserwowane w badaniach klinicznych oraz zgłoszone po wprowadzeniu temozolomidu do obrotu wymieniono w Tabeli 4. Działania niepożądane przedstawiono według klasyfikacji układów i narządów oraz częstości ich występowania. Częstość występowania uporządkowano wg następującej konwencji: bardzo często (≥ 1/10), często (≥ 1/100 do < 1/10), niezbyt często (≥ 1/1 000 do < 1/100), rzadko (≥ 1/10 000 do < 1/1 000); bardzo rzadko (< 1/10 000) i częstość nieznana (nie może być określona na podstawie dostępnych danych). W obrębie każdej grupy o określonej częstości występowania objawy niepożądane są wymienione zgodnie ze zmniejszającym się nasileniem.
Tabela 4. Działania niepożądanewystępujące w czasie leczenia temozolomidem | |
Zakażenia i zarażenia pasożytnicze | |
Często: | Zakażenia, półpasiec, zapalenie gardłaa, kandydoza jamy ustnej |
Niezbyt często: | Zakażenia oportunistyczne (w tym zapalenie płuc wywołane przez PCP); posocznica†, opryszczkowe zapalenie opon mózgowo- rdzeniowych, zakażenie wirusem CMV, reaktywacja zakażenia wirusem CMV, reaktywacja zakażenia, takiego jak zakażenia wirusem zapalenia wątroby typu B†, opryszczką zwykłą, zakażenia ran, zapalenie żołądka i jelitb |
Nowotwory łagodne, złośliwe i nieokreślone | |
Niezbyt często: | Zespół mielodysplastyczny, nowotwory złośliwe wtórne, w tym białaczka szpikowa |
Zaburzenia krwi i układu chłonnego | |
Często: | Gorączka neutropeniczna, neutropenia, trombocytopenia, limfopenia, leukopenia, niedokrwistość |
Niezbyt często: | Długotrwała pancytopenia, niedokrwistość aplastyczna†, pancytopenia, wybroczyny |
Zaburzenia układu immunologicznego | |
Często: | Reakcje alergiczne |
Niezbyt często: | Reakcje anafilaktyczne |
Zaburzenia endokrynologiczne | |
Często: | Objawy przypominające zespół Cushingac |
Niezbyt często: | Moczówka prosta |
Zaburzenia metabolizmu i odżywiania | |
Bardzo często: | Jadłowstręt |
Często: | Hiperglikemia |
Niezbyt często: | Hipokaliemia, zwiększenie aktywności fosfatazy zasadowej |
Zaburzenia psychiczne | |
Często: | Pobudzenie, amnezja, depresja, lęk, dezorientacja, bezsenność |
Niezbyt często: | Zaburzenia zachowania, chwiejność emocjonalna, omamy, apatia |
Zaburzenia układu nerwowego | |
Bardzo często: | Drgawki, niedowład połowiczny, afazja/dysfazja, ból głowy |
Często: | Ataksja, zaburzenia równowagi, zaburzenia zdolności poznawczej, zaburzenia koncentracji, zmniejszenie świadomości, zawroty głowy, zmniejszenie wrażliwości na dotyk, zaburzenia pamięci, zaburzenia neurologiczne, neuropatiad, parastezje, senność, zaburzenia mowy, zaburzenia smaku, drżenia |
Niezbyt często: | Stan padaczkowy, porażenie połowicze, zaburzenia pozapiramidowe, omamy węchowe, zaburzenia chodzenia, nadwrażliwość na dotyk, zaburzenia czucia, zaburzenia koordynacji |
Zaburzenia oka | |
Często | Zaniewidzenie połowicze, niewyraźne widzenie, zaburzenia widzeniae, ubytki w polu widzenia, diplopia, ból gałki ocznej |
Niezbyt często: | Zmniejszenie ostrości wzroku, suchość gałki ocznej |
Zaburzenia ucha i błędnika | |
Często: | Głuchotaf, zawroty głowy, szumy uszne, ból uchag |
Niezbyt często: | Zaburzenia słuchu, nadwrażliwość na dźwięki, zapalenie ucha środkowego |
Zaburzenia serca | |
Niezbyt często: | Kołatanie serca |
Zaburzenia naczyniowe | |
Często: | Krwotok, zator tętnicy płucnej, zakrzepica żył głębokich, nadciśnienie |
Niezbyt często: | Krwotok mózgowy, nagłe zaczerwienienie, uderzenia gorąca |
Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia | |
Często: | Zapalenie płuc, duszność, zapalenie zatok, zapalenie oskrzeli, kaszel, zakażenie górnych dróg oddechowych |
Niezbyt często: | Niewydolność oddechowa†, śródmiąższowe zapalenie płuc/zapalenie płuc, zwłóknienie płuc, przekrwienie błony śluzowej nosa |
Zaburzenia żołądka i jelit | |
Bardzo często: | Biegunka, zaparcie, nudności, wymioty |
Często: | Zapalenie jamy ustnej, ból brzuchah, dyspepsja, zaburzenia połykania |
Niezbyt często: | Uczucie pełności w brzuchu, nietrzymanie kału, zaburzenia żołądkowo-jelitowe, guzki krwawicze, suchość w jamie ustnej |
Zaburzenia wątroby i dróg żółciowych | |
Niezbyt często: | Niewydolność wątroby†, uszkodzenie wątroby, zapalenie wątroby, cholestaza, hiperbilirubinemia |
Zaburzenia skóry i tkanki podskórnej | |
Bardzo często: | Wysypka, łysienie |
Często: | Rumień, suchość skóry, świąd |
Niezbyt często: | Toksyczne martwicze oddzielanie się naskórka, zespół Stevensa-Johnsona, obrzęk naczynioruchowy, rumień wielopostaciowy, erytrodermia, złuszczenie skóry, reakcje nadwrażliwości na światło, pokrzywka, osutka, zapalenie skóry, nasilona potliwość, zaburzenia pigmentacji |
Częstość nieznana: | Polekowa reakcja z eozynofilią i objawami ogólnymi (DRESS) |
Zaburzenia mięśniowo-szkieletowe i tkanki łącznej | |
Często: | Miopatia, słabość mięśni, ból stawów, ból pleców, ból kostno-mięśniowy, ból mięśni |
Zaburzenia nerek i dróg moczowych | |
Często: | Zwiększenie częstości oddawania moczu, nietrzymanie moczu |
Niezbyt często: | Dyzuria |
Zaburzenia układu rozrodczego i piersi | |
Częstość nieznana: | Krwawienie z pochwy, krwotok miesiączkowy, brak miesiączki, zapalenie pochwy, ból piersi, impotencja |
Zaburzenia ogólne i stany w miejscu podania | |
Bardzo często: | Zmęczenie |
Często: | Gorączka, objawy grypopodobne, astenia, złe samopoczucie, ból, obrzęk, obrzęk obwodowyi |
Niezbyt często: | Pogorszenie stanu ogólnego, dreszcze, obrzęk twarzy, przebarwienie języka, pragnienie, choroby zębów |
Badania diagnostyczne | |
Często: | Zwiększenie aktywności enzymów wątrobowychj, zwiększenie masy ciała, zmniejszenie masy ciała, |
Niezbyt często: | Zwiększenie aktywności gammaglutamylotransferazy |
Urazy, zatrucia i powikłania po zabiegach | |
Często: | Uszkodzenia spowodowane promieniowaniemk |
a W tym zapalenie gardła, zapalenie gardła i nosogardzieli, paciorkowcowe zapalenie gardła
b W tym zapalenie żołądka i jelit, wirusowe zapalenie żołądka i jelit
c W tym objawy przypominające zespół Cushinga, zespół Cushinga
d W tym neuropatia, obwodowa neuropatia, polineuropatia, obwodowa neuropatia czuciowa, obwodowa neuropatia ruchowa
e W tym zaburzenia wzroku, zaburzenia oka
f W tym głuchota, głuchota dwustronna, głuchota neurosensoryczna, głuchota jednostronna
g W tym ból ucha, dyskomfort ucha
h W tym ból brzucha, ból dolnej części brzucha, ból górnej części brzucha, dyskomfort w jamie brzusznej
i W tym obrzęk obwodowy, opuchlizna obwodowa
j W tym zwiększenie wyników badań czynnościowych wątroby, zwiększenie aktywności aminotransferazy alaninowej, zwiększenie aktywności aminotransferazy asparaginianowej, zwiększenie aktywności enzymów wątrobowych
k W tym uszkodzenia spowodowane promieniowaniem, uszkodzenia skóry spowodowane promieniowaniem
† W tym przypadki śmiertelne
Nowo zdiagnozowany glejak wielopostaciowy Wyniki badań laboratoryjnych
Obserwowano mielosupresję (neutropenia i trombocytopenia), która jest znanym działaniem toksycznym ograniczającym dawkę większości leków cytotoksycznych, w tym temozolomidu. Po zsumowaniu zaburzeń wyników laboratoryjnych i zdarzeń niepożądanych występujących w okresie leczenia skojarzonego i monoterapii stwierdzono, że zaburzenia liczby neutrofili w stopniu 3. i 4., w tym neutropenia, wystąpiły u 8% pacjentów. Zaburzenia liczby trombocytów w stopniu 3. i 4., w tym trombocytopenia, wystąpiły u 14% pacjentów otrzymujących temozolomid.
Glejak złośliwy wykazujący wznowę lub progresję
Wyniki badań laboratoryjnych
Trombocytopenia i neutropenia stopnia 3. lub 4. występowały odpowiednio u 19% i 17% pacjentów leczonych z powodu glejaka złośliwego. Doprowadziło to do hospitalizacji i (lub) przerwania leczenia temozolomidem odpowiednio u 8% i 4% pacjentów. Spodziewana mielosupresja (występowała zwykle w czasie pierwszych kilku cykli w dniach największego nasilenia (nadir) między dniem 21. i dniem 28.), ustępowała szybko, zwykle w ciągu 1-2 tygodni. Nie stwierdzono skłonności do kumulowania się mielosupresji. Wystąpienie trombocytopenii może zwiększać ryzyko krwawień, a neutropenii lub leukopenii ryzyko zakażeń.
Płeć
W badaniach klinicznych analizy farmakokinetyki w populacji wzięło udział 101 kobiet
i 169 mężczyzn, u których wystąpił nadir liczby neutrofili oraz 110 kobiet i 174 mężczyzn, u których wystąpił nadir liczby płytek krwi. U kobiet w porównaniu do mężczyzn, w pierwszym cyklu terapii obserwowano większą częstość występowania neutropenii 4. stopnia (całkowita liczba granulocytów obojętnochłonnych - ANC < 0,5 x 109/l ) - 12% u kobiet w porównaniu do 5% u mężczyzn oraz trombocytopenii (< 20 x 109/l) - 9% u kobiet w porównaniu do 3% u mężczyzn. Według danych uzyskanych u 400 pacjentów z nawrotem glejaka, neutropenia 4. stopnia wystąpiła u 8% kobiet w porównaniu do 4% u mężczyzn, a trombocytopenia 4. stopnia wystąpiła u 8% kobiet w porównaniu do 3% u mężczyzn w czasie pierwszego cyklu terapii. W badaniu z udziałem 288 pacjentów z nowo zdiagnozowanym glejakiem wielopostaciowym, neutropenia 4. stopnia wystąpiła u 3% kobiet w porównaniu do 0% u mężczyzn, a trombocytopenia 4. stopnia wystąpiła u 1% kobiet w porównaniu do 0% u mężczyzn w pierwszym cyklu terapii.
Dzieci i młodzież
Badano skutki podawania doustnego temozolomidu u dzieci i młodzieży (w wieku 3–18 lat) z nawracającym glejakiem pnia mózgu lub nawracającym wysoko złośliwym gwiaździakiem, według schematu obejmującego podawanie temozolomidu codziennie przez 5 dni co 28 dni. Chociaż ilość danych jest ograniczona, wydaje się, że tolerancja u dzieci powinna być taka sama jak u dorosłych. Nie określono bezpieczeństwa stosowania temozolomidu u dzieci w wieku poniżej 3 lat.
Zgłaszanie podejrzewanych działań niepożądanych
Po dopuszczeniu produktu leczniczego do obrotu istotne jest zgłaszanie podejrzewanych działań niepożądanych. Umożliwia to nieprzerwane monitorowanie stosunku korzyści do ryzyka stosowania produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem Departamentu Monitorowania Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych
Al. Jerozolimskie 181C 02-222 Warszawa
tel.: + 48 22 49 21 301
faks: + 48 22 49 21 309
Strona internetowa: https://smz.ezdrowie.gov.pl
Działania niepożądane można zgłaszać również podmiotowi odpowiedzialnemu.
Klinicznie oceniono u pacjentów dawki 500, 750, 1 000 i 1 250 mg/m² pc. (całkowita dawka w cyklu podana w ciągu 5 dni). Toksyczność wobec układu hematologicznego ograniczała wielkość dawki. Obserwowano ją po podaniu każdej dawki, ale uważa się, że ma ona cięższy przebieg po zastosowaniu większych dawek. U pacjenta, który przyjął większą niż zalecaną dawkę 10 000 mg (całkowita dawka w jednym cyklu podana w ciągu 5 dni) obserwowano następujące działania niepożądane: pancytopenię, gorączkę, niewydolność wielonarządową i śmierć. Zgłaszano przypadki, w których pacjenci przyjmowali zalecaną dawkę dłużej niż przez 5 dni leczenia (do 64 dni). Do obserwowanych u nich działań niepożądanych należały mielosupresja z zakażeniami lub bez zakażeń, w pewnych przypadkach ciężkimi i długotrwałymi, prowadzącymi do śmierci. W razie przedawkowania konieczna jest ocena hematologiczna. Jeśli jest to konieczne należy zastosować leczenie podtrzymujące.
Grupa farmakoterapeutyczna: Leki przeciwnowotworowe - Inne leki alkilujące, kod ATC: L01A X03. Mechanizm działania
Temozolomid jest triazenem, który w fizjologicznym pH ulega szybkiej chemicznej przemianie do aktywnego monometylo-triazenoimidazolo-karboksamidu (MTIC). Przypuszcza się, że cytotoksyczność MTIC wynika głównie z alkilacji w pozycji O6 guaniny oraz dodatkowo alkilacji w pozycji N7. Pojawiające się w następstwie działania cytotoksycznego uszkodzenia przypuszczalnie obejmują błędną naprawę adduktów metylowych.
Skuteczność kliniczna i bezpieczeństwo stosowania
Nowo zdiagnozowany glejak wielopostaciowy
573 pacjentów randomizowano do grupy leczonej temozolomidem i radioterapią (n=287) lub do grupy leczonej samą radioterapią (n=286). Pacjenci z grupy leczonej temozolomidem i radioterapią przez
42 dni (maksymalnie do 49 dni) otrzymywali temozolomid (75 mg/m² pc.) raz na dobę, zaczynając od pierwszego dnia radioterapii do czasu jej zakończenia. Następnie po 4 tygodniach od zakończenia radioterapii rozpoczynano monoterapię temozolomidem (150 – 200 mg/m² pc.). Temozolomid podawano od 1. do 5. dnia każdego 28-dniowego cyklu. Stosowano do 6 cykli. Pacjenci grupy kontrolnej otrzymywali tylko radioterapię. W czasie radioterapii skojarzonej z leczeniem z temozolomidem konieczna była profilaktyka zapalenia płuc wywoływanego przez Pneumocystis jirovecii (PCP).
W okresie kontynuacji leczenia po zakończeniu badania, temozolomid podawano jako leczenie ratujące życie 161 pacjentom spośród 282 pacjentów (57%) z grupy leczonej tylko radioterapią i 62 pacjentom spośród 277 pacjentów (22%) z grupy leczonej temozolomidem i radioterapią.
Współczynnik ryzyka (ang. hazard ratio – HR) ogólnego czasu przeżycia wynosił 1,59 (poziom ufności 95% dla HR=1,33 –1,91) z testem logarytmicznym rang p < 0,0001 na korzyść pacjentów leczonych temozolomidem. Oszacowano, że prawdopodobieństwo przeżycia 2 lat lub dłużej (26% w porównaniu do 10%) jest większe dla grupy leczonej radioterapią i temozolomidem. Leczenie skojarzone radioterapią i temozolomidem, a następnie zastosowanie monoterapii temozolomidem u pacjentów z nowo zdiagnozowanym glejakiem wielopostaciowym powoduje statystycznie istotne zwiększenie ogólnego czasu przeżycia w porównaniu do stosowania samej radioterapii (Rycina 1).
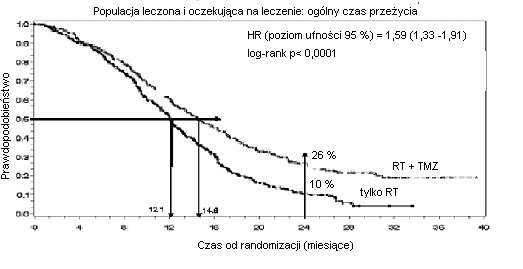
Rycina 1 Krzywe Kaplana-Meiera ogólnego czasu przeżycia dla populacji ITT (zgodnie z zaplanowanym leczeniem)
Wyniki badania nie były zgodne z wynikami w podgrupie pacjentów w złym stanie ogólnym (WHO PS=2, n=70), w której to podgrupie ogólny czas przeżycia i czas do wystąpienia progresji były podobne w obu grupach badania. Jednak, nie obserwowano niedającego się zaakceptować zagrożenia w tej grupie pacjentów.
Glejak złośliwy wykazujący wznowę lub progresję
Dane dotyczące skuteczności klinicznej u pacjentów z glejakiem wielopostaciowym (stan ogólny według skali Karnofskiego [KPS] ≥ 70), wykazującym progresję lub wznowę po zabiegu chirurgicznym i radioterapii, pochodzą z dwóch badań klinicznych, w których temozolomid podawano doustnie. Jedno z tych badań było badaniem nieporównawczym przeprowadzonym w grupie
138 pacjentów (29% otrzymywało wcześniej chemioterapię). Drugie badanie było randomizowanym badaniem z grupą kontrolną przyjmującą substancję czynną, w którym w grupie 225 pacjentów (67% poddano wcześniej chemioterapii nitrozomocznikiem) porównywano skuteczność temozolomidu i prokarbazyny. W obu badaniach pierwszorzędowym punktem końcowym był czas przeżycia wolny od progresji (ang. progressive-free survival - PFS), który określono na podstawie analizy obrazowania metodą jądrowego rezonansu magnetycznego (MRI) lub pogorszenia objawów neurologicznych. W badaniu nieporównawczym PFS po 6 miesiącach wynosił 19%, mediana czasu przeżycia wolnego od progresji wynosiła 2,1 miesiąca, a mediana ogólnego przeżycia 5,4 miesiąca. Odsetek obiektywnych odpowiedzi na leczenie ustalony na podstawie analizy MRI wyniósł 8%.
W badaniu randomizowanym, z grupą kontrolną przyjmującą substancję czynną po 6 miesiącach PFS był istotnie większy dla temozolomidu niż prokarbazyny (odpowiednio 21% i 8%, chi-kwadrat p = 0,008) z medianą PFS wynoszącą odpowiednio 2,89 i 1,88 miesiąca (test logarytmiczny rang p = 0,0063). Mediana przeżycia wyniosła odpowiednio 7,34 i 5,66 miesiąca dla temozolomidu i prokarbazyny (test logarytmiczny rang p = 0,33). Po 6 miesiącach odsetek pacjentów, którzy przeżyli był istotnie większy w grupie otrzymującej temozolomid (60%) w porównaniu z grupą otrzymującą prokarbazynę (44%) (chi kwadrat p = 0,019). U pacjentów, u których stosowano uprzednio chemioterapię wykazano korzystny efekt, gdy KPS wynosił 80 lub więcej.
Wyniki dotyczące czasu, po którym nastąpiło pogorszenie stanu neurologicznego wykazują przewagę temozolomidu wobec prokarbazyny, podobnie jak dane dotyczące czasu, po którym nastąpiło pogorszenie stanu ogólnego (KPS < 70 lub obniżenie o co najmniej 30 punktów). Według tych kryteriów mediana czasów do progresji wynosiła od 0,7 do 2,1 miesiąca dłużej dla temozolomidu niż dla prokarbazyny (test logarytmiczny rang p = < 0,01 do 0,03).
Gwiaździak anaplastyczny wykazujący wznowę
W wieloośrodkowym, prospektywnym badaniu fazy II oceniającym skuteczność i bezpieczeństwo doustnego stosowania temozolomidu w leczeniu pacjentów z gwiaździakiem anaplastycznym, u których wystąpiła pierwsza wznowa, czas przeżycia wolny od progresji po 6 miesiącach wynosił 46%. Mediana wolnego od progresji czasu przeżycia wynosiła 5,4 miesiące. Mediana całkowitego czasu przeżycia wynosiła 14,6 miesięcy. Na podstawie oceny ogólnych wyników badań, stopień odpowiedzi na leczenie populacji ITT, n=162 (zgodnie z zaplanowanym leczeniem) wynosił 35% (13 odpowiedzi całkowitych i 43 odpowiedzi częściowe). U 43 pacjentów nastąpiła stabilizacja choroby. Wolny od objawów czas przeżycia po 6 miesiącach dla całej badanej populacji wynosił 44%. Mediana czasu przeżycia wolnego od objawów wynosiła 4,6 miesięcy, podobnie do czasu przeżycia wolnego od progresji. Dla populacji pacjentów dobranej pod względem histologicznym, wyniki skuteczności były podobne. Uzyskanie potwierdzonej radiologicznie odpowiedzi na leczenie lub utrzymanie stanu wolnego od progresji było ściśle skorelowane z utrzymaniem jakości życia lub jej poprawą.
Dzieci i młodzież
W badaniach klinicznych temozolomid podawano doustnie przez 5 dni co 28 dni dzieciom (w wieku od 3 do 18 lat) z glejakiem pnia mózgu wykazującym wznowę lub gwiaździakiem o wysokim stopniu złośliwości wykazującym wznowę. Tolerancja leczenia była podobna jak u dorosłych.
Temozolomid ulega samoistnej hydrolizie w fizjologicznym pH do aktywnego związku 3-metylo- (triazeno-1-yl)imidazolo-4-karboksyamidu (MTIC). MTIC samoistnie ulega hydrolizie do 5-amino- imidazolo-4-karboksyamidu (AIC), związku pośredniego biorącego udział w biosyntezie puryn i kwasów nukleinowych, oraz do metylohydrazyny, uważanej za aktywny związek alkilujący. Uważa się, że cytotoksyczność MTIC wynika przede wszystkim z alkilacji DNA, głównie w pozycji O6 i N7 guaniny. W porównaniu do wartości AUC temozolomidu, ekspozycja na MTIC i AIC wynosi odpowiednio ~2,4% i 23%. In vivo, wartość t1/2 MTIC jest podobna do okresu półtrwania temozolomidu i wynosił 1,8 godziny.
Wchłanianie
Po podaniu doustnym dorosłym pacjentom, temozolomid ulega szybkiemu wchłanianiu, osiągając stężenie maksymalne już po 20 minutach od podania (średnio po 0,5 do 1,5 godziny). Po podaniu doustnym znakowanego 14C temozolomidu, średnie wydalanie 14C z kałem w ciągu 7 dni po podaniu wyniosło 0,8%, co wskazuje na całkowite wchłanianie.
Dystrybucja
Temozolomid w niewielkim stopniu wiąże się z białkami (10% do 20%), w związku z czym nie przewiduje się interakcji temozolomidu z lekami w znacznym stopniu wiążącymi się z białkami.
Badania emisyjnej tomografii pozytronowej (PET) u ludzi oraz wyniki badań przedklinicznych sugerują, że temozolomid szybko przenika przez barierę krew-mózg i dostaje się do płynu mózgowo- rdzeniowego (CSF). Przenikanie temozolomidu do CSF zostało potwierdzone u jednego pacjenta, u którego wartość AUC w płynie mózgowo-rdzeniowym wynosiła około 30% wartości AUC oznaczonej w osoczu, co jest zgodne z danymi uzyskanymi w badaniach na zwierzętach.
Eliminacja
Okres półtrwania (t1/2) w osoczu wynosi około 1,8 godziny. Główną drogą wydalania 14C są nerki. Po podaniu doustnym około 5% do 10% podanej dawki temozolomidu, jest wykrywane w moczu w ciągu 24 godzin w stanie niezmienionym, natomiast pozostała ilość wydalana jest w postaci kwasu temozolomidu, 5-aminoimidazolo-4-karboksamidu (AIC) oraz niezidentyfikowanych metabolitów polarnych.
Stężenie w osoczu zwiększa się w zależności od dawki. Klirens osoczowy, objętość dystrybucji i okres półtrwania są niezależne od dawki.
Populacje szczególne
Analiza farmakokinetyki populacyjnej temozolomidu wykazała, że klirens osoczowy temozolomidu był niezależny od wieku, czynności nerek lub palenia tytoniu. W oddzielnym badaniu farmakokinetycznym stwierdzono, że profile farmakokinetyczne w osoczu u pacjentów z łagodnymi do umiarkowanych zaburzeniami czynności wątroby były podobne do obserwowanych u pacjentów z prawidłową czynnością wątroby.
U dzieci wartość AUC była większa niż u dorosłych, jednak maksymalna tolerowana dawka (MTD) wynosiła 1 000 mg/m² pc. na 1 cykl chemioterapii, zarówno u dzieci jak i dorosłych.
Przeprowadzono badania toksyczności na szczurach i psach obejmujące pojedynczy cykl (5-dni podawania, 23 dni przerwy), 3 cykle i 6 cykli. Docelowymi miejscami działania toksycznego był szpik kostny, układ siateczkowo-śródbłonkowy, jądra i układ pokarmowy. Po podaniu większych dawek, które były śmiertelne dla 60% do 100% badanych szczurów i psów, występowało zwyrodnienie siatkówki. Większość działań toksycznych była przemijająca, z wyjątkiem działań niepożądanych dotyczących układu rozrodczego samców oraz zwyrodnienia siatkówki. Jednak, ponieważ dawki wywołujące zwyrodnienie siatkówki odpowiadały dawkom śmiertelnym oraz nie stwierdzono porównywalnych działań w czasie badań klinicznych uznano, że zebrane dane nie mają znaczenia klinicznego.
Temozolomid jest embriotoksycznym, teratogennym i genotoksycznym związkiem alkilującym. Temozolomid jest bardziej toksyczny dla szczurów i psów niż dla człowieka, a dawka kliniczna jest zbliżona do minimalnej dawki śmiertelnej dla szczurów i psów. Wydaje się, że czułym wskaźnikiem toksyczności może być zależne od dawki zmniejszenie liczby leukocytów i płytek krwi. W badaniu na szczurach obejmującym 6 cykli wystąpiły różne rodzaje nowotworów, w tym rak piersi, rogowiak kolczystokomórkowy skóry, gruczolak podstawnokomórkowy, podczas gdy w badaniach na psach nie zaobserwowano guzów ani zmian przednowotworowych. Szczury wydają się być szczególnie wrażliwe na rakotwórcze działanie temozolomidu. Pierwsze guzy pojawiły się u nich w ciągu
3 miesięcy od rozpoczęcia podawania temozolomidu. Obserwowany okres utajenia jest bardzo krótki, nawet w odniesieniu do środków alkilujących.
Wyniki testów Amesa (salmonella) i aberracji chromosomowych ludzkich limfocytów krwi obwodowej (ang. Human Peripheral Blood Lymphocyte - HPBL) dały pozytywną odpowiedź mutagenną.
Zawartość kapsułki Laktoza
Krzemionka koloidalna bezwodna Karboksymetyloskrobia sodowa (Typ A) Kwas winowy
Kwas stearynowy
Otoczka kapsułki, rozmiar 0 5 mg:
Żelatyna
Tytanu dwutlenek (E 171)
Żelaza tlenek żółty (E 172) Indygotyna (E132)
20 mg:
Żelatyna
Tytanu dwutlenek (E 171) Żelaza tlenek czerwony (E 172) Żelaza tlenek żółty (E 172)
100 mg:
Żelatyna
Tytanu dwutlenek (E 171) Żelaza tlenek czerwony (E 172) Indygotyna (E 132)
140 mg:
Żelatyna
Tytanu dwutlenek (E 171) Indygotyna (E 132)
180 mg:
Żelatyna
Tytanu dwutlenek (E 171) Żelaza tlenek czerwony (E 172) Żelaza tlenek czarny (E 172) Żelaza tlenek żółty (E 172)
250 mg:
Żelatyna
Tytanu dwutlenek (E 171)
Tusz do nadruku Czarny tusz:
Szelak Makrogol
Amonowy wodorotlenek stężony Potasu wodorotlenek
Żelaza tlenek czarny (E 172)
Nie dotyczy.
Kapsułki w saszetkach:
- kapsułki o mocy 5 mg, 20 mg, 100 mg, 140 mg, 180 mg i 250 mg: 2 lata
Saszetka
Kapsułki o mocy 5 mg i 20 mg: przechowywać w temperaturze poniżej 25°C.
Kapsułki o mocy 100 mg, 140 mg, 180 mg i 250 mg: przechowywać w temperaturze poniżej 30°C.
Saszetka
Saszetka z folii Papier/LDPE/Aluminium/Etylenu i kwasu akrylowego kopolimer. Każda saszetka zawiera 1 kapsułkę twardą i jest pakowana w tekturowe pudełko.
Pudełko tekturowe zawiera 5 lub 20 kapsułek twardych pakowanych w oddzielne saszetki. Nie wszystkie wielkości opakowań muszą znajdować się w obrocie.
Nie należy otwierać kapsułek. Jeśli kapsułka jest uszkodzona, należy unikać kontaktu proszku zawartego w kapsułce ze skórą lub błonami śluzowymi. W przypadku kontaktu zawartości ze skórą lub błonami śluzowymi, należy natychmiast i dokładnie przemyć je za pomocą mydła i wody.
Pacjentów należy poinformować o konieczności przechowywania kapsułek w miejscu niedostępnym i niewidocznym dla dzieci, najlepiej w szafce zamkniętej na klucz. Przypadkowe połknięcie produktu leczniczego może spowodować śmierć dziecka.
Wszelkie niewykorzystane resztki produktu leczniczego lub jego odpady należy usunąć zgodnie z lokalnymi przepisami.
Glenmark Pharmaceuticals s.r.o. Hvězdova 1716/2b
140 78 Praga 4 Republika Czeska
Temozolomide Glenmark, 5 mg: 26055
Temozolomide Glenmark, 20 mg: 26056
Temozolomide Glenmark, 100 mg: 26057
Temozolomide Glenmark, 140 mg: 26058
Temozolomide Glenmark, 180 mg: 26059
Temozolomide Glenmark, 250 mg: 26060
Data wydania pierwszego pozwolenia na dopuszczenie do obrotu: 19.10.2020
10.02.2022










