Spis treści:
- NAZWA PRODUKTU LECZNICZEGO
- SKŁAD JAKOŚCIOWY I ILOŚCIOWY
- POSTAĆ FARMACEUTYCZNA
- SZCZEGÓŁOWE DANE KLINICZNE
- WŁAŚCIWOŚCI FARMAKOLOGICZNE
- DANE FARMACEUTYCZNE
- PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
- NUMERY POZWOLEŃ NA DOPUSZCZENIE DO OBROTU
- DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
- DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI
CHARAKTERYSTYKA PRODUKTU LECZNICZEGO
NAZWA PRODUKTU LECZNICZEGO
SKŁAD JAKOŚCIOWY I ILOŚCIOWY
POSTAĆ FARMACEUTYCZNA
SZCZEGÓŁOWE DANE KLINICZNE
Wskazania do stosowania
Dawkowanie i sposób podawania
Łagodne zaburzenia czynności wątroby (stopień A wg klasyfikacji Child-Pugh) – zalecana dawka wynosi
7,5 mg na dobę.
Umiarkowanie ciężkie zaburzenia czynności wątroby (stopień B wg klasyfikacji Child-Pugh) – zalecana
dawka wynosi 5 mg na dobę.
Ciężkie zaburzenia czynności wątroby (stopień C wg klasyfikacji Child-Pugh) – produkt leczniczy Everolimus Mylan zalecany jest wyłącznie wówczas, gdy pożądane korzyści przeważają nad ryzykiem. W tym przypadku nie wolno przekroczyć dawki 2,5 mg na dobę.
Przeciwwskazania
Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania
Interakcje z innymi produktami leczniczymi i inne rodzaje interakcji
Wpływ na płodność, ciążę i laktację
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Działania niepożądane
Przedawkowanie
WŁAŚCIWOŚCI FARMAKOLOGICZNE
Właściwości farmakodynamiczne
W skojarzeniu z eksemestanem
Wskaźnik odpowiedzi obiektywnych = odsetek pacjentów, u których uzyskano odpowiedź całkowitą lub częściową
Wskaźnik korzyści klinicznej = odsetek pacjentów, u których uzyskano odpowiedź całkowitą lub częściową albo stabilizację choroby na ≥24 tygodnie
Nie dotyczy
Wartość p otrzymano w teście dokładnym Cochrana-Mantela-Haenszela z wykorzystaniem testu permutacji Cochrana-Armitage'a w wersji ze stratyfikacją.
Właściwości farmakokinetyczne
Przedkliniczne dane o bezpieczeństwie
DANE FARMACEUTYCZNE
Wykaz substancji pomocniczych
Niezgodności farmaceutyczne
Okres ważności
Specjalne środki ostrożności podczas przechowywania
Rodzaj i zawartość opakowania
Specjalne środki ostrożności dotyczące usuwania i przygotowania produktu leczniczego do
PODMIOT ODPOWIEDZIALNY POSIADAJĄCY POZWOLENIE NA DOPUSZCZENIE DO OBROTU
NUMERY POZWOLEŃ NA DOPUSZCZENIE DO OBROTU
DATA WYDANIA PIERWSZEGO POZWOLENIA NA DOPUSZCZENIE DO OBROTU I DATA PRZEDŁUŻENIA POZWOLENIA
DATA ZATWIERDZENIA LUB CZĘŚCIOWEJ ZMIANY TEKSTU CHARAKTERYSTYKI
Everolimus Mylan, 2,5 mg, tabletki Everolimus Mylan, 5 mg, tabletki Everolimus Mylan, 10 mg, tabletki
Everolimus Mylan, 2,5 mg, tabletki
Każda tabletka zawiera 2,5 mg ewerolimusu
Substancja pomocnicza o znanym działaniu Każda tabletka zawiera 74,0 mg laktozy.
Everolimus Mylan, 5 mg, tabletki
Każda tabletka zawiera 5 mg ewerolimusu.
Substancja pomocnicza o znanym działaniu Każda tabletka zawiera 147,9 mg laktozy.
Everolimus Mylan, 10 mg, tabletki
Każda tabletka zawiera 10 mg ewerolimusu.
Substancja pomocnicza o znanym działaniu Każda tabletka zawiera 295,8 mg laktozy.
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
Tabletka
[Tabletka 2,5 mg]
Białe lub prawie białe, owalne, obustronnie wypukłe tabletki (o wymiarach około 10 x 5 mm) z wytłoczonym oznakowaniem E9VS po jednej stronie i 2,5 po drugiej stronie.
[Tabletka 5 mg]
Białe lub prawie białe, owalne, obustronnie wypukłe tabletki (o wymiarach około 13 x 6 mm) z wytłoczonym po jednej stronie oznakowaniem E9VS 5.
[Tabletka 10 mg]
Białe lub prawie białe, owalne, obustronnie wypukłe tabletki (o wymiarach około 16 x 8 mm) z wytłoczonym po jednej stronie oznakowaniem E9VS 10.
Rak piersi z dodatnią ekspresją receptora hormonalnego w zaawansowanym stadium
Everolimus Mylan jest wskazany do stosowania w leczeniu zaawansowanego raka piersi z dodatnią ekspresją receptora hormonalnego i ujemną ekspresją genu HER2/neu w skojarzeniu z eksemastanem u kobiet po menopauzie bez objawowego zajęcia narządów wewnętrznych w
przypadku stwierdzenia wznowy lub progresji po leczeniu niesteroidowym inhibitorem aromatazy.
Nowotwory neuroendokrynne trzustki
Everolimus Mylan jest wskazany do stosowania w leczeniu nieoperacyjnych lub przerzutowych, dobrze lub średnio zróżnicowanych guzów neuroendokrynnych trzustki u osób dorosłych, u których nastąpiła progresja choroby.
Nowotwory neuroendokrynne przewodu pokarmowego lub płuc
Everolimus Mylan jest wskazany do stosowania w leczeniu nieoperacyjnych lub przerzutowych, dobrze zróżnicowanych (w I lub II stopniu zaawansowania), niemających charakteru czynnościowego guzów neuroendokrynnych przewodu pokarmowego lub płuc u osób dorosłych, u których nastąpiła progresja choroby (patrz punkty 4.4 i 5.1).
Rak nerkowokomórkowy
Everolimus Mylan jest wskazany do stosowania w leczeniu pacjentów z zaawansowanym rakiem nerkowokomórkowym, u których nastąpiła progresja choroby w trakcie lub po zakończeniu terapii celowanej anty-VEGF (czynnik wzrostu śródbłonka naczyniowego).
Leczenie produktem leczniczym Everolimus Mylan powinno być rozpoczynane i prowadzone pod nadzorem kompetentnego lekarza mającego doświadczenie w stosowaniu terapii przeciwnowotworowych.
Dawkowanie
Everolimus Mylan jest dostępny w tabletkach po 2,5 mg, 5 mg i 10 mg do stosowania według różnych
schematów dawkowania.
Zalecana dawka wynosi 10 mg ewerolimusu raz na dobę. Leczenie należy kontynuować dopóki widoczne są korzyści kliniczne lub dopóki nie wystąpią nieakceptowane objawy toksyczności.
W razie pominięcia dawki pacjent nie powinien przyjmować dodatkowej dawki, tylko przyjąć następną zaleconą dawkę o zwykłej porze.
Dostosowanie dawki z powodu wystąpienia działań niepożądanych
W przypadku wystąpienia ciężkich i (lub) nietolerowanych działań niepożądanych konieczne może być zmniejszenie dawki i (lub) czasowe przerwanie leczenia produktem leczniczym Everolimus Mylan. W przypadku działań niepożądanych stopnia 1. dostosowanie dawki zwykle nie jest wymagane. Jeśli konieczne jest zmniejszenie dawki, zalecana dawka wynosi 5 mg na dobę i nie może być niższa niż 5 mg na dobę.
W Tabeli 1 przedstawiono w skrócie zalecenia dotyczące dostosowania dawki w przypadku wystąpienia określonych działań niepożądanych (patrz także punkt 4.4)
Tabela 1 Zalecenia dotyczące dostosowania dawki produktu leczniczego Everolimus Mylan
Działanie niepożądane | Nasilenie1 | Dostosowanie dawki produktu leczniczego Everolimus Mylan |
Nieinfekcyjne zapalenie płuc | Stopień 2. | Rozważyć przerwanie leczenia do czasu złagodzenia objawów do stopnia ≤1. Wznowić leczenie dawką wynoszącą 5 mg na dobę. Zakończyć terapię, jeśli poprawa nie nastąpi w ciągu 4 tygodni. |
Stopień 3. | Przerwać leczenie do czasu złagodzenia objawów do stopnia ≤1. Rozważyć wznowienie leczenia dawką wynoszącą 5 mg na dobę. Rozważyć zakończenie terapii, jeśli nastąpi nawrót objawów toksyczności stopnia 3. | |
Stopień 4. | Zakończyć terapię. | |
Zapalenie jamy ustnej | Stopień 2. | Wstrzymać podawanie produktu leczniczego dopóki nie nastąpi poprawa do stopnia ≤1. Wznowić leczenie tą samą dawką. W przypadku nawrotu zapalenia jamy ustnej stopnia 2. wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤1. Wznowić leczenie dawką wynoszącą 5 mg na dobę. |
Stopień 3. | Wstrzymać podawanie produktu leczniczego dopóki nie nastąpi poprawa do stopnia <1. Wznowić leczenie dawką wynoszącą 5 mg na dobę. | |
Stopień 4. | Zakończyć terapię. | |
Inne niehematologiczne objawy toksyczności (z wyłączeniem zdarzeń metabolicznych) | Stopień 2. | Jeśli objawy toksyczności są tolerowane, modyfikacja dawki nie jest konieczna. Jeśli objawy toksyczności nie będą tolerowane, wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤1. Wznowić leczenie tą samą dawką. W przypadku nawrotu objawów toksyczności stopnia 2. wstrzymać leczenie dopóki nie nastąpi poprawa do stopnia ≤1. Wznowić leczenie dawką wynoszącą 5 mg na dobę. |
Stopień 3. | Wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤1. Rozważyć wznowienie leczenia dawką wynoszącą 5 mg na dobę. Rozważyć zakończenie terapii, jeśli nastąpi nawrót objawów toksyczności stopnia 3. | |
Stopień 4. | Zakończyć terapię. | |
Zdarzenia metaboliczne (np. hiperglikemia, dyslipidemia) | Stopień 2. | Modyfikacja dawki nie jest konieczna. |
Stopień 3. | Wstrzymać dawkowanie. Wznowić leczenie dawką wynoszącą 5 mg na dobę. | |
Stopień 4. | Zakończyć terapię. | |
Trombocytopenia | Stopień 2. (<75, ≥50x109/l) | Wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤1. (≥75x109/l). Wznowić leczenie tą samą dawką. |
Stopień 3. i4. (<50x109/l) | Wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤1. (≥75x109/l). Wznowić leczenie dawką wynoszącą 5 mg na dobę. | |
Neutropenia | Stopień 2. (≥1x109/l) | Modyfikacja dawki nie jest konieczna. |
Stopień 3. (<1, ≥0,5x109/l) | Wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤2. (≥1x109/l). Wznowić leczenie tą samą dawką. | |
Stopień4. (<0,5x109/l) | Wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤2. (≥1x109/l). Wznowić leczenie dawką wynoszącą 5 mg na dobę. | |
Gorączka neutropeniczna | Stopień 3. | Wstrzymać dawkowanie dopóki nie nastąpi poprawa do stopnia ≤2. (≥1,25x109/l) i nie ustąpi gorączka. Wznowić leczenie dawką wynoszącą 5 mg na dobę. |
Stopień 4. | Zakończyć terapię. | |
1 Klasyfikacja stopnia ciężkości wg Ogólnie Przyjętych Kryteriów Terminologii Zdarzeń Niepożądanych Narodowego Instytutu Chorób Nowotworowych (Common Terminology Criteria for Adverse Events, NCI CTCAE) w wersji 3.0 | ||
Szczególne grupy pacjentów
Pacjenci w podeszłym wieku (≥ 65 lat)
Nie jest konieczna modyfikacja dawki (patrz punkt 5.2).
Zaburzenia czynności nerek
Nie jest konieczna modyfikacja dawki (patrz punkt 5.2).
Zaburzenia czynności wątroby
Jeśli w trakcie leczenia nastąpi zmiana stopnia zaawansowania zaburzeń czynności wątroby (wg klasyfikacji
Child-Pugh), należy zmodyfikować dawkę (patrz także punkty 4.4 i 5.2).
Dzieci i młodzież
Nie określono skuteczności ani bezpieczeństwa stosowania produktu leczniczy Everolimus Mylan u dzieci w
wieku od 0 do 18 lat. Dane nie są dostępne.
Sposób podawania
Everolimus Mylan należy podawać doustnie raz na dobę codziennie o tej samej porze, z posiłkiem lub niezależnie od posiłku (patrz punkt 5.2). Tabletki produktu leczniczego Everolimus Mylan należy połykać w całości, popijając szklanką wody. Tabletek nie należy żuć ani kruszyć.
Nadwrażliwość na substancję czynną, na inne pochodne rapamycyny lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1.
Nieinfekcyjne zapalenie płuc
Nieinfekcyjne zapalenie płuc jest efektem typowym dla wszystkich leków należących do klasy terapeutycznej pochodnych rapamycyny, z ewerolimusem włącznie. Nieinfekcyjne zapalenie płuc (w tym także chorobę śródmiąższową płuc) często zgłaszano u pacjentów przyjmujących produkt leczniczy Everolimus Mylan (patrz punkt 4.8). Niektóre przypadki miały ciężki przebieg, a czasami choroba prowadziła do śmierci. Rozpoznanie nieinfekcyjnego zapalenia płuc należy rozważyć u pacjentów zgłaszających się z nieswoistymi przedmiotowymi i podmiotowymi objawami, takimi jak niedotlenienie, wysięk w opłucnej, kaszel lub duszność, oraz u osób,
u których na podstawie wyników odpowiednich badań diagnostycznych wykluczono przyczynę nowotworową i inne przyczyny pozafarmakologiczne. W diagnostyce różnicowej nieinfekcyjnego zapalenia płuc należy wykluczyć zakażenia oportunistyczne, takie jak zapalenie płuc wywołane przez grzyby Pneumocystis jirovecii (carinii) (pneumocystoza, PJP, PCP) (patrz „Zakażenia” poniżej). Pacjentom należy zalecić, aby natychmiast zgłaszali wszelkie nowe objawy lub pogorszenie istniejących objawów ze strony układu oddechowego.
Pacjenci bez objawów lub ze skąpymi objawami, u których w badaniach radiologicznych pojawią się zmiany wskazujące na nieinfekcyjne zapalenie płuc, mogą kontynuować leczenie produktem leczniczym Everolimus Mylan bez modyfikacji dawkowania. Jeśli objawy są umiarkowane (stopnia 2.) lub ciężkie (stopnia 3.), wskazane może być zastosowanie kortykosteroidów do czasu ustąpienia objawów klinicznych.
U pacjentów wymagających zastosowania kortykosteroidów w leczeniu nieinfekcyjnego zapalenia płuc można rozważyć profilaktykę zapalenia płuc w wyniku zakażenia Pneumocystis jirovecii (carinii) (pneumocystoza, PJP, PCP).
Zakażenia
Ewerolimus ma właściwości immunosupresyjne i może zwiększać u pacjentów skłonność do zakażeń bakteryjnych, grzybiczych, wirusowych lub pierwotniakowych, w tym także zakażeń patogenami oportunistycznymi (patrz punkt 4.8). U pacjentów przyjmujących ewerolimus opisywano występowanie zakażeń miejscowych i ogólnoustrojowych, w tym zapalenia płuc, innych zakażeń bakteryjnych, inwazyjnych zakażeń grzybiczych takich jak aspergiloza, kandydoza lub zapalenie płuc spowodowane przez Pneumocystis jirovecii (carinii) (pneumocystoza, PJP, PCP) oraz zakażeń wirusowych, w tym także reaktywacji wirusa zapalenia wątroby typu B. Niektóre z tych zakażeń miały ciężki przebieg (np. prowadziły do rozwoju posocznicy, niewydolności oddechowej lub niewydolności wątroby), a czasami skutek śmiertelny.
Lekarze i pacjenci powinni mieć świadomość zwiększenia ryzyka zakażenia w przypadku stosowania produktu leczniczy Everolimus Mylan. Należy zastosować odpowiednie leczenie istniejących wcześniej zakażeń i zaczekać, aż całkowicie ustąpią przed rozpoczęciem terapii produktem leczniczym Everolimus Mylan.
Przyjmując produkt leczniczy Everolimus Mylan należy zwracać uwagę na przedmiotowe i podmiotowe objawy zakażenia; w przypadku rozpoznania zakażenia należy szybko wdrożyć odpowiednie leczenie i rozważyć wstrzymanie lub zakończenie stosowania produktu leczniczy Everolimus Mylan.
W razie rozpoznania inwazyjnego układowego zakażenia grzybiczego należy szybko i definitywnie zakończyć
podawanie produktu Everolimus Mylan i zastosować u pacjenta odpowiednie leczenie przeciwgrzybicze.
Zgłoszono przypadki zapalenia płuc wywołanego przez Pneumocystis jirovecii (carinii) (pneumocystoza, PJP, PCP) u pacjentów otrzymujących ewerolimus, niektóre ze skutkiem śmiertelnym. Pneumocystoza może wiązać się z jednoczesnym stosowaniem kortykosteroidów lub innych leków immunosupresyjnych. Jeśli konieczne jest jednoczesne stosowanie kortykosteroidów lub innych leków immunosupresyjnych należy rozważyć profilaktykę pneumocystozy.
Reakcje nadwrażliwości
Podczas stosowania ewerolimusu obserwowano występowanie reakcji nadwrażliwości, między innymi z takimi objawami jak anafilaksja, duszność, nagłe zaczerwienienie twarzy, ból w klatce piersiowej lub obrzęk naczynioruchowy (np. obrzęk dróg oddechowych lub języka z towarzyszącymi zaburzeniami oddechowymi lub bez takich zaburzeń) (patrz punkt 4.3).
Jednoczesne stosowanie inhibitorów konwertazy angiotensyny (ACE)
U pacjentów przyjmujących jednocześnie inhibitory ACE (np. ramipryl) ryzyko wystąpienia obrzęku naczynioruchowego (np. obrzęku dróg oddechowych lub języka z towarzyszącymi zaburzeniami oddechowymi lub bez takich zaburzeń) może być zwiększone (patrz punkt 4.5).
Zapalenie jamy ustnej
Najczęściej zgłaszanym działaniem niepożądanym występującym u pacjentów leczonych ewerolimusem jest zapalenie jamy ustnej, w tym owrzodzenie jamy ustnej i zapalenie błony śluzowej jamy ustnej (patrz punkt 4.8).
Zapalenie jamy ustnej pojawia się przeważnie w ciągu 8 pierwszych tygodni terapii. Wyniki badania
z pojedynczą grupą leczenia prowadzonego z udziałem kobiet po menopauzie z rakiem piersi leczonych ewerolimusem stosowanym łącznie z eksemestanem wskazują na to, że bezalkoholowy roztwór doustny kortykosteroidów podawany jako płukanka do ust w ciągu pierwszych 8 tygodni leczenia może spowodować zmniejszenie częstości występowania i nasilenia zapalenia jamy ustnej (patrz punkt 5.1). Dlatego w leczeniu zapalenia jamy ustnej można zastosować profilaktycznie i (lub) w celach terapeutycznych leki miejscowe, takie jak bezalkoholowy roztwór doustny kortykosteroidów podawany jako płukanka do ust. Należy jednak unikać produktów zawierających alkohol, nadtlenek wodoru, jodynę i wyciągi z tymianku, ponieważ mogą nasilać zmiany chorobowe. Zaleca się obserwację pod kątem występowania zakażeń grzybiczych i ich leczenie, zwłaszcza u pacjentów stosujących leki oparte na steroidach. Nie należy stosować leków przeciwgrzybiczych,
o ile nie rozpoznano zakażenia grzybiczego (patrz punkt 4.5).
Niewydolność nerek
Wśród pacjentów leczonych ewerolimusem odnotowano przypadki niewydolności nerek (w tym ostrą niewydolność nerek), niektóre ze skutkiem śmiertelnym (patrz punkt 4.8). Należy monitorować czynność nerek, szczególnie gdy u pacjentów występują inne czynniki ryzyka, które mogą ją dodatkowo pogarszać.
Badania laboratoryjne i kontrole
Czynność nerek
Zgłaszano przypadki podwyższenia stężenia kreatyniny w surowicy (zazwyczaj o niewielkim nasileniu)
i białkomoczu (patrz punkt 4.8). Zaleca się kontrolę czynności nerek, włącznie z oznaczeniem stężenia azotu mocznikowego (BUN, ang. blood urea nitrogen) we krwi, białka w moczu lub stężenia kreatyniny w surowicy, przed rozpoczęciem leczenia produktem leczniczym Everolimus Mylan i okresowo w trakcie leczenia.
Stężenie glukozy we krwi
Zgłaszano występowanie hiperglikemii (patrz punkt 4.8). Zaleca się kontrolę stężenia glukozy w surowicy na czczo przed rozpoczęciem leczenia produktem leczniczym Everolimus Mylan i okresowo w trakcie leczenia. Częstsze kontrole zalecane są w przypadku podawania produktu leczniczego Everolimus Mylan jednocześnie z innymi produktami leczniczymi, które mogą spowodować hiperglikemię. W miarę możliwości należy uzyskać optymalną kontrolę glikemii przed rozpoczęciem stosowania produktu leczniczego Everolimus Mylan u pacjenta.
Stężenie lipidów we krwi
Zgłaszano występowanie dyslipidemii (w tym hipercholesterolemię i hipertriglicerydemię). Zaleca się kontrolę stężenia cholesterolu i triglicerydów we krwi przed rozpoczęciem leczenia produktem leczniczym Everolimus Mylan i okresowo w trakcie leczenia, a także zastosowanie odpowiedniej terapii.
Parametry hematologiczne
Zgłaszano przypadki zmniejszenia stężenia hemoglobiny, liczby limfocytów, granulocytów obojętnochłonnych i płytek krwi (patrz punkt 4.8). Zaleca się kontrolę pełnej morfologii krwi przed rozpoczęciem leczenia produktem leczniczym Everolimus Mylan i okresowo w trakcie leczenia.
Hormonalnie czynne rakowiaki
W wieloośrodkowym, randomizowanym, podwójnie zaślepionym badaniu prowadzonym z udziałem pacjentów
z rakowiakami o charakterze czynnościowym
porównywano ewerolimus stosowany łącznie z oktreotydem w postaci o przedłużonym uwalnianiu z placebo stosowanym łącznie z oktreotydem w postaci o przedłużonym uwalnianiu. W tym badaniu pierwszoplanowy
punkt końcowy dotyczący skuteczności (czas przeżycia bez progresji choroby [PFS,ang. progressive free survial]) nie został osiągnięty, a liczbowy wynik pośredniej analizy całkowitego czasu przeżycia (OS, ang. Overall survival) był korzystniejszy dla grupy otrzymującej placebo podawane łącznie z oktreotydem w postaci o przedłużonym uwalnianiu. Dlatego nie określono bezpieczeństwa ani skuteczności stosowania ewerolimusu u chorych z rakowiakami o charakterze czynnościowym.
Czynniki prognostyczne w guzach neuroendokrynnych układu pokarmowego lub płuc
U pacjentów z guzami neuroendokrynnymi niemającymi charakteru czynnościowego wywodzącymi się z przewodu pokarmowego lub płuc i korzystnymi wyjściowymi czynnikami prognostycznymi, np. guzem pierwotnym umiejscowionym w jelicie krętym i prawidłowymi wartościami chromograniny A lub bez naciekania tkanki kostnej, przed rozpoczęciem leczenia produktem leczniczym Everolimus Mylan należy przeprowadzić indywidualną ocenę stosunku korzyści do ryzyka. W podgrupie pacjentów z guzem pierwotnym umiejscowionym w jelicie krętym stwierdzono ograniczone dowody wskazujące na korzystny wpływ leczenia na PFS (patrz punkt 5.1).
Interakcje
Należy unikać podawania jednocześnie z inhibitorami oraz induktorami CYP3A4 i (lub) glikoproteiną P (PgP) działającą jako wielolekowa pompa wypływowa (ang. efflux pump). Jeśli nie można uniknąć podawania jednocześnie z umiarkowanymi inhibitorami lub induktorami CYP3A4 i (lub) PgP, należy rozważyć modyfikację dawki produktu leczniczego Everolimus Mylan na podstawie przewidywanej wartości AUC (patrz punkt 4.5).
Stosowanie jednocześnie z silnymi inhibitoramiCYP3A4 spowodowało radykalny wzrost stężenia ewerolimusu w osoczu (patrz punkt 4.5). Dostępne obecnie dane nie wystarczają do ustalenia zaleceń dotyczących dawkowania w takiej sytuacji. Dlatego nie zaleca się stosowania produktu leczniczego Everolimus Mylan jednocześnie z silnymi inhibitorami CYPA4.
Należy zachować ostrożność w przypadku podawania produktu leczniczego Everolimus Mylanw skojarzeniu
z przyjmowanymi doustnie substratami CYP3A4 o wąskim indeksie terapeutycznym ze względu na możliwość interakcji. Jeśli produkt leczniczy Everolimus Mylan jest podawany z przyjmowanymi doustnie substratami CYP3A4 o wąskim indeksie terapeutycznym (np. z pimozydem, terfenadyną, astemizolem, cyzaprydem, chinidyną lub pochodnymi alkaloidów sporyszu) należy obserwować pacjenta w celu wykrycia występowania działań niepożądanych opisanych w drukach informacyjnych, dotyczących określonego przyjmowanego doustnie substratu CYP3A4 (patrz punkt 4.5).
Zaburzenia czynności wątroby
Ekspozycja na ewerolimus była zwiększona u pacjentów z łagodnymi (stopnia A wg klasyfikacji Child- Pugh), umiarkowanie (stopnia B wg klasyfikacji Child-Pugh) i ciężkimi (stopnia C wg klasyfikacji Child- Pugh) zaburzeniami czynności wątroby (patrz punkt 5.2).
Stosowanie produktu leczniczego Everolimus Mylan u pacjentów z ciężkimi zaburzeniami czynności wątroby (stopnia C wg klasyfikacji Child-Pugh) zalecane jest wyłącznie wówczas, gdy potencjalne korzyści przeważają nad ryzykiem (patrz punkty 4.2 i 5.2).
Obecnie brak jest dostępnych danych dotyczących skuteczności lub bezpieczeństwa stosowania produktu leczniczego potwierdzających zalecenia dotyczące modyfikacji dawkowania w celu złagodzenia działań niepożądanych u pacjentów z zaburzeniami czynności wątroby.
Szczepienia
W trakcie leczenia produktem leczniczym Everolimus Mylan należy unikać stosowania szczepionek zawierających żywe drobnoustroje (patrz punkt 4.5).
Powikłania procesu gojenia się ran
Upośledzenie gojenia ran jest efektem typowym dla wszystkich leków należących do klasy terapeutycznej
pochodnych rapamycyny, w tym ewerolimusem. Dlatego należy zachować ostrożność stosując produkt
leczniczy Everolimus Mylan w okresie okołooperacyjnym.
Ostrzeżenia dotyczące substancji pomocniczej
Produkt leczniczy nie powinien być stosowany u pacjentów z rzadkimi dziedziczną nietolerancją galaktozy, niedoborem laktazy (typu Lapp) lub zespołem złego wchłaniania glukozy-galaktozy.
Ewerolimus jest substratem CYP3A4, a także substratem i umiarkowanie działającym inhibitorem PgP. Dlatego produkty wpływające na aktywność CYP3A4 i (lub) PgP mogą również wpływać na wchłanianie, a później usuwanie ewerolimusu z organizmu. W warunkach in vitroewerolimus jest kompetytywnym inhibitorem CYP3A4 i mieszanym inhibitorem CYP2D6.
Inhibitory CYP3A4 i PgP powodujące zwiększenie stężenia ewerolimusu
Substancje, które są inhibitorami CYP3A4 lub PgP, mogą zwiększać stężenie ewerolimusu we krwi hamując jego metabolizm lub wypływ z komórek jelit.
Induktory CYP3A4 i PgP powodujące zmniejszenie stężenia ewerolimusu
Substancje, które są induktorami CYP3A4 lub PgP, mogą zmniejszać stężenie ewerolimusu we krwi zwiększając jego metabolizm lub wypływ z komórek jelit.
Tabela 2 Wpływ innych substancji czynnych na ewerolimus
Substancja czynna według interakcji | Interakcja – zmiana średniej geometrycznej wartości AUC/Cmax ewerolimusu (obserwowany zakres) | Zalecenia dotyczące jednoczesnego podawania |
Silnie działające inhibitory CYP3A4/PgP | ||
Ketokonazol | AUC ↑ 15,3-krotny (zakres 11,2- 22,5) Cmax↑ 4,1-krotny (zakres 2,6- 7,0) | Nie zaleca się stosowania produktu leczniczego Everolimus Mylan jednocześnie z silnymi inhibitorami. |
Itrakonazol Posakonazol Worykonazol | Nie badano. Przewiduje się znaczny wzrost stężenia ewerolimusu. | |
Telitromycyna | ||
Klarytromycyna | ||
Nefazodon | ||
Rytonawir Atazanawir Sakwinawir | ||
Darunawir Indynawir Nelfinawir | ||
Umiarkowanie działające inhibitory CYP3A4/PgP | ||
Erytromycyna | AUC ↑ 4,4-krotny (zakres 2,0-12,6) Cmax↑ 2,0-krotny (zakres 0,9-3,5) | Zachować ostrożność, jeśli nie można uniknąć stosowania jednocześnie z umiarkowanymi inhibitorami CYP3A4 lub inhibitorami PgP. Jeśli wymagane jest podawanie jednocześnie z umiarkowanym inhibitorem CYP3A4 lub inhibitorem PgP, można rozważyć zmniejszenie dawki do 5 mg na dobę lub 2,5 mg na dobę. Nie ma jednak danych klinicznych dotyczących takiej modyfikacji dawki. Ze względu na zmienność międzyosobniczą zalecana modyfikacja dawki może nie być optymalna u wszystkich pacjentów, dlatego zaleca się ścisłą obserwację pod kątem występowania działań niepożądanych. W przypadku zakończenia leczenia umiarkowanym inhibitorem należy rozważyć uwzględnienie okresu jego eliminacji z organizmu trwającego co najmniej 2 do 3 dni (średni czas eliminacji z organizmu najczęściej stosowanych inhibitorów o umiarkowanym |
Imatynib | AUC ↑ 3,7-krotny | |
Cmax↑ 2,2-krotny | ||
Werapamil | AUC ↑ 3,5-krotny (zakres 2,2-6,3) Cmax↑ 2,3-krotny (zakres 1,3- 3,8) | |
Cyklosporyna, doustna | AUC ↑ 2,7-krotny (zakres 1,5-4,7) Cmax↑ 1,8-krotny (zakres 1,3-2,6) | |
Flukonazol | ||
Diltiazem | Nie badano. Przewiduje się wzrost | działaniu) przed powrotem do dawki produktu leczniczego Everolimus Mylan stosowanej zanim rozpoczęto jednoczesne podawanie tych leków. |
Dronedaron | Nie badano. Przewiduje się wzrost ekspozycji. | |
Amprenawir Fosamprenawir | Nie badano. Przewiduje się wzrost ekspozycji. | |
Sok grejpfrutowy lub inne produkty spożywcze wpływające na aktywność CYP3A4/PgP | Nie badano. Przewiduje się wzrost ekspozycji (wpływ bardzo zróżnicowany). | Należy unikać skojarzenia. |
Silnie i umiarkowanie działające induktory CYP3A4 | ||
Ryfampicyna | AUC ↓ 63% (zakres 0-80%) Cmax ↓ 58% (zakres 10-70%) | Unikać jednoczesnego stosowania silnych induktorów CYP3A4. Jeśli wymagane jest jednoczesne podawanie silnego induktora CYP3A4, należy rozważyć stopniowe zwiększenie dawki, produktu leczniczego Everolimus Mylan z 10 mg na dobę maksymalnie do 20 mg na dobę, o 5 mg lub mniej w 4. i 8. dniu po rozpoczęciu stosowania induktora. Przewiduje się, że taka dawka produktu leczniczego Everolimus Mylan skoryguje wartość AUC do zakresu obserwowanego w przypadku, gdy induktory nie są stosowane. Nie ma jednak danych klinicznych dotyczących takiej modyfikacji dawki. W przypadku zakończenia leczenia induktorem należy rozważyć uwzględnienie okresu jego eliminacji z organizmu trwającego co najmniej 3 do 5 dni (racjonalny czas istotnego odwrócenia indukcji aktywności enzymu) przed powrotem do dawki produktu leczniczego Everolimus Mylan stosowanej zanim rozpoczęto jednoczesne podawanie tych leków. |
Deksametazon | Nie badano. Przewiduje się zmniejszenie ekspozycji. | |
Karbamazepina Fenobarbital Fenytoina | Nie badano. Przewiduje się zmniejszenie ekspozycji. | |
Efawirenz Newirapina | Nie badano. Przewiduje się zmniejszenie ekspozycji. | |
Ziele dziurawca (Hypericum perforatum) | Nie badano. Przewiduje się znaczne zmniejszenie ekspozycji. | Podczas leczenia ewerolimusem nie należy stosować preparatów zawierających ziele dziurawca. |
Leki, których stężenie osoczowe może zostać zmienione przez ewerolimus
Na podstawie wyników badań in vitro ustalono, że zahamowanie aktywności PgP, CYP3A4 i CYP2D6 jest mało prawdopodobne przy stężeniu ustrojowym osiąganym po podaniu doustnym leku w dawkach dobowych wynoszących 10 mg. Nie można jednak wykluczyć zahamowania aktywności CYP3A4 i PgP w jelicie. W badaniu interakcji u zdrowych osób wykazano, że podawanie doustne midazolamu, wrażliwego substratu CYP3A, jednocześnie z ewerolimusem powodowało wzrost o 25% wartości Cmax midazolamu i zmniejszenie o 30% wartości AUC(0-inf) midazolamu. Jest to prawdopodobnie wynikiem zahamowania aktywności CYP3A4 w jelitach przez ewerolimus. Dlatego ewerolimus może wpływać na biodostępność podawanych jednocześnie doustnych substratów CYP3A4. Nie przewiduje się jednak znaczącego
klinicznie wpływu na poziom ekspozycji na podawane ogólnoustrojowo substraty CYP3A4 (patrz punkt 4.4).
Podawanie ewerolimusu jednocześnie z oktreotydem w postaci o przedłużonym uwalnianiu spowodowało zwiększenie wartości Cmin oktreotydu, przy czym średnia geometryczna stosunku stężeń ewerolimus/placebo wynosiła 1,47. Nie można określić istotnego klinicznie wpływu na skuteczność ewerolimusu u pacjentów z zaawansowanymi guzami neuroendokrynnymi.
Podawanie ewerolimusu jednocześnie z eksemestanem spowodowało zwiększenie wartości Cmin i C2h eksemestanu odpowiednio o 45% i 64%. Jednak odpowiednie stężenia estradiolu w stanie stacjonarnym (4 tygodnie) nie różniły się w obydwu grupach leczenia. U pacjentek z zaawansowanym rakiem piersi wykazującym ekspresję receptorów hormonalnych stosujących tę terapię skojarzoną nie stwierdzono zwiększenia częstości występowania działań niepożądanych związanych z eksemestanem. Wpływ wzrostu stężenia eksemestanu na skuteczność lub bezpieczeństwo leczenia jest mało prawdopodobny.
Jednoczesne stosowanie inhibitorów konwertazy angiotensyny (ACE)
U pacjentek przyjmujących jednocześnie inhibitory ACE (np. ramipryl) ryzyko wystąpienia obrzęku naczynioruchowego może być zwiększone (patrz punkt 4.4).
Szczepienia
Może dojść do osłabienia odpowiedzi immunologicznej na szczepionkę, dlatego szczepienie może być mniej skuteczne w trakcie leczenia produktem leczniczym Everolimus Mylan. W trakcie leczenia produktem leczniczym Everolimus Mylan należy unikać stosowania szczepionek zawierających żywe drobnoustroje (patrz punkt 4.4). Przykładowe szczepionki zawierające żywe drobnoustroje to: donosowa szczepionka przeciw grypie, szczepionka przeciwko odrze, śwince, różyczce, doustna szczepionka przeciwko polio, szczepionka BCG (Bacillus Calmette-Guérin), szczepionka przeciwko żółtej febrze, szczepionka przeciwko ospie wietrznej i szczepionka przeciwko durowi brzusznemu zawierające żywy szczep TY21a.
Kobiety w wieku rozrodczym/antykoncepcja u kobiet i mężczyzn
Kobiety w wieku rozrodczym muszą stosować wysoce skuteczną metodę antykoncepcji (np. hormonalne, niezawierające estrogenów środki antykoncepcyjne podawane doustnie, we wstrzyknięciach lub w postaci implantów, środki antykoncepcyjne zawierające progesteron, operacja usunięcia macicy, podwiązanie jajowodów, całkowite powstrzymanie się od stosunków płciowych, metody w postaci bariery mechanicznej, wkładki wewnątrzmaciczne i (lub) sterylizacja kobiet/mężczyzn) w czasie przyjmowania ewerolimusu i maksymalnie przez 8 tygodniu po zakończeniu leczenia. W przypadku mężczyzn nie ma przeciwwskazań do poczęcia dziecka w trakcie leczenia ewerolimusem.
Ciąża
Brak wystarczających danych dotyczących stosowania ewerolimusu u kobiet w ciąży. W badaniach na zwierzętach wykazano szkodliwy wpływ na rozrodczość, w tym na zarodek i płód (patrz punkt 5.3). Potencjalne zagrożenie dla człowieka nie jest znane.
Nie zaleca się stosowania ewerolimusu w czasie ciąży ani u kobiet w wieku rozrodczym, które nie stosują
antykoncepcji.
Karmienie piersią
Nie wiadomo, czy ewerolimus przenika do mleka kobiet karmiących. Jednak u szczurów ewerolimus i (lub) jego metabolity łatwo przenikały do mleka samic (patrz punkt 5.3). Dlatego kobiety przyjmujące ewerolimus nie powinny karmić piersią w trakcie leczenia i przez 2 tygodnie po przyjęciu ostatniej dawki leku.
Płodność
Nie wiadomo, czy ewerolimus może powodować niepłodność u mężczyzn i kobiet, jednak u kobiet
obserwowano brak miesiączki (wtórny brak miesiączki i inne nieprawidłowości cyklu miesięcznego) wraz z towarzyszącymi mu zaburzeniami równowagi hormonalnej (hormonu luteinizującego [LH]/hormonu folikulotropowego [FSH]). Na podstawie obserwacji nieklinicznych ustalono, że leczenie ewerolimusem może mieć niekorzystny wpływ na płodność u mężczyzn i kobiet (patrz punkt 5.3).
Produkt leczniczy Everolimus Mylan wywiera niewielki lub umiarkowany wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn. Pacjentom należy zalecić zachowanie ostrożności podczas prowadzenia pojazdów lub obsługiwania maszyn w przypadku wystąpienia uczucia zmęczenia w trakcie leczenia produktem leczniczym Everolimus Mylan.
Podsumowanie profilu bezpieczeństwa
Profil bezpieczeństwa sporządzono w oparciu o skumulowane dane zebrane od 2879 pacjentów leczonych ewerolimusem w jedenastu badaniach klinicznych, w tym w pięciu randomizowanych, podwójnie zaślepionych badaniach fazy III z grupą kontrolną placebo i sześciu prowadzonych metodą otwartej próby badaniach fazy I i II dotyczących stosowania leku z zatwierdzonych wskazań.
Najczęstszymi działaniami niepożądanymi (częstość występowania ≥1/10) zidentyfikowanymi na podstawie skumulowanych danych dotyczących bezpieczeństwa były (w kolejności od najczęściej do najrzadziej występujących): zapalenie jamy ustnej, wysypka, zmęczenie, biegunka, zakażenia, nudności, zmniejszenie łaknienia, niedokrwistość, zaburzenia smaku, zapalenie płuc, obrzęki obwodowe, hiperglikemia, osłabienie, świąd, zmniejszenie masy ciała, hipercholesterolemia, krwawienia z nosa, kaszel i ból głowy.
Najczęstsze działania niepożądane stopnia 3-4 (częstość występowania od ≥1/100 do <1/10) to: zapalenie jamy ustnej, niedokrwistość, hiperglikemia, zakażenia, zmęczenie, biegunka, zapalenie płuc, osłabienie, trombocytopenia, neutropenia, duszność, białkomocz, limfopenia, krwotoki, hipofosfatemia, wysypka, nadciśnienie, zapalenie płuc, wzrost aktywności aminotransferazy alaninowej (ALT), wzrost aktywności aminotransferazy asparaginianowej (AST) i cukrzyca. Nasilenie działań niepożądanych sklasyfikowano według skali toksyczności CTCAE w wersji 3.0 i 4.03.
Tabelaryczne zestawienie działań niepożądanych
W Tabeli 3 przedstawiono kategorie częstości występowania działań niepożądanych zgłoszonych w łącznej analizie danych uwzględnionych w zestawieniu dotyczącym bezpieczeństwa. Działania niepożądane wymieniono zgodnie z klasyfikacją układów i narządów MedDRA oraz według kategorii częstości występowania. Kategorie częstości występowania zostały określone w sposób następujący: bardzo często (≥1/10); często (≥1/100 do <1/10); niezbyt często (≥1/1000 do <1/100); rzadko (≥1/10 000 do <1/1000); bardzo rzadko (<1/10 000). W obrębie każdej grupy o określonej częstości występowania działania niepożądane są wymienione zgodnie ze zmniejszającym się nasileniem.
Tabela 3 Działania niepożądane zgłoszone w badaniach klinicznych
Zakażenia i zarażenia pasożytnicze | |
Bardzo często | Zakażeniaa * |
Zaburzenia krwi i układu chłonnego | |
Bardzo często | Niedokrwistość |
Często | Małopłytkowość, neutropenia, leukopenia, limfopenia |
Niezbyt często | Pancytopenia |
Rzadko | Wybiórcza aplazja czerwonokrwinkowa |
Zaburzenia układu immunologicznego | |
Niezbyt często | Nadwrażliwość |
Zaburzenia metabolizmu i odżywiania | |
Bardzo często | Zmniejszenie łaknienia (apetytu), hiperglikemia, hipercholesterolemia |
Często | Hipertriglicerydemia, hipofosfatemia, cukrzyca, hiperlipidemia, hipokaliemia, odwodnienie, hipokalcemia |
Zaburzenia psychiczne | |
Często | Bezsenność |
Zaburzenia układu nerwowego | |
Bardzo często | Zaburzenia smaku, ból głowy |
Niezbyt często | Utrata odczuwania smaku |
Zaburzenia oka | |
Często | Obrzęk powiek |
Niezbyt często | Zapalenie spojówek |
Zaburzenia serca | |
Niezbyt często | Zastoinowa niewydolność serca |
Zaburzenia naczyniowe | |
Często | Krwotokb, nadciśnienie |
Niezbyt często | Nagłe zaczerwienienie twarzy, zakrzepica żył głębokich |
Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia | |
Bardzo często | Zapalenie płuc c, krwawienie z nosa, kaszel |
Często | Duszność |
Niezbyt często | Krwioplucie, zatorowość płucna |
Rzadko | Zespół ostrej niewydolności oddechowej |
Zaburzenia żołądka i jelit | |
Bardzo często | Zapalenie jamy ustnej d, biegunka, nudności |
Często | Wymioty, suchość jamy ustnej, ból brzucha, zapalenie błon śluzowych, ból jamy ustnej, niestrawność, zaburzenia połykania |
Zaburzenia wątroby i dróg żółciowych | |
Często | Zwiększenie aktywności aminotransferazy alaninowej, zwiększenie aktywności aminotransferazy asparaginianowej |
Zaburzenia skóry i tkanki podskórnej | |
Bardzo często | Wysypka, świąd |
Często | Suchość skóry, zaburzenia paznokci, łagodne łysienie, trądzik, rumień, łamliwość paznokci, zespół ręka-stopa, łuszczenie się skóry, zmiany skórne |
Rzadko | Obrzęk naczynioruchowy* |
Zaburzenia mięśniowo-szkieletowe i tkanki łącznej | |
Często | Ból stawów |
Zaburzenia nerek i dróg moczowych | |
Często | Białkomocz*, wzrost stężenia kreatyniny we krwi, niewydolność nerek* |
Niezbyt często | Częstsze oddawania moczu w ciągu dnia, ostra niewydolność nerek* |
Zaburzenia układu rozrodczego i piersi | |
Często | Nieregularne miesiączki e |
Niezbyt często | Brak miesiączkie* |
Zaburzenia ogólne i stany w miejscu podania | |
Bardzo często | Zmęczenie, osłabienie, obrzęki obwodowe |
Często | Gorączka |
Niezbyt często | Ból w klatce piersiowej o etiologii pozasercowej, upośledzone gojenie ran |
Badania diagnostyczne | |
Bardzo często | Zmniejszenie masy ciała |
* Patrz także podpunkt „Opis wybranych działań niepożądanych” a Obejmuje wszystkie działania ujęte w kategorii „zakażenia i zarażenia pasożytnicze” klasyfikacji układów i narządów, w tym (często)zapalenie płuc, zakażenia układu moczowego; (niezbyt często) zapalenie oskrzeli, półpasiec, posocznicę, ropień i odosobnione przypadki zakażeń oportunistycznych [np. aspergilozę, kandydozę, zapalenie płuc wywołane przez Pneumocystis jirovecii (carinii) (pneumocystoza, PJP, PCP) oraz wirusowe zapalenie wątroby typu B (patrz także punkt 4.4)] i (rzadko) wirusowe zapalenie mięśnia sercowego b Obejmuje różnego rodzaju krwawienia z rozmaitych miejsc niewymienionych indywidualnie c Obejmuje (bardzo często) zapalenie płuc, (często) chorobę śródmiąższową płuc, nacieki w płucach i (rzadko) krwotok do pęcherzyków płucnych, toksyczne uszkodzenie płuc i zapalenie pęcherzyków płucnych d Obejmuje (bardzo często) zapalenie jamy ustnej, (często) aftowe zapalenie jamy ustnej, owrzodzenie ust i języka oraz (niezbyt często) ból języka, zapalenie języka e Częstość występowania określono na podstawie liczby kobiet w wieku od 10 do 55 lat w danych zbiorczych. | |
Opis wybranych działań niepożądanych
W badaniach klinicznych i spontanicznych zgłoszeniach w okresie po wprowadzeniu produktu leczniczego do obrotu stosowanie ewerolimusu wiązało się z ciężkimi przypadkami reaktywacji wirusowego zapalenia wątroby typu B, z przypadkami śmiertelnymi włącznie. Reaktywacja zakażenia jest zdarzeniem przewidywanym w okresach immunosupresji.
W badaniach klinicznych i spontanicznych zgłoszeniach w okresie po wprowadzeniu produktu leczniczego do obrotu stosowanie ewerolimusu wiązało się z występowaniem niewydolności nerek (z przypadkami śmiertelnymi włącznie) i białkomoczu. Zaleca się monitorowanie czynności nerek (patrz punkt 4.4).
W badaniach klinicznych i spontanicznych zgłoszeniach w okresie po wprowadzeniu produktu leczniczego do obrotu stosowanie ewerolimusu wiązało się z przypadkami ustania miesiączki (wtórny brak miesiączki i inne nieprawidłowości cyklu miesięcznego).
W badaniach klinicznych i spontanicznych zgłoszeniach w okresie po wprowadzeniu produktu leczniczego do obrotu stosowanie ewerolimusu wiązało się z przypadkami pneumocytozowego zapalenia płuc wywołanego przez Pneumocystis jirovecii (carinii) (PJP, PCP), czasami ze skutkiem śmiertelnym (patrz punkt 4.4).
W badaniach klinicznych i spontanicznych zgłoszeniach w okresie po wprowadzeniu produktu leczniczego do obrotu donoszono o przypadkach obrzęku naczynioruchowego u osób stosujących jednocześnie inhibitory ACE i ich niestosujących (patrz punkt 4.4).
Pacjenci w podeszłym wieku
W zestawieniu danych dotyczących bezpieczeństwa 37% pacjentów leczonych ewerolimusem stanowiły osoby w wieku ≥65 lat. Liczba osób z działaniami niepożądanymi prowadzącymi do rezygnacji z przyjmowania produktu leczniczego była większa w grupie pacjentów w wieku ≥65 lat (20% w porównaniu z 13%). Najczęstszymi działaniami niepożądanymi prowadzącymi do rezygnacji z leczenia były: zapalenie tkanki płucnej (w tym śródmiąższowa choroba płuc), zapalenie jamy ustnej, zmęczenie i duszność.
Zgłaszanie podejrzewanych działań niepożądanych
Po dopuszczeniu produktu leczniczego do obrotu istotne jest zgłaszanie podejrzewanych działań niepożądanych. Umożliwia to nieprzerwane monitorowanie stosunku korzyści do ryzyka stosowania produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem Departamentu Monitorowania Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych
Aleje Jerozolimskie 181C 02-222 Warszawa
Tel.:+48 22 49 21 301
Faks:+48 22 49 21 309, e-mail: ndl@urpl.gov.pl
Działania niepożądane można zgłaszać również podmiotowi odpowiedzialnemu.
Doświadczenia związane z przedawkowaniem u ludzi są bardzo ograniczone. Po podawaniu pojedynczej dawki do 70 mg obserwowano zadowalającą tolerancję. W przypadku przedawkowania należy zastosować ogólne środki wspomagające.
Grupa farmakoterapeutyczna: leki przeciwnowotworowe, inne leki przeciwnowotworowe, inhibitory kinazy
białkowej, kod ATC: L01XE10
Mechanizm działania
Ewerolimus jest selektywnym inhibitorem mTOR (ssacze białko docelowe dla rapamycyny). mTOR jest najważniejszą kinazą serynowo-treoninową, której aktywność jest zwiększona w wielu nowotworach u ludzi. Ewerolimus wiąże się z wewnątrzkomórkowym białkiem FKBP-12, tworząc kompleks hamujący aktywność kompleksu 1 mTOR (mTORC1). Zahamowanie szlaku sygnałowego mTORC1 powoduje zakłócenie procesu translacji i syntezy białek w wyniku zmniejszenia aktywności rybosomalnej kinazy białkowej S6 (S6K1) oraz białka wiążącego czynnik inicjujący elongację translacji w komórkach eukariotycznych typu 1 (ang. eukaryotic elongation factor 4E-binding protein, 4EBP-1), które regulują aktywność białek uczestniczących w cyklu komórkowym, angiogenezie i glikolizie. Sądzi się, że S6K1 bierze udział w fosforylacji domeny 1 warunkującej funkcję aktywacyjną receptora estrogenowego odpowiedzialnej za aktywację receptora niezależną od ligandu. Ewerolimus zmniejsza stężenie czynnika wzrostu śródbłonka naczyniowego (ang. Vascular endothelial growth factor, VEGF), który nasila proces angiogenezy w tkance nowotworowej. Ewerolimus jest silnym inhibitorem wzrostu i proliferacji komórek nowotworowych, komórek śródbłonka, fibroblastów oraz komórek mięśni gładkich naczyń krwionośnych. Wykazano także, że hamuje proces glikolizy w guzach litych w warunkach in vitro i in vivo.
Skuteczność kliniczna i bezpieczeństwo stosowania
Zaawansowany rak piersi z ekspresją receptora hormonalnego
BOLERO-2 (badanie CRAD001Y2301), czyli wieloośrodkowe, randomizowane, podwójnie zaślepione badanie fazy III dotyczące porównania stosowania ewerolimusu łącznie z eksemestanem ze stosowaniem placebo łącznie z eksemestanem, przeprowadzono u kobiet po menopauzie z zaawansowanym rakiem piersi z dodatnią ekspresją receptora estrogenowego i ujemną ekspresją genu HER2/neu, u których nastąpiła wznowa lub progresja choroby po wcześniejszej terapii letrozolem lub anastrozolem. Randomizację stratyfikowano w zależności od potwierdzonej wrażliwości na wcześniejsze leczenie hormonalne oraz obecności przerzutów w narządach wewnętrznych. Wrażliwość na wcześniejsze leczenie hormonalne zdefiniowano jako (1) udokumentowaną korzyść kliniczną (odpowiedź całkowita [CR], odpowiedź częściowa [PR], stabilizacja choroby na ≥24 tygodnie) w trakcie stosowania co najmniej jednego schematu hormonoterapii w zaawansowanych zmianach nowotworowych lub (2) co najmniej 24 miesiące uzupełniającej hormonoterapii przed wykazaniem wznowy.
Pierwszoplanowym punktem końcowym w tym badaniu był czas przeżycia bez progresji choroby (ang. progression-free survival, PFS) ustalony przez badacza (badania radiologiczne oceniane lokalnie) na podstawie kryteriów oceny odpowiedzi na leczenie w guzach litych (ang. Response Evaluation Criteria in Solid Tumors, RECIST). Pomocnicze analizy PFS oparto na niezależnej centralnej ocenie radiologicznej.
Drugoplanowe punkty końcowe obejmowały całkowity czas przeżycia (ang. overall survival, OS), wskaźnik odpowiedzi obiektywnych, wskaźnik korzyści klinicznej, bezpieczeństwo leczenia, zmianę jakości życia (QoL) oraz czas liczony do momentu stwierdzenia pogorszenia sprawności ogólnej (wydolności) ocenianej według kryteriów ECOG (ang. Eastern Cooperative Oncology Group).
Łacznie724 pacjentek zrandomizowano w stosunku 2:1 do grupy leczonej ewerolimusem (10 mg na dobę) stosowanym w skojarzeniu z eksemestanem (25 mg na dobę) (n=485) lub do grupy otrzymującej placebo w skojarzeniu z eksemestanem (25 mg na dobę) (n=239). W momencie przeprowadzania analizy końcowej OS mediana czasu leczenia ewerolimusem wynosiła 24,0 tygodnie (zakres 1,0-199,1 tygodnia). Mediana czasu leczenia ewerolimusem była dłuższa w grupie leczonej ewerolimusem stosowanym w skojarzeniu z eksemestanem i wynosiła 29,5 tygodnia (1,0-199,1) w porównaniu z medianą 14,1 tygodnia (1,0-156,0) w grupie otrzymującej placebo w skojarzeniu z eksemestanem.
Wyniki dotyczące skuteczności dla pierwszoplanowego punktu końcowego uzyskano w końcowej analizie PFS (patrz Tabela 4 i Rycina 1). U pacjentek z grupy leczonej ewerolimusem stosowanym w skojarzeniu z eksemestanem nie zamieniano placebo na ewerolimus po wykazaniu progresji choroby.
Tabela 4 Wyniki oceny skuteczności w badaniu BOLERO-2
Analiza | Ewerolimusa n=485 | Placeboa n=239 | Czynnik ryzyka | Wartość p |
Mediana czasu przeżycia bez progresji choroby (miesiące) (95% CI) | ||||
Analiza radiologiczna przeprowadzona przez badacza | 7,8 (od 6,9 do 8,5) | 3,2 (od 2,8 do 4,1) | 0,45 (od 0,38 do 0,54) | < 0,0001 |
Niezależna analiza radiologiczna | 11,0 (od 9,7 do 15,0) | 4,1 (od 2,9 do 5,6) | 0,38 (od 0,31 do 0,48) | < 0,0001 |
Mediana całkowitego czasu przeżycia (miesiące) (95% CI) | ||||
Mediana całkowitego czasu przeżycia | 31,0 (28,0 – 34,6) | 26,6 (22,6 – 33,1) | 0,89 (0,73 – 1,10) | 0,1426 |
Najlepsza całościowa odpowiedź na leczenie (%) (95% CI) | ||||
Odsetek obiektywnych odpowiedzi na leczenieb | 12,6% (od 9,8 do 15,9) | 1,7% (od 0,5 do 4,2) | nie dot.d | <0,0001e |
Wskaźnik korzyści klinicznejc | 51,3% (od 46,8 do 55,9) | 26,4% (od 20,9 do 32,4) | nie dot.d | <0,0001e |
Rycina 1 Krzywe Kaplana-Meiera dla czasu przeżycia bez progresji choroby w badaniu BOLERO-2 (ocena radiologiczna przeprowadzana przez badacza)
Czas (tygodnie) Ewerolimus Placebo
Czas (tygodnie)
Liczba pacjentów
Współczynnik ryzyka = 0,45
95% CI [0,38; 0,54]
Wartość p w teście log-rank: <0,0001 Mediany Kaplana-Meiera
Ewerolimus 10 mg + eksemestan: 7,82
miesiąca
Placebo + eksemestan: 3,19 miesiąca
Terminy ocenzurowania danych
Ewerolimus 10 mg + eksemestan (n/N = 310/485)
Placebo + eksemestan (n/N = 200/239)
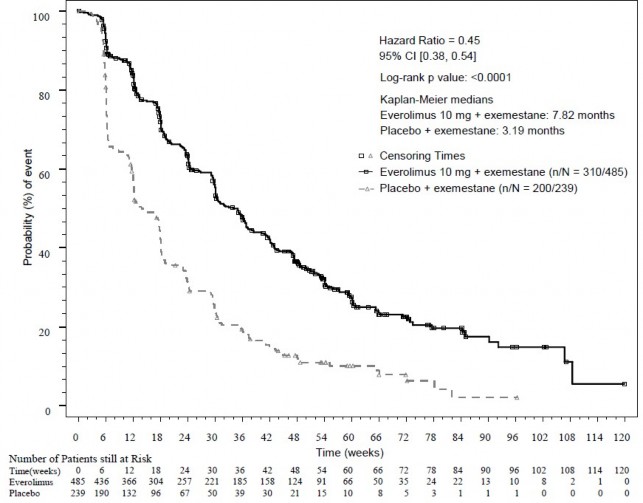
Prawdopodobieństwo (%)
Szacunkowy wpływ leczenia na PFS potwierdziły wyniki zaplanowanej analizy PFS w podgrupach według oceny badacza. We wszystkich analizowanych podgrupach (wyodrębnionych według wieku, wrażliwości na wcześniejszą terapię hormonalną, liczby zajętych narządów, obecności wyłącznie zmian w kościach w punkcie wyjścia oraz obecności przerzutów w narządach wewnętrznych, a także głównych cech demograficznych i czynników prognostycznych) stwierdzono korzystny wpływ leczenia skojarzonego ewerolimusem i eksemestanem, przy czym szacunkowy współczynnik ryzyka w porównaniu z leczeniem skojarzonym placebo i eksemestanem wahał się w zakresie od 0,25 do 0,60.
W obydwu grupach leczenia nie odnotowano żadnych różnic dotyczących czasu liczonego do momentu wykazania pogorszenia o ≥5% wyników oceny ogólnej i oceny czynnościowej w skali QLQ-C30.
BOLERO-6 (badanie CRAD001Y2201), trójramienne, randomizowane, otwarte badanie II fazy, oceniające ewerolimus w skojarzeniu z eksemestanem w porównaniu z monoterapią ewerolimusem i w porównaniu z kapecytabiną w leczeniu kobiet po menopauzie z miejscowo zaawansowanym, nawrotowym lub rozsianym rakiem piersi z ekspresją receptorów estrogenowych, bez nadekspresji HER2/neu, po wystąpieniu wznowy lub progresji w trakcie wcześniejszego leczenia letrozolem lub anastrozolem.
Głównym celem badania było oszacowanie HR dla PFS po zastosowaniu leczenia skojarzonego ewerolimusem z eksemestanem w porównaniu z samym ewerolimusem. Najważniejszym drugorzędowym celem badania było oszacowanie HR dla PFS po zastosowaniu leczenia skojarzonego ewerolimusem z eksemestanem w porównaniu z kapecytabiną.
Inne drugorzędowe cele badania obejmowały ocenę OS, odsetka obiektywnych odpowiedzi, odsetka korzyści klinicznej, bezpieczeństwa stosowania, czasu do pogorszenia stanu sprawności wg ECOG, czasu do pogorszenia jakości życia oraz satysfakcji z leczenia (TSQM). Nie planowano przeprowadzenia formalnych porównań statystycznych.
Łącznie 309 pacjentek zostało losowo przydzielonych w stosunku 1:1:1 do grupy otrzymującej leczenie skojarzone ewerolimusem (w dawce 10 mg na dobę) z eksemestanem (w dawce 25 mg na dobę) (n=104), samym ewerolimusem (10 mg na dobę) (n=103) lub kapecytabiną (w dawce 1250 mg/m2 pc. dwa razy na dobę przez 2 tygodnie, po których następował jeden tydzień przerwy, w cyklach trwających 3 tygodnie) (n=102). W chwili zakończenia zbierania danych mediana czasu trwania leczenia wyniosła 27,5 tygodnia (zakres: 2,0-165,7) w grupie otrzymującej ewerolimus w skojarzeniu z eksemestanem, 20 tygodni (1,3-145,0) w grupie otrzymującej ewerolimus i 26,7 tygodnia (1,4-177,1) w grupie otrzymującej kapecytabinę.
Wyniki ostatecznej analizy PFS przy 154 zdarzeniach PFS obserwowanych w oparciu o lokalną ocenę badacza wykazała szacunkową wartość HR = 0,74 (90% CI: 0,57; 0,97) na korzyść grupy otrzymującej leczenie skojarzone ewerolimusem z eksemestanem w porównaniu z grupą otrzymującą ewerolimus. Mediana PFS wyniosła odpowiednio 8,4 miesiąca (90% CI: 6,6; 9,7) i 6,8 miesiąca (90% CI: 5,5; 7,2).
Rycina 2 Krzywe Kaplana-Meiera dla przeżycia wolnego od progresji choroby w badaniu BOLERO-6 (ocena wyniku badania radiologicznego przeprowadzona przez badacza)
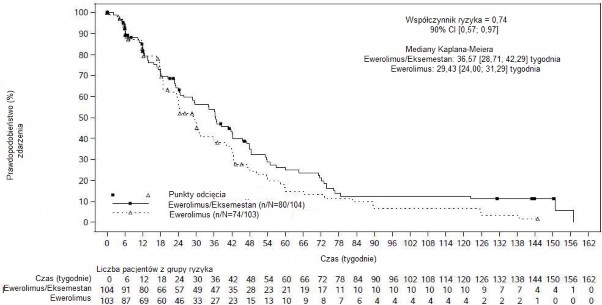
Różnice liczbowe obserwowano w odniesieniu do najważniejszego drugorzędowego punktu końcowego PFS na korzyść kapecytabiny w porównaniu z grupą leczenia skojarzonego ewerolimusem z eksemestanem. Po uwzględnieniu łącznie 148 zdarzeń PFS szacunkowa wartość HR wyniosła 1,26 (90% CI: 0,96; 1,66).
Wyniki dotyczące drugorzędowego punktu końcowego OS nie były spójne z pierwszorzędowym punktem końcowym PFS i obserwowano tendencję na korzyść grupy otrzymującej sam ewerolimus. Szacunkowa wartość HR wyniosła 1,27 (90% CI: 0,95; 1,70) dla porównania OS w grupie otrzymującej sam ewerolimus z grupą leczenia skojarzonego ewerolimusem z eksemestanem. Szacunkowa wartość HR dla porównania OS w grupie otrzymującej leczenie skojarzone ewerolimus z eksemestanem z grupą otrzymującą kapecytabinę wyniosła 1,33 (90% CI: 0,99; 1,79).
Zaawansowane guzy neuroendokrynne wywodzące się z trzustki (pNET)
W badaniu RADIANT-3 (badanie CRAD001C2324), czyli wieloośrodkowym, randomizowanym, podwójnie zaślepionym badaniu fazy III dotyczącym porównania stosowania ewerolimusu łącznie z najlepszym leczeniem
objawowym (ang. best supportive care, BSC) ze stosowaniem placebo łącznie z najlepszym leczeniem objawowym u pacjentów z zaawansowanymi nowotworami neuroendokrynnymi trzustki, wykazano statystycznie istotnie większą w stosunku do placebo korzyść kliniczną związaną z leczeniem ewerolimusem w postaci 2,4- krotnego wydłużenia mediany czasu przeżycia bez progresji choroby (PFS) (11,04 miesiąca w porównaniu z 4,6 miesiąca), (HR 0,35; 95% CI: 0,27-0,45; p<0,0001)(patrz Tabela 5 i Rycina 3).
W badaniu RADIANT-3 uczestniczyli pacjenci z dobrze i średnio zróżnicowanymi zaawansowanymi nowotworami neuroendokrynnymi trzustki, u których w ciągu ostatnich 12 miesięcy nastąpiła progresja choroby. W ramach najlepszego leczenia objawowego dozwolone było stosowanie analogów somatostatyny.
Pierwszoplanowym punktem końcowym w tym badaniu był czas przeżycia bez progresji choroby (PFS) oceniany według kryteriów odpowiedzi na leczenie w guzach litych (ang. Response Evaluation Criteria in Solid Tumors, RECIST). Po potwierdzeniu progresji w badaniach radiologicznych badacz mógł ujawnić leczenie stosowane przez pacjentów. Następnie osoby randomizowane do grupy otrzymującej placebo mogły przyjmować ewerolimus metodą otwartej próby.
Drugoplanowymi punktami końcowymi były: bezpieczeństwo, odsetek odpowiedzi obiektywnych, czas utrzymywania się odpowiedzi na leczenie i całkowity czas przeżycia (OS).
Ogółem 410 pacjentów zrandomizowano w stosunku 1:1 do grupy leczonej ewerolimusem w dawce 10 mg na dobę (n=207) lub do grupy otrzymującej placebo (n=203). Cechy demograficzne były dobrze zrównoważone (mediana wieku 58 lat, 55% mężczyzn, 78,5% osób rasy białej). Pięćdziesiąt osiem procent pacjentów w obu grupach leczenia stosowało wcześniej leczenie układowe. Mediana czasu leczenia metodą ślepej próby wynosiła 37,8 tygodnia (zakres 1,1-129,9 tygodnia) w przypadku pacjentów otrzymujących ewerolimus i 16,1 tygodnia (zakres 0,4-147,0 tygodni) w przypadku osób otrzymujących placebo.
Po wykazaniu progresji choroby lub po odślepieniu badania u 172 spośród 203 pacjentów (84,7%) randomizowanych początkowo do grupy placebo leczenie zmieniono na ewerolimus stosowany metodą otwartej próby. Mediana czasu leczenia metodą otwartej próby u wszystkich pacjentów wyniosła 47,7 tygodnia; 67,1 tygodnia w grupie 53 pacjentów randomizowanych do leczenia ewerolimusem, u których leczenie zmieniono na ewerolimus stosowany metodą otwartej próby i 44,1 tygodnia w grupie 172 pacjentów randomizowanych do leczenia placebo, u których leczenie zmieniono na ewerolimus stosowany metodą otwartej próby.
Tabela 5 Wyniki oceny skuteczności w badaniu RADIANT-3
Populacja | Ewerolimus n=207 | Placebo n=203 | Współczynnik ryzyka (95% CI) | Wartość p |
Mediana czasu przeżycia bez progresji choroby (miesiące) (95% CI) | ||||
Analiza radiologiczna przeprowadzona przez | 11,04 (8,41; 13,86) | 4,60 (3,06; 5,39) | 0,35 (0,27; 0,45) | < 0,0001 |
Niezależna analiza radiologiczna | 13,67 (11,17; 18,79) | 5,68 (5,39; 8,31) | 0,38 (0,28; 0,51) | < 0,0001 |
Mediana całkowitego czasu przeżycia (miesiące) (95% CI) | ||||
Mediana całkowitego czasu przeżycia | 44,02 (35,61; 51,75) | 37,68 (29,14; 45,77) | 0,94 (0,73; 1,20) | 0,300 |
Rycina 3 Krzywe Kaplana-Meiera dla czasu przeżycia bez progresji choroby w badaniu RADIANT-3 (ocena radiologiczna przeprowadzana przez badacza)
bo: 4,60 miesiąca
Współczynnik ryzyka = 0,35
95% CI [0,27; 0,45]
Wartość p w teście log- rank: <0,001
Mediany Kaplana-Meiera Ewerolimus: 11,04 miesiąca Place Terminy
o: 4,60 miesiąca
ocenzurowania danych
Ewerolimus (n=207) Placebo (n=203)
Prawdopodobieństw
Czas (miesiące)
Ewerolimus Placebo
Współczynnik ryzyka = 0,35
95% CI [0,27; 0,45]
Wartość p w teście log-rank:
<0,001
Mediany Kaplana-Meiera
Ewerolimus: 11,04 miesiąca
Placeb
Terminy ocenzurowania danych
Ewerolimus (n=207) Placebo (n=203)
Liczba pacjentów pozostających w grupie ryzyka
Ewerolimus Placebo
Czas (miesiące)
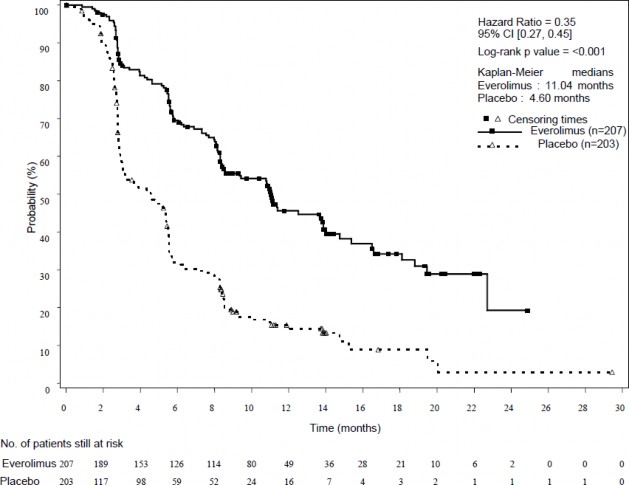
Prawdopodobieństwo (%)
Zaawansowane guzy neuroendokrynne wywodzące się z przewodu pokarmowego lub płuc
RADIANT-4 (badanie CRAD001T2302), czyli wieloośrodkowe, randomizowane, podwójnie zaślepione badanie fazy III dotyczące porównania stosowania ewerolimusu łącznie z najlepszym leczeniem objawowym ze stosowaniem placebo łącznie z najlepszym leczeniem objawowym, przeprowadzono z udziałem pacjentów z zaawansowanymi, dobrze zróżnicowanymi (stopnień złośliwości 1 lub 2) guzami neuroendokrynnymi wywodzącymi się z przewodu pokarmowego lub z płuc niemającymi charakteru czynnościowego bez zespołu rakowiaka w wywiadzie i bez czynnych objawów związanych z zespołem rakowiaka.
Pierwszoplanowym punktem końcowym w tym badaniu był czas przeżycia bez progresji choroby (PFS) ustalony według kryteriów oceny odpowiedzi na leczenie w guzach litych (ang. Response Evaluation Criteria in Solid Tumors, RECIST) na podstawie niezależnej oceny radiologicznej. Pomocniczą analizę PFS przeprowadzono w oparciu o lokalną ocenę badacza. Drugoplanowe punkty końcowe obejmowały całkowity czas przeżycia (OS), wskaźnik odpowiedzi na leczenie, wskaźnik kontroli choroby, bezpieczeństwo leczenia, zmianę jakości życia (FACT-G) oraz czas liczony do momentu stwierdzenia pogorszenia sprawności ogólnej (wydolności) ocenianej według kryteriów Światowej Organizacji Zdrowia (WHO).
302 pacjentów łącznie zrandomizowano w stosunku 2:1 do grupy leczonej ewerolimusem (10 mg na dobę) (n=205) lub do grupy otrzymującej placebo (n=97). Cechy demograficzne i cechy choroby były na ogół zrównoważone (mediana wieku 63 lat [zakres od 22 do 86 lat], 76% osób rasy białej, stosowanie analogu somatostatyny [SSA] w wywiadzie). Mediana czasu leczenia metodą ślepej próby wynosiła 40,4 tygodnia w przypadku pacjentów otrzymujących ewerolimus i 19,6 tygodnia w przypadku osób otrzymujących placebo. U pacjentów z grupy otrzymującej placebo nie zamieniano leczenia na ewerolimus po wykazaniu progresji choroby.
Wyniki dotyczące skuteczności dla pierwszoplanowego punktu końcowego uzyskano w końcowej analizie PFS
(patrz Tabela 6 i Rycina 4).
Tabela 6 Wyniki oceny czasu przeżycia bez progresji choroby w badaniu RADIANT-4
Populacja | Ewerolimus n=205 | Placebo n=97 | Współczynnik ryzyka (95% | Wartość pa |
Mediana czasu przeżycia bez progresji choroby (miesiące) (95% CI) | ||||
Niezależna analiza radiologiczna | 11,01 (9,2; 13,3) | 3,91 (3,6; 7,4) | 0,48 (0,35; 0,67) | < 0,0001 |
Analiza radiologiczna przeprowadzona przez badacza | 13,96 (11,2; 17,7) | 5,45 (3,7; 7,4) | 0,39 (0,28; 0,54) | < 0,0001 |
a Wartość p jednostronna uzyskana w stratyfikowanym teście log-rank | ||||
Liczba pacjentów pozostających w grupie ryzyka
Czas (tygodnie) Ewerolimus Placebo
Czas (miesiące)
Punkty ucięcia
Everolimus + najlepsze leczenie objawowe (n/N = 113/205) Placebo + najlepsze leczenie objawowe (n/N = 65/97)
Współczynnik ryzyka = 0,48
95% CI [0,35; 0,67]
Mediany Kaplana-Meiera
Ewerolimus + najlepsze leczenie objawowe:
11,01 [9,23;13,31] miesiąca
Placebo + najlepsze leczenie objawowe: 3,91
[3,58;7,43] miesiąca
Wartość p w teście log-rank: <0,001
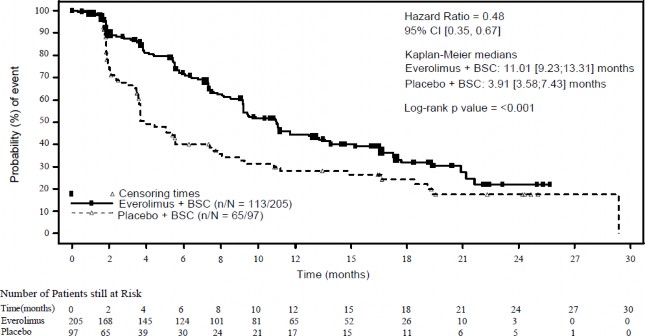
Prawdopodobieństwo (%)
Rycina 4 Krzywe Kaplana-Meiera dla czasu przeżycia bez progresji choroby w badaniu RADIANT-4 (niezależna ocena radiologiczna)
W analizach pomocniczych korzystny wpływ leczenia obserwowano we wszystkich podgrupach, z wyjątkiem podgrupy pacjentów, u których guz pierwotny umiejscowiony był w jelicie krętym (jelito kręte: HR=1,22 [95% CI: od 0,56 do 2,65]; Poza jelitem krętym: HR=0,34 [95% CI: od 0,22 do 0,54]; Płuco: HR=0,43 [95% CI: od 0,24 do 0,79] (patrz Rycina 5).
Wiek
Wynik oceny sprawności wg kryteriów WHO Wcześniejsze leczenie SSA Wcześniejsza chemioterapia
Umiejscowienie guza pierwotnego
Klasyfikacja stopnia złośliwości guza
Masa guza wątroby
Wyjściowe stężenie
CgA
Wyjściowe stężenie
NSE
Ewerolimus + najlepsze leczenie objawowe Placebo + najlepsze leczenie objawowe
Na korzyść
Wszyscy (N=302)
<65 lat (N=159)
≥65 lat (N=143)
0 (N=216)
1 (N=86) Tak (N=157) Nie (N=145)
Tak (N=77) Nie (N=225)
Płuco (N=90) Jelito kręte (N=71)
Poza jelitem krętym* (N=141)
Stopień 1 (N=194)
Stopień 2 (N=107)
≤10% (N=228)
>10% (N=72)
>2xGGN (N=139)
≤2xGGN (N=138)
>GGN (N=87)
≤GGN (N=188)
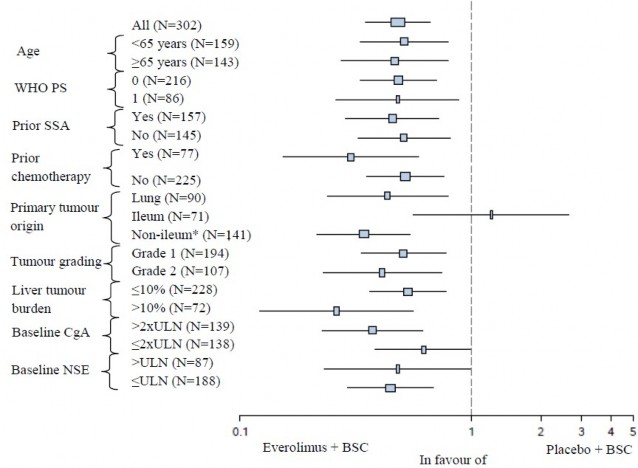
Rycina 5 Wyniki oceny czasu przeżycia bez progresji choroby w określonych z góry podgrupach pacjentów (niezależna ocena radiologiczna) w badaniu RADIANT-4
*Poza jelitem krętym: żołądek, okrężnica, odbytnica, wyrostek robaczkowy, jelito ślepe, dwunastnica, jelito czcze, rak o
nieznanym umiejscowieniu guza pierwotnego oraz o innym umiejscowieniu w przewodzie pokarmowym GGN: Górna granica normy
CgA: chromogranina A
NSE: swoista enolaza neuronowa
Współczynnik ryzyka (95% CI) z modelu Coxa ze stratyfikacją
Wyniki zaplanowanej z góry międzyokresowej analizy OS po stwierdzeniu 101 zgonów (ze 191 wymaganych do analizy końcowej) i po 33 miesiącach obserwacji kontrolnej były korzystniejsze w grupie leczenia ewerolimusem; nie odnotowano jednak statystycznie istotnej różnicy OS (HR= 0,73 [95% CI: od 0,48 do 1,11; p=0,071]).
Nie stwierdzono różnicy czasu liczonego do momentu wykazania niewątpliwego pogorszenia wyniku oceny sprawności ogólnej wg kryteriów WHO (≥1 punkt) ani czasu liczonego do momentu definitywnego pogorszenia jakości życia (całkowity wynik w skali FACT-G ≥7 punktów) w dwóch ocenianych grupach leczenia.
Zaawansowany rak nerkowokomórkowy
RECORD-1 (badanie CRAD001C2240), czyli międzynarodowe, wieloośrodkowe, randomizowane, podwójnie zaślepione badanie fazy III dotyczące porównania stosowania ewerolimusu w dawce 10 mg na dobę i placebo, w każdym przypadku w skojarzeniu z najlepszym leczeniem objawowym, przeprowadzono z udziałem pacjentów chorych na raka nerkowokomórkowego z przerzutami, u których nastąpił postęp choroby w trakcie lub po leczeniu inhibitorami kinazy tyrozynowej receptora czynnika wzrostu śródbłonka naczyniowego (ang. Vascular endothelial growth factor receptor tyrosine kinaze inhibitor -VEGFR-TKI), (sunitynib, sorafenib lub sunitynib łącznie z sorafenibem). Dozwolone było również wcześniejsze leczenie bewacyzumabem i interferonem α. Pacjentów poddano stratyfikacji w zależności od wyniku oceny rokowania według kryteriów Memorial Sloan- Kettering Cancer Center (MSKCC) (grupa niskiego lub średniego lub wysokiego ryzyka) oraz stosowanej wcześniej terapii przeciwnowotworowej (1 lub2 leki z grupy VEGFR-TKI).
Pierwszoplanowym punktem końcowym był czas przeżycia bez progresji choroby potwierdzony według kryteriów odpowiedzi na leczenie w guzach litych (ang. Response Evaluation Criteria in Solid Tumours, RECIST) na podstawie niezależnej oceny centralnej przeprowadzonej w warunkach zaślepienia. Drugoplanowe punkty końcowe obejmowały: bezpieczeństwo, wskaźnik obiektywnych odpowiedzi na leczenie, całkowity czas przeżycia, objawy związane z chorobą i jakość życia. Po potwierdzeniu progresji w badaniach radiologicznych badacz mógł ujawnić leczenie stosowane przez pacjentów: osoby randomizowane do grupy otrzymującej placebo mogły następnie przyjmować ewerolimus w dawce 10 mg na dobę metodą otwartej próby. Niezależna komisja ds. monitorowania danych zaleciła zakończenie tego badania po przeprowadzeniu drugiej analizy międzyokresowej, ponieważ spełnione zostały wymagania dotyczące pierwszoplanowego punktu końcowego.
Ogółem 416 pacjentów zrandomizowano w stosunku 2:1 do grupy leczonej ewerolimusem (n=277) lub do grupy otrzymującej placebo (n=139). Cechy demograficzne były dobrze zrównoważone (średni wiek łącznie [61 lat; zakres 27-85 lat], 78% mężczyzn, 88% osób rasy białej, liczba wcześniejszych kursów leczenia VEGFR-TKI [1- 74%, 2-26%]). Mediana czasu leczenia metodą ślepej próby wynosiła 141 dni (zakres 19-451 dni) w przypadku pacjentów otrzymujących ewerolimus i 60 dni (zakres 21-295 dni) w przypadku osób otrzymujących placebo.
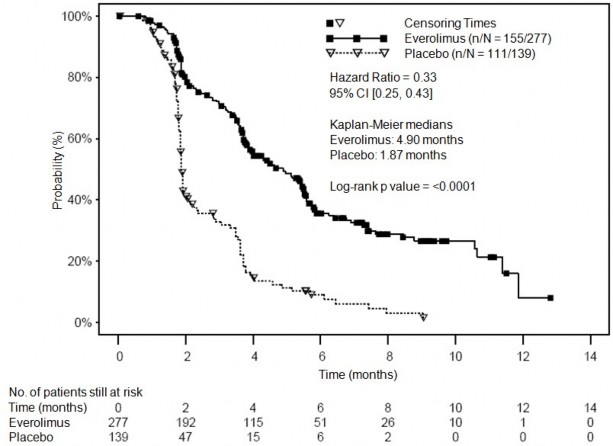
Ewerolimus był skuteczniejszy niż placebo w odniesieniu do pierwszoplanowego punktu końcowego, czyli czasu przeżycia bez progresji choroby, powodując statystycznie istotne zmniejszenie o 67% ryzyka progresji choroby lub zgonu (patrz Tabela 7 i Rycina 6).
Tabela 7 Wyniki oceny czasu przeżycia bez progresji choroby w badaniu RECORD-1
Populacja | n | Ewerolimus n=277 | Placebo n=139 | Współczynnik ryzyka (95%CI) | Wartość p |
Mediana czasu przeżycia bez progresji choroby (miesiące) | |||||
Analiza pierwszorzędowa | |||||
Wszyscy (niezależna | 416 | 4,9 | 1,9 | 0,33 | <0,0001a |
analiza centralna zaślepiona | (4,0-5,5) | (1,8-1,9) | (0,25-0,43) | ||
grupa pacjentów) | |||||
Analizy pomocnicze/czułości | |||||
Wszyscy (analiza | 416 | 5,5 | 1,9 | 0,32 | <0,0001a |
przeprowadzona lokalnie | (4,6-5,8) | (1,8-2,2) | (0,25-0,41) | ||
przez badacza) | |||||
Wynik oceny rokowania wg kryteriów MSKCC (niezależna analiza centralna zaślepiona grupa pacjentów) | |||||
Niskie ryzyko | 120 | 5,8 | 1,9 | 0,31 | < 0,0001 |
(4,0-7,4) | (1,9-2,8) | (0,19-0,50) | |||
Średnie ryzyko | 235 | 4,5 (3,8-5,5) | 1,8 (1,8-1,9) | 0,32 (0,22-0,44) | < 0,0001 |
Wysokie ryzyko | 61 | 3,6 (1,9-4,6) | 1,8 (1,8-3,6) | 0,44 (0,22-0,85) | 0,007 |
a Test log-rank ze stratyfikacją | |||||
Terminy ocenzurowania danych Ewerolimus (n/N = 155/277) Placebo (n/N = 111/139)
Współczynnik ryzyka = 0,33
95% CI [0,25; 0,43]
Mediany Kaplana-Meiera
Ewerolimus: 4,90 miesiąca
Placebo: 1,87 miesiąca
Wartość p w teście log-rank:
Liczba pacjentów Czas (miesiące) Ewerolimus
Placebo
Czas (miesiące)
Prawdopodobieństwo
Rycina 6 Krzywe Kaplana-Meiera dla czasu przeżycia bez progresji choroby w badaniu RECORD-1 (niezależna ocena centralna)
Wskaźnik PFS wynosił 36% w przypadku leczenia ewerolimusem i 9% w przypadku stosowania placebo.
Potwierdzoną obiektywną odpowiedź guza na leczenie wykazano u 5 pacjentów (2%) otrzymujących ewerolimus, natomiast w grupie pacjentów otrzymujących placebo nie stwierdzono żadnego takiego przypadku. Zatem korzystny wpływ na czas przeżycia bez progresji choroby dotyczy przede wszystkim osób, u których uzyskano stabilizację choroby (co odpowiada 67% osób z grupy leczonej ewerolimusem).
Nie stwierdzono statystycznie istotnej, zależnej od leczenia różnicy całkowitego czasu przeżycia (współczynnik ryzyka 0,87; przedział ufności: 0,65-1,17; p=0,177). Zmiana leczenia na ewerolimus podawany metodą otwartej próby po wykazaniu progresji choroby u pacjentów przydzielonych do grupy placebo udaremniła wykrycie jakiejkolwiek zależnej od leczenia różnicy całkowitego czasu przeżycia.
Inne badania
Najczęściej zgłaszanym działaniem niepożądanym występującym u pacjentów leczonych ewerolimusem jest zapalenie jamy ustnej (patrz punkty 4.4 i 4.8). W badaniu z pojedynczą grupą leczenia przeprowadzonym w okresie po wprowadzeniu produktu do obrotu u kobiet po menopauzie z zaawansowanym rakiem piersi (N=92) po rozpoczęciu leczenia ewerolimusem (10 mg na dobę) podawanym łącznie z eksemestanem (25 mg na dobę) pacjentki stosowały płukankę do ust w postaci bezalkoholowego roztworu doustnego zawierającego deksametazon w dawce 0,5 mg/5 ml (4 razy na dobę przez 8 pierwszych tygodni terapii) w celu zmniejszenia częstości występowania i nasilenia zapalenia jamy ustnej. Po 8 tygodniach częstość występowania zapalenia jamy ustnej stopnia ≥2 wynosiła 2,4% (n=2/85 pacjentek kwalifikujących się do oceny), czyli mniej niż w doniesieniach z przeszłości. Częstość występowania zapalenia jamy ustnej stopnia 1 wynosiła 18,8% (n=16/85) i nie zgłoszono żadnego przypadku zapalenia jamy ustnej stopnia 3 lub 4. Ogólny profil bezpieczeństwa w tym badaniu odpowiadał profilowi określonemu dla ewerolimusu stosowanego u pacjentów z nowotworami i ze stwardnieniem guzowatym, poza nieznacznie zwiększoną częstością występowania kandydozy jamy ustnej, którą zgłoszono u 2,2% (n=2/92) pacjentów.
Dzieci i młodzież
Europejska Agencja Leków uchyliła obowiązek dołączania wyników badań referencyjnego produktu leczniczego zawierającego ewerolimus we wszystkich podgrupach populacji dzieci i młodzieży z nowotworami neuroendokrynnymi trzustki, nowotworami neuroendokrynnych klatki piersiowej i z rakiem nerkowokomórkowego (stosowanie u dzieci i młodzieży, patrz punkt 4.2).
Wchłanianie
U pacjentów z zaawansowanymi guzami litymi maksymalne stężenie ewerolimusu (Cmax) osiągane jest średnio w ciągu 1 godziny po podawaniu leku w dawce 5 i 10 mg raz na dobę na czczo lub razem z lekką beztłuszczową przekąską. Wartość Cmax jest proporcjonalna do dawki w zakresie 5 i 10 mg. Ewerolimus jest substratem i umiarkowanie silnym inhibitorem PgP.
Wpływ pokarmu
U zdrowych osób pokarmy bogate w tłuszcz powodowały zmniejszenie ekspozycji ustrojowej na ewerolimus w dawce 10 mg (ocenianej na podstawie wartości AUC) o 22% i maksymalnego stężenia w osoczu Cmax o 54%. Pokarmy ubogotłuszczowe zmniejszały wartość AUC o 32%, a Cmax o 42%. Jednak pokarm nie miał wyraźnego wpływu na profil zależności stężenia od czasu po fazie wchłaniania.
Dystrybucja
Stosunek stężenia ewerolimusu we krwi do stężenia w osoczu, zależny od stężenia w zakresie dawek od 5 do 5000 ng/ml, wynosi od 17% do 73%. Około 20% stężenia ewerolimusu we krwi pełnej zawiera się w osoczu pacjentów z nowotworami leczonych ewerolimusem w dawce 10 mg na dobę. Wiązanie z białkami osocza wynosi około 74% zarówno u zdrowych osób, jak i pacjentów z umiarkowanie ciężkimi zaburzeniami czynności wątroby. U pacjentów z zaawansowanymi guzami litymi objętość dystrybucji Vd wynosiła 191 l dla kompartmentu centralnego i 517 l dla kompartmentu obwodowego.
Metabolizm
Ewerolimus jest substratem CYP3A4 i PgP. Po podaniu doustnym ewerolimus jest głównym związkiem obecnym we krwi. W ludzkiej krwi zidentyfikowano sześć głównych metabolitów ewerolimusu, m.in. trzy monohydroksylowe pochodne ewerolimusu, dwa produkty hydrolizy z otwartym pierścieniem i jeden produkt sprzęgania ewerolimusu z fosfatydylocholiną. Wymienione metabolity wykryto również u zwierząt w badaniach toksyczności. Wykazywały one aktywność około 100-krotnie mniejszą niż ewerolimus. W związku z tym uważa się, że to głównie ewerolimus jest odpowiedzialny za całą farmakologiczną aktywność związku.
Eliminacja
Średni klirens pozorny ewerolimusu po podaniu dawki 10 mg na dobę u pacjentów z zaawansowanymi nowotworami litymi wyniósł 24,5 l/h. Średni okres półtrwania ewerolimusu wynosi około 30 godzin.
Nie przeprowadzono specjalnych badań dotyczących wydalania ewerolimusu u pacjentów z nowotworami, jednak dostępne są dane z badań przeprowadzonych z udziałem pacjentów po przeszczepach. Po podaniu pojedynczej dawki ewerolimusu znakowanego radioizotopem łącznie z cyklosporyną 80% radioaktywnej substancji znaleziono w kale, a 5% zostało wydalone z moczem. W moczu i kale nie wykryto leku w postaci niezmienionej.
Właściwości farmakokinetyczne w stanie stacjonarnym
Po podaniu ewerolimusu pacjentom z zaawansowanymi guzami litymi wartość AUC0-τw stanie stacjonarnym była zależna od dawki w zakresie dawek od 5 do 10 mg na dobę. Stan stacjonarny osiągany był w ciągu dwóch tygodni. Wartość Cmax jest proporcjonalna do dawki w zakresie od 5 do 10 mg. Wartość tmax występuje w ciągu 1-2 godzin po podaniu. Stwierdzono znaczącą korelację pomiędzy wartością AUC0-τa minimalnym stężeniem w stanie stacjonarnym, przed podaniem kolejnej dawki leku.
Szczególne grupy pacjentów
Zaburzenia czynności wątroby
Bezpieczeństwo, tolerancję i właściwości farmakokinetyczne ewerolimusu oceniano w dwóch badaniach, w których podawano ewerolimus w tabletkach doustnie w pojedynczej dawce, u 8 i 34 pacjentów z zaburzeniami czynności wątroby w porównaniu z osobami z prawidłową czynnością wątroby.
Średnia wartość AUC ewerolimusu u 8 pacjentów z umiarkowanie ciężkimi zaburzeniami czynności wątroby (stopnia B wg klasyfikacji Child-Pugh) była dwukrotnie większa niż średnia u 8 osób z prawidłową czynnością wątroby.
W drugim badaniu prowadzonym z udziałem 34 osób z różnymi zaburzeniami czynności wątroby wykazano odpowiednio 1,6-krotny, 3,3-krotny oraz 3,6-krotny wzrost ekspozycji (tj. AUC0-inf) u pacjentów z łagodnymi (stopnia A wg klasyfikacji Child-Pugh), umiarkowanie ciężkimi (stopnia B wg klasyfikacji Child-Pugh) i ciężkimi (stopnia C wg klasyfikacji Child-Pugh) zaburzeniami czynności wątroby w porównaniu z osobami zdrowymi.
Wyniki symulacji farmakokinetyki po podaniu w dawkach wielokrotnych potwierdzają zalecenia dotyczące dawkowania u osób z zaburzeniami czynności wątroby w zależności od ich nasilenia wg klasyfikacji Child-Pugh.
Na podstawie wyników wspomnianych dwóch badań ustalono, że u pacjentów z zaburzeniami czynności wątroby zaleca się dostosowanie dawki (patrz punkty 4.2 i 4.4).
Zaburzenia czynności nerek
W populacyjnej analizie farmakokinetyki przeprowadzonej u 170 pacjentów z zaawansowanymi guzami litymi nie wykryto znaczącego wpływu klirensu kreatyniny (25-178 ml/min) na średni klirens (CL/F) ewerolimusu. Zaburzenia czynności nerek po przeszczepieniu narządu (klirens kreatyniny w zakresie 11-107 ml/min) nie wpływały na właściwości farmakokinetyczne ewerolimusu u pacjentów po przeszczepie.
Pacjenci w podeszłym wieku
W analizie farmakokinetyki populacyjnej przeprowadzonej u pacjentów z nowotworami nie wykryto znaczącego wpływu wieku (27-85 lat) na klirens ewerolimusu po podaniu doustnym
Pochodzenie etniczne
Klirens po podaniu doustnym (CL/F) jest podobny u pacjentów pochodzących z Japonii i pacjentów rasy białej z nowotworami z podobną czynnością wątroby. W analizie farmakokinetyki populacyjnej wykazano, że wartość CL/F jest wyższa średnio o 20% u pacjentów rasy czarnej po przeszczepie.
Przedkliniczny profil bezpieczeństwa ewerolimusu oceniano u myszy, szczurów, miniaturowych świnek, małp
i królików. Głównymi narządami docelowymi były układy rozrodcze samców i samic (zwyrodnieniowe zmiany
w jądrach, zmniejszona zawartość plemników w najądrzach i zanik macicy) u kilku gatunków zwierząt; płuca (zwiększona liczba makrofagów w pęcherzykach płucnych) u szczurów i myszy; trzustka (degranulacja i wakuolizacja komórek zewnątrzwydzielniczych odpowiednio u małp i świnek miniaturowych oraz zwyrodnienie komórek Langerhansa u małp) oraz oczy (zmętnienia przednich szwów soczewki) tylko u szczurów. U szczurów (nasilenie odkładania się lipofuscyny wraz z wiekiem w nabłonku cewek nerkowych, większe w wodonerczu) i u myszy (zaostrzenie wcześniej istniejących zmian) zaobserwowano nieznaczne zmiany w obrębie nerek. Nie odnotowano objawów nefrotoksyczności u małp ani u miniaturowych świnek.
Wydaje się, że ewerolimus samoistnie zaostrza choroby współistniejące (przewlekłe zapalenie mięśnia sercowego u szczurów, zakażenie osocza i serca wirusem Coxsackie u małp, zakażenie przewodu pokarmowego kokcydiami u miniaturowych świnek, zmiany skórne u myszy i małp). Opisane wyżej zmiany obserwowano na ogół przy ekspozycji ogólnoustrojowej mieszczącej się w zakresie dawek terapeutycznych lub powyżej tego zakresu, poza zmianami występującymi u szczurów, które pojawiały się przy ekspozycji poniżej zakresu terapeutycznego ze względu na wysoki poziom dystrybucji wewnątrz tkanek.
W badaniu płodności samców szczurów, morfologia jąder była zmieniona przy dawce 0,5 mg/kg mc. i wyższej; przy dawce 5 mg/kg m.c. stwierdzono zmniejszenie ruchliwości plemników, liczby plemników i stężenia testosteronu w osoczu, co wiązało się ze zmniejszeniem płodności. Udowodniono odwracalność tego stanu.
W badaniach rozrodczości u zwierząt płodność samic nie była zmieniona. Jednak po podaniu doustnym samicom szczura ewerolimusu w dawkach ≥0,1 mg/kg mc. (około 4% wartości AUC0-24h u pacjentów otrzymujących dawkę 10 mg na dobę) stwierdzono zwiększenie liczby zarodków utraconych przed zagnieżdżeniem w macicy.
Ewerolimus przenikał przez łożysko i działał toksycznie na płód. U szczurów ewerolimus wywierał szkodliwy wpływ na zarodek i płód przy ekspozycji ustrojowej poniżej zakresu terapeutycznego. Wskazywała na to śmiertelność i zmniejszona masa ciała płodów. Ryzyko wystąpienia zmian szkieletowych i wad wrodzonych (np. rozszczepu mostka) wzrosło przy dawce 0,3 i 0,9 g/kg mc. O szkodliwym wpływie na zarodek u królików świadczyło zwiększenie liczby późnych resorpcji.
W badaniach genotoksyczności spełniających kryteria zakończenia badań w związku z genotoksycznością nie zaobserwowano działania klastogennego ani mutagennego. Podawanie ewerolimusu myszom i szczurom przez okres do 2 lat nie wskazywało na działanie rakotwórcze nawet przy najwyższych dawkach, odpowiednio 3,9- krotnie i 0,2-krotnie przekraczających poziom szacowanej ekspozycji w warunkach klinicznych.
Butylohydroksytoluen (E 321)
Hypromeloza (2910) (3 mPa·s) (E 464) Laktoza
Laktoza jednowodna Krospowidon (typ A) (E 1202) Magnezu stearynian (E 470b)
Nie dotyczy.
3 lata
Przechowywać w oryginalnym opakowaniu w celu ochrony przed światłem.
Brak specjalnych wymagań dotyczących temperatury przechowywania produktu leczniczego.
Opakowania zawierające 30 lub 90 tabletek pakowanych w blistry z OPA/Al/PVC/Al.
Opakowania zawierające 30 tabletek pakowanych w perforowane blistry z OPA/Al/PVC/Al z pojedynczą dawką. Nie wszystkie wielkości opakowań muszą znajdować się w obrocie.
stosowania
Wszelkie resztki niewykorzystanego produktu leczniczego lub jego odpady należy usunąć w sposób zgodny z
lokalnymi przepisami.
Mylan S.A.S.
117 Allée des Parcs 69 800 Saint-Priest Francja
2,5 mg: Pozwolenie nr 25522
5 mg: Pozwolenie nr 25523
10 mg: Pozwolenie nr 25524
Data wydania pierwszego pozwolenia na dopuszczenie do obrotu: 29.08.2019
PRODUKTU LECZNICZEGO
08/2020











